Беременность в 45 лет: миф или реальность?
Начнем с повторения теории:
Все яйцеклетки закладываются на стадии внутриутробного развития девочки и тогда же уже начинают «тратиться».
Но! Одно дело, если яйцеклетка вступаете рост и делиться в возрасте 20 лет и совсем другое, если это происходит в 40+.
Неблагоприятные факторы окружающей среды, болезни в течение жизни, вредные привычки делают хромосомный комплекс в яйцеклетке нестабильным и неспособным к правильному делению. Идет накопление хромосомных поломок.
Даже у яйцеклеток есть своеобразный "срок годности".
А теперь немного «безжалостной» статистики:
-к 45 годам около 95-97% яйцеклеток несут в себе хромосомные поломки
- вероятность наступления беременности на 1 менструальный цикл после 45 лет составляет около 2-3% и то при условии полного! здоровья женщины
А как же ЭКО, спросите вы?
Вспомогательные репродуктивные технологии помогают обойти многие причины бесплодия, но, к сожалению, на данный момент нет ни единого способа, позволяющего изменить качество хромосомного материала.
Значит беременность после 45-и невозможна?
Прозвучит банально, но в жизни возможно все!
Вопрос только в том, каковы шансы на успех и устроют ли они вас?!
Если вы четко знаете, что хотите стать мамой, составьте свой репродуктивный план, который бы отвечал вашим интересам, но при этом не шел вразрез с законами биологии.
Пост#23. Прием репродуктолога: лайфхак #3
Возьмите с собой все результаты анализов за последний год, которые отражают состояние вашей репродуктивной системы, гормонального фона в случае наличия каких-либо нарушений плюс те,
что показывают динамику течения хронического соматического заболевания, если оно у вас есть.
В первом случае, это будут показатели АМГ, ФСГ, заключения предыдущих ультразвуковых исследований органов малого таза.
Во-втором, гормоны щитовидной железы, пролактин. Сдавали тестостерон и показатели были выше нормы-несите и его.
В третьем, например, триглицериды и липопротеины высокой и низкой плотности, если у вас
диагностирован метаболический синдром. Либо результаты коагулограммы и заключение
гемостазиолога, если вы у него наблюдаетесь по поводу имеющейся патологии системы гемостаза.
Нет никакой необходимости нести кипу «бумажек» с общими показателями крови и мочи, если там все ок или они датируются прошлым веком. Я поверю вам на слово, а дополнительно сэкономленное время можно будет уделить вашей нынешней проблеме.
Пост#19. Первичный прием репродуктолога
Первичный прием репродуктолога: какой он?
Первичный прием-самый длительный и информативно насыщенный, как для пары так и для врача. Это как первая встреча, только задача обеих сторон не только познакомиться друг с другом, но и получить из общения максимум информации за ограниченный промежуток времени.
Первым пунктом идет сбор анамнеза, причем не только пациентки, но и ее «partner in crime» (то есть супруга). Врач, то есть я, задает целый ряд вопросов: про детские инфекции, перенесенные операции, хронические заболевания, наличие аллергии и т.д., чтобы к концу беседы не осталось никакой недосказанности и вы стали мне как «родные».
Следующим в списке идет непосредственно осмотр. Редко, но и такое бывает, пациентки задают вопрос: «А можно без осмотра?». Отвечаю: «Нет, к сожалению нельзя». Мне необходимо визуально оценить состояние слизистых и шейки матки и лично убедиться, что все ОК и не требуется проведение дополнительных исследований. Как правило, такой подробный осмотр проводится единожды и больше к «этому» вопросу не возвращаются, только если нет какой-то крайней необходимости.
Далее проводится УЗИ органов малого таза. Оценивается состояние яичников, количество антральных фолликулов в них, наличие изменений миометрия (мышечного слоя матки)-например, миомы или аденомиза, толщина эндометрия и его эхографическое соответствие дню менструального цикла. Исследование одно, а полученной информации масса.
Завершающим аккордом нашей встречи идет беседа, в ходе которой я уже могу рассказать возможные пути наступления беременности в данной паре, если для этого достаточно полученной информации, или наметить дальнейший план обследования.
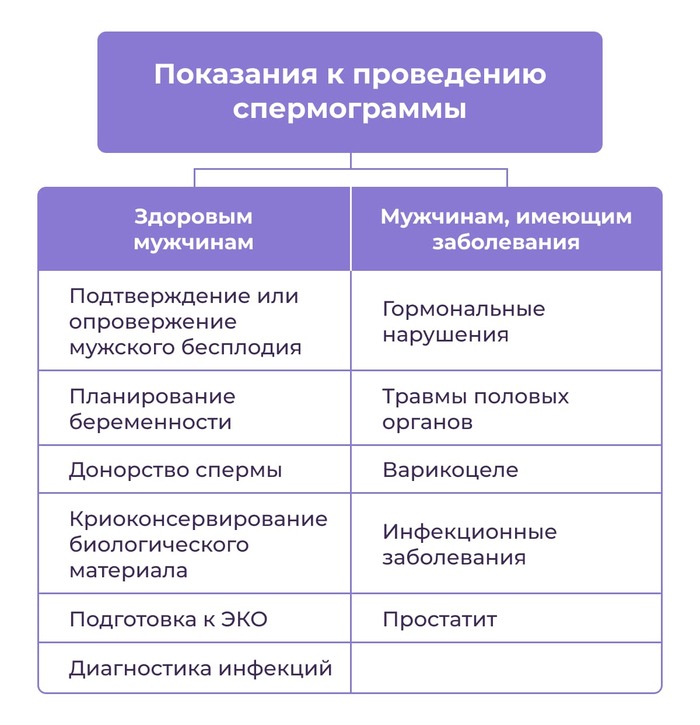
Спермограмма. Зачем нужен этот анализ?
Планирование беременности – важный момент, и необходим серьёзный подход обоих родителей. Чтобы увеличить шанс быстрого оплодотворения, а также пройти мимо возможных патологии плода, обоим родителям необходимо пройти комплексное обследование. В мужское обследование входит диагностика семени, которая называется спермограмма.
Спермограмма (от др.-греч. σπέρμα — семя и γράμμα — запись) — анализ эякулята (спермы), используемый в медицине для установления фертильности мужчины и выявления возможных заболеваний половой системы. Спермограмму назначают при жалобах супружеской пары на бесплодие, также спермограмма показана донорам спермы и людям, планирующим криоконсервацию спермы.
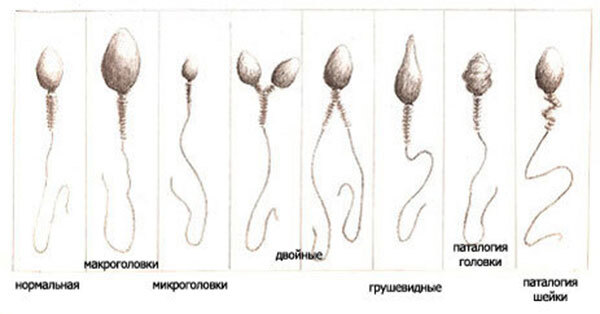
Основной составляющей частью спермограммы является микроскопический анализ эякулята, при котором определяют характеристики клеточных элементов спермы, а именно: количество сперматозоидов, подвижность сперматозоидов, морфологические характеристики сперматозоидов, количество и типы лейкоцитов, количество и типы незрелых клеток сперматогенеза и пр. Кроме того, обязательно фиксируются макроскопические параметры эякулята: объём спермы, цвет, время разжижения и вязкость эякулята, pH. Иногда дополнительно проводят биохимический анализ эякулята, при котором наиболее часто исследуют содержание в сперме фруктозы, цинка, альфа-глюкозидазы, L-карнитина.
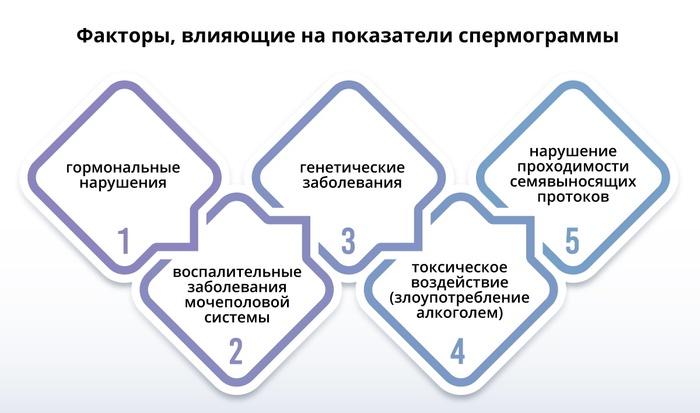
Представления о том, какими характеристиками обладает эякулят фертильного мужчины, менялись с течением времени. С повышением качества и количества исследований в разделе мужского бесплодия, пересматриваются и уточняются данные по сперматогенезу.
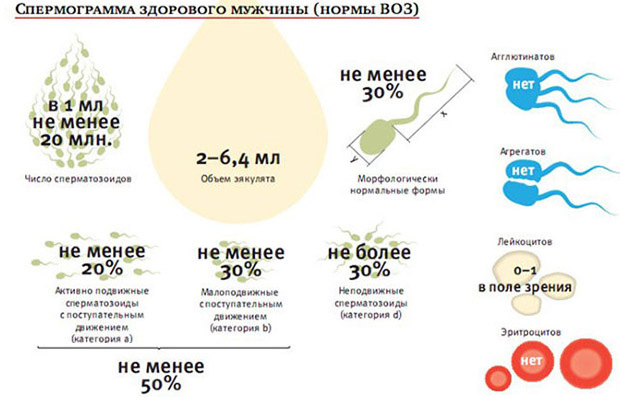
В СССР и в настоящее время в России не существует специальных документов Минздрава, устанавливающих нормы фертильного эякулята. Медицинские учреждения вправе оценивать фертильность эякулята по собственным нормам. Большой популярностью среди врачей пользуются нормы, предложенные Всемирной организацией здравоохранения (ВОЗ). Распространенность норм ВОЗ настолько велика среди врачей, что эти нормы могут считаться общепризнанными в настоящее время, а книга «Руководства ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью» является наиболее авторитетным изданием, посвященным правилам проведения спермограммы.
ВОЗ не дает специальных рекомендаций относительно нормы количества сперматозоидов с нормальной морфологией, указывая на то обстоятельство, что исследования нормативных значений сперматозоидов находятся пока в стадии проведения.
Условия получения эякулята
Мужчинам перед сдачей спермы для анализа рекомендовано воздержание от половой жизни и мастурбации в течение 2—7 дней. Этот период рекомендован для стандартизации условий проведения анализа, для того чтобы можно было сравнивать результаты, полученные в разных лабораториях. Также обычно рекомендуют за 2—5 дней избегать чрезмерного употребления крепких спиртных напитков (хотя влияние алкоголя на качество спермы в этот период не показано). Также в течение нескольких дней до анализа следует избегать посещения саун, парных, термальных ванн и прочих помещений с очень высокой температурой, так как высокая температура снижает подвижность сперматозоидов.
Наиболее распространенным способом получения спермы для анализа является мастурбация; этот метод рекомендован ВОЗ. Иные методы имеют недостатки. К таким методам относятся: прерванный половой акт и использование специального медицинского презерватива без смазки. Эякулят получают в посуду, предложенную соответствующим медицинским учреждением. Как правило, используют специальные стерильные стаканчики для сбора жидких биологических выделений (моча, кал). Возможно получение эякулята вне медицинского учреждения (например дома) с последующей быстрой транспортировкой при теплой температуре (держа например флакон или стаканчик со спермой на подмышке или в трусах в зоне между мошонкой и анусом).
Берегите себя и своих "продолжателей".
Сепараторы для спермы. Как получить более здоровый плод
Решил сделать такую публикацию. По воле судьбы занесло меня в институт репродуктивной медицины. Благодаря этому узнал для себя много чего нового. В том числе и по теме публикации.
Все мы с детства встречались с такой штукой как сито. Говорю с детства, так как первую такую вещь мы встречаем за игрой в песочнице. Стало быть играя в песочнице мы просеивали песок от более крупных камней и ещё от массы всего. В производстве этот процесс называется сепарацией.
Сепарация (лат. separatio «отделение») в технике — это различные процессы разделения смешанных объёмов разнородных частиц, смесей, жидкостей разной плотности, эмульсий, твёрдых материалов, взвесей, твёрдых частиц или капелек в газе.
Оказывается сепарировать можно еще и сперматозоиды.
Для чего это нужно… Оказывается, что не все так просто с этими многочисленными белыми ребятами. Они в зависимости от мужских проблем бывают с различными патологиями.
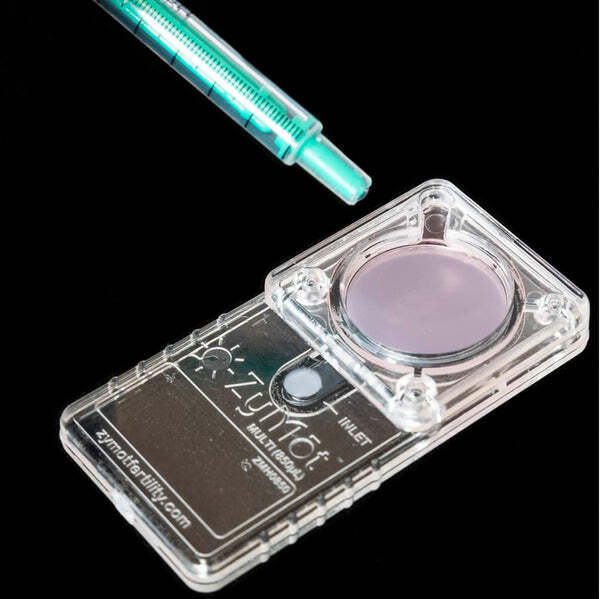
Существует одна из технологий сепарации сперматозоидов ZyMot — Pазделение спермы.
Сепараторы(устройство для разделения и отбора) спермы ZyMot более эффективно изолирует здоровые, быстро прогрессирующие сперматозоиды для достижения максимально возможных положительных результатов в процедурах ICSI, IVF и IUI (ЭКО,ИКСИ,ВМИ).
Устройства ZyMot являются первыми в своем роде, одобренными американским FDA. Они также сертифицированы CE.
Сепараторы спермы ZyMot требуют меньше этапов обработки, более эффективны и гибки, а также сокращают время обработки на 80% по сравнению с центрифугированием.
УСТРОЙСТВА ДЛЯ ОТБОРА СПЕРМЫ ZyMot ИМИТИРУЮТ ПРИРОДУ, ИМИТИРУЮТ ЕСТЕСТВЕННЫЕ ПРЕПЯТСТВИЯ ЦЕРВИКАЛЬНОГО КАНАЛА И МАТКИ.
Ещё преимущества данного метода:
Избежание фрагментации ДНК и окислительного стресса
Повышенная подвижность сперматозоидов
Повышение рождаемости и показателей
В сравнении с традиционными методами обработки исключается центрифугирование и добивается:
Почти неопределяемые уровни DFI и ROS, что приводит к более здоровой сперме
Улучшение подвижности и морфологии
Увеличение фертильности и эуплоидии
Упрощение и стандартизация технологического процесса.
ПОДРОБНОЕ ОПИСАНИЕ как работает метод.
Во время цикла экстракорпорального оплодотворения (ЭКО) яйцеклетки удаляются из яичников женщины с помощью незначительной хирургической процедуры и осеменяются спермой для создания эмбрионов. Процесс осеменения может осуществляться с помощью стандартного ЭКО или интрацитоплазматической инъекции сперматозоидов (ИКСИ). Стандартное ЭКО — это процесс помещения тысяч сперматозоидов в чашку для культивирования с одной или несколькими яйцеклетками, что позволяет им взаимодействовать самостоятельно. ИКСИ — это процесс, при котором один сперматозоид вводится непосредственно в каждую яйцеклетку.
Перед использованием спермы для осеменения образец спермы обрабатывается и промывается, чтобы получить самую здоровую сперму. Стандартной процедурой подготовки спермы является градиент плотности, при котором сперма центрифугируется и отделяется от семенной жидкости. Альтернативным методом является микрофлюидика, при которой сперматозоиды плывут вверх по микрофлюидному градиенту, создаваемому микропористым фильтром между двумя камерами устройства. Сперматозоиды, способные пройти через этот фильтр и достичь конечной камеры, считаются самыми здоровыми сперматозоидами. Есть некоторые данные, показывающие, что микрофлюидика ZyMot дает более здоровую сперму по сравнению с методом градиента плплотности.
Данная публикация сделана на скорую руку и не является очень информативной. Но хотел рассказать об этом методе, так как в последние годы наблюдаю в своём окружении и в обществе всё больше проблем с зачатием.
Если будет интересно продолжу публиковать свои наблюдения и информацию по теме.