Сращу прошу прощения за возможные проблемы с орфографией и пунктуацией).
Иногда работа врачом-психиатром может быть очень интересной и увлекательной, иногда даже слишком.
Датировка событий и персональные данные людей изменены.
Сидишь себе во врачебном кабинете и принимаешь людей, обычный рутинный день. Звонок от заведующей, просит глянуть очень хорошего знакомого. Начинаю уточнять, кто такой и какой повод, и заведующая в общих словах описывает картину- " Живет пожилая семейная пара в квартире, в браке уже лет 30, бабушка недавно перенесла хирургическое вмешательство и около месяца находилась у меня в стационаре, и в это время дедуля начал барагозить дома один. Ночью из дома выходил, водил людей в квартиру и другой ерундистикой занимался, но вот бабушка из стационара вернулась и в слезах звонит заведующей, просит помочь, говорит " что жить она с ним не может, он с ума сошёл"". Что либо ещё узнать не представляется возможным, бабушка на эмоциях, по кругу повторяет мантру что боится его и всё, и как оно обычно бывает амбулаторная карта у пациента на руках,а его терапевт в летнем отпуске. Делать нечего, идём на адрес.
Подхожу к дому, набираю телефон бабульки.Она оказывается сидит на лавочке во дворе и ждет меня. Уже в этот момент внутри легонечко щёлкнуло, нехороший знак, если тебя ждут на улице. Начинаю расспрашивать - "Вы почему меня во дворе ждёте, а не дома?", отвечает, что боится с ним находиться в одной квартире, и снова слёзы с жалобами на то, как ей тяжело с ним жить. Поднимаемся на пятый этаж ( почему все маломобильные пациенты любят высокие этажи), заходим в квартиру. На диване сидит дедушка, лет 60-70, который внимательно рассматривает меня ( я без халата). Бабушка в слезах доносит до него информацию, что вызвала на него врача и начинает его мною пугать ("Вот видишь что ты наделал, сейчас тебя в дурдом увезут, я хоть спокойно пожить смогу"). Ясно дело, что это нифига не хорошо, когда тебя выставляют для человека врагом, поэтому прошу бабушку хотя бы просто замолчать. Дедушка же молча сидит и смотрит на меня, начинаю с ним разговор (" как зовут, что случилось, какие жалобы и т.д"). Дедушку ничего не беспокоит, ему все нормально, он не понимает нафига на него вызвали психиатра, и тут вклинивается бабка с ором - "Расскажи ему то, что ты мне рассказывал сумасшедший".
" Вчера я сидел и читал газету, и краем глаза заметил, как кто-то из дивана вылез и в стенку пролез. Я отвертку взял и начал диван вскрывать, но устал быстро, а тут входит эта и спрашивает, чего это я с отверткой на диване сижу, я ей с дуру и рассказал, что кто-то у нас в диване сидел, она посмеялась и видать не поверила мне. Но я то знаю, что дома кто-то есть, я и раньше их замечал, а теперь прям увидел. В самом диване никого не нашел, и понятно стало, что они под обивкой находятся, начал резать её. И тут эта прибегает начинает сразу на меня орать, ну она меня и разозлила, замахнулся я на неё с отверткой. А она истерит сразу, орёт что я умалишённый, хотя сама виновата".
В этот момент бабка снова начинает плакать и причитать как ей плохо с ним жить. Я ей говорю, чтобы она пока посидела на кухне ( ведь она просто мешает расспрашивать человека). И по ходу дела я замечаю, что дед очень напряженно сидит, неестественно как-то. Руку прячет в кармане. Показывает, в ладони сжата отвертка. Сказал, что испугался когда незнакомый мужик вошел в квартиру, подумал, что я из тех кто у него по диванам лазит. А неестественность позы была продиктовано не только общей напряженностью человека, но при дальнейшей беседе удалось выяснить, что человек последние лет 5 болеет болезнью Паркинсона по гипокинетическому типу ( скованность мышц, ограничения амплитуды движения, резкость движений), ну и при детальном расспросе сознался, что последний месяц подбухивал, пока ему никто не мешал. Галлюцинации его мучают последний год, но до последнего месяца они не были столь выраженными ( мерещились фигуры в коридоре, стуки по стенам), говорит раньше старуха просто над ним подшучивала, что он иногда вздрагивает и боится чего-то, поэтому особо ей ничего не говорил. Начал перелистывать его амбулаторную карту и нашел последний осмотр невролога год назад, а у паркинсолога вообще последний раз был 5 лет назад. Никто ему дозу препарата не корректировал, на галлюцинации он неврологу не жаловался ( пациент их галлюцинациями то не считал). Ну мы сразу же отменили противопаркинсонические таблетки, строго запретили пить алкоголь, и назначили коротким курсом атипичный антипсихотик. А так при помощи бабки мог оказаться с отверткой в бочине, не надо злить людей в психозе)
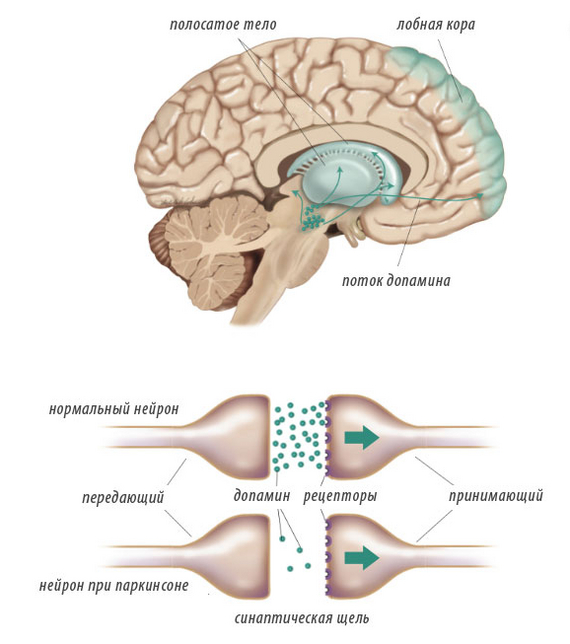
Ну и минутка для тех, кто хочет чуть подробней понять что-же произошло на уровне болячки. Таблетки от болезни Паркинсона имеют в своей основе вещество( л-допа), которое в нашем мозгу превращается в нейромедиатор дофамин. Дофамин в разных отделах мозга отвечает за всякие разные дела, при Паркинсоне в определенном отделе мозга (черной субстанции) становится либо очень мало дофамина, либо нарушается его рецепция, что приводит к нарушениям движения (скованность, трудности начала движения, тремор по типу счета монет и т.д). Если же через таблеточку повысить уровень дофамина, то эти проблемы уходят, но вещество не может избирательно попасть только в черную субстанцию, но попадает во все отделы мозга. И тут мы вспоминаем про дофаминовую теорию развития шизофрении, которая объясняет развитие психоза переизбытком влияния дофамина в мезолимбическом пути головного мозга, и получается мы этими таблетками лечим паркинсонизм, но вызываем психоз). Именно поэтому л-допа отменяется сразу же, вызывается невролог, а в идеале лучше невролог-паркинсолог, который аккуратно подбирает такую дозировку препарата, которая даёт улучшение и не сводит человека с ума. Ну и да, этанол это прямой нейротоксин, он убивает нейроны, что уменьшает адаптивные свойства мозга, так что не пейте алкоголь)