У меня просто чувствительный желудок? Как не пропустить язву
Изжога, боль в животе, тяжесть после еды — многие привычно списывают такие симптомы на обычное недомогание и пытаются лечиться средствами из домашней аптечки. Однако иногда причина оказывается гораздо серьезнее. Язвенная болезнь желудка может долго маскироваться под обычные проблемы с пищеварением, а без лечения приводить к тяжелым осложнениям.
Разбираемся, какие признаки должны насторожить, зачем нужна гастроскопия и как вовремя выявленное заболевание помогло избежать серьезных последствий у одного из пациентов.
Язва желудка – это осложнение гастрита?
На самом деле гастрит и язвенная болезнь – это два самостоятельных заболевания, хотя между ними есть связь. Действительно, длительное воспаление слизистой желудка при гастрите может повышать риск развития язвы. Заболевания связывают и общие факторы риска: размножение бактерии Helicobacter pylori в желудке, постоянный стресс и вредные привычки (алкоголь, курение), нерегулярное питание с частыми перекусами, прием некоторых лекарств.
На этом «сходство» заболеваний заканчивается. Гастрит и язва желудка принципиально отличаются характером поражений слизистой.
При гастрите воспалительный процесс затрагивает только внешнюю оболочку желудка, не нарушая целостность тканей органа.
Язвенная болезнь – это заболевание, при котором в слизистой образуются повреждения (язвы), затрагивающие не только внешний, но и более глубокие слои желудка, в т.ч. мышечные ткани. Язвы носят локальный характер, т.е. могут появляться в разных отделах желудка.
Без лечения язвенная болезнь способна привести к состояниям, угрожающим здоровью. Одно из самых тяжелых осложнений – желудочно-кишечное кровотечение, сопровождается черной рвотой («рвота кофейной гущей») и черным стулом.
Еще более опасное состояние – прободение язвы, при котором происходит разрыв стенки желудка. В такой ситуации содержимое желудка попадает в брюшную полость, развивается острое воспаление, что требует экстренной операции. Если вовремя не обратиться к специалистам, прободение может закончиться летальным исходом.
Врач-гастроэнтеролог «СМ-Клиника» Евгения Мельникова:
«Helicobacter pylori – один из ключевых факторов риска язвенной болезни. По статистике, у 80% населения планеты это заболевание вызвано активным размножением патогенной бактерии в желудке. Хеликобактер выживает даже в кислой среде желудка, закрепляется на стенках оболочки и выделяет токсичные вещества, которые приводят к сильному воспалению. Такое состояние усугубляется повышением соляной кислоты в желудочном соке, что в совокупности ослабляет защитный барьер стенок желудка и способствует образованию язв».
Когда желудок подает сигнал
Язвенная болезнь может проявляться изжогой, тошнотой, рвотой и жгучей болью в верхней части живота. При этом боль нередко возникает натощак или ночью, а также может усиливаться через 30 минут или несколько часов после еды. Нередко пациентов беспокоят кислая отрыжка, снижение аппетита и потеря веса. При длительном течении заболевания возможно развитие анемии, из-за чего появляются слабость, повышенная утомляемость и бледность кожи.
Почему без гастроскопии не обойтись
Язвенная болезнь – заболевание весьма серьезное, а потому здесь крайне важна комплексная диагностика. Пациентам обычно назначают ряд лабораторных анализов для выявления Helicobacter pylori, включая 13-уреазный дыхательный тест или обнаружение её антигена в кале методом ПЦР.
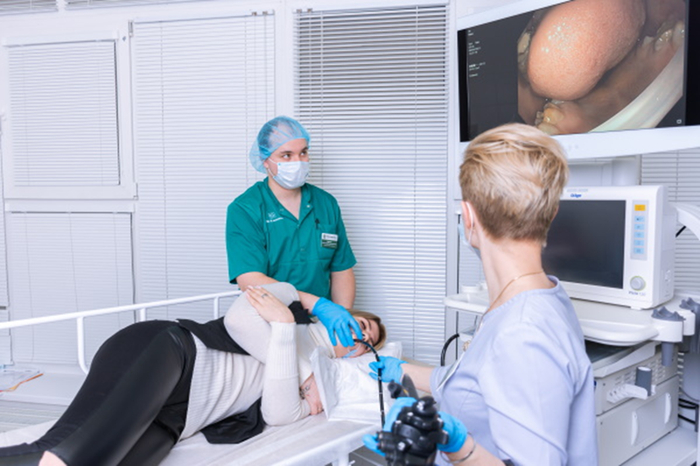
Ключевым методом диагностики заболеваний ЖКТ, в т.ч. язвы, остается гастроскопия. Некоторые пациенты до сих пор не решаются выполнять эту процедуру из-за страха перед неприятными ощущениями. Но сейчас благодаря современным технологиям гастроскопия стала одной из самых комфортных и безопасных методик обследования.
Врач-гастроэнтеролог «СМ-Клиника» Евгения Мельникова:
«У нас в клинике гастроскопия проводится с использованием тонких эндоскопов японского производителя, аккуратно исследующих разные отделы пищевода и желудка. У пациентов есть возможность пройти исследование «во сне»: это снижает чувство тревожности, уменьшает риски травматизации стенок желудка и делает процедуру более информативной. Лекарственный сон, как правило, легко переносится. В течение всей процедуры пациент постоянно находится под контролем врача-анестезиолога.
Благодаря гастроскопии можно точно определить местоположение язвы (или других патологий), оценить ее размеры и глубину, обнаружить признаки кровотечения, взять биопсию для дальнейшего исследования тканей, чтобы исключить опухолевые процессы».
Как гастроскопия помогла вовремя обнаружить язву: случай из практики
В практике гастроэнтерологов много примеров, когда пациенты приходят на прием уже с язвой. Один из таких случаев касается молодого 30-летнего мужчины, обратившегося к врачу с рядом привычных жалоб на тяжесть после еды, изжогу и боли в животе.
Сам пациент долго не воспринимал симптомы всерьез. Работа в офисе допоздна, перекусы фастфудом, вместо нормального завтрака – кофе. Одним словом, типичная картина для «язвенника». «У меня просто чувствительный желудок» – так мужчина объяснял свое состояние гастроэнтерологу.
После консультации врач порекомендовал пациенту пройти гастроскопию. Во время исследования была обнаружена небольшая язва в нижнем отделе желудка и выраженное воспаление слизистой. А лабораторный тест, который сделали дополнительно, подтвердил наличие бактериальной инфекции.
К счастью, язву удалось выявить на ранней стадии, до развития опасных осложнений. После курса лечения, коррекции питания и изменения образа жизни состояние пациента значительно улучшилось.
Этот случай еще раз наглядно показывает, что обычная симптоматика может оказаться далеко не безобидной. И определить масштаб катастрофы может только полноценное обследование.
Врач-гастроэнтеролог «СМ-Клиника» Евгения Мельникова:
«Молодой человек – далеко не единственный наш пациент с язвенной болезнью. Сегодня мы сталкиваемся с этой патологией и у 40-летних, и даже у 20-летних. Что же делать в такой ситуации, как избежать развития болезни? Как врач-гастроэнтеролог я хочу посоветовать, прежде всего, наладить правильное питание: есть полезные продукты (овощные салаты, рыбу, диетическое мясо, цельнозерновые) и отказаться от жирной, соленой и острой пищи, вызывающей воспаление».
Отдельно стоит сказать о курении, алкоголе, хроническом недосыпе и постоянном стрессе. В реальной жизни полностью избавиться от этих факторов сложно, но даже небольшие изменения в привычках могут положительно сказаться на состоянии желудочно-кишечного тракта.
А если у вас все же появились неприятные симптомы, не откладывайте визит к врачу. Иногда лучше перестраховаться, чем потом долго лечиться от тяжелых осложнений».
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Реклама. ООО «СМ-Клиника», ИНН: 7743613031