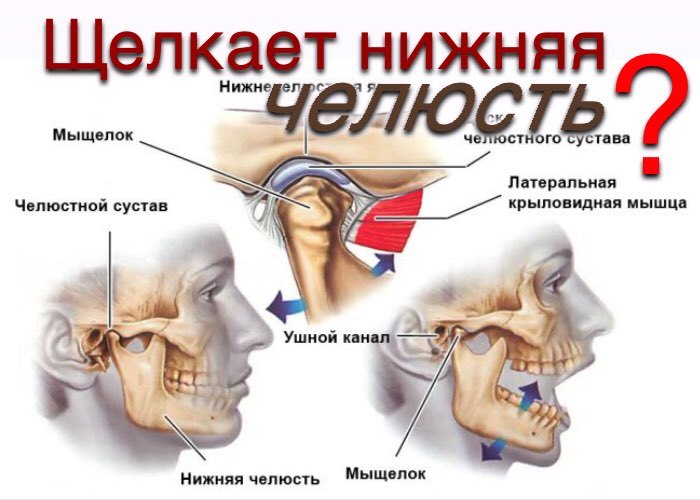
Этим вопросом может задаться как 7-летний ребенок, так и пенсионер, который причиной обычно считает собственный возраст.
Однако по какой причине на самом деле появляется данный хруст?
Дело в том, что в то время, как человек двигается, двигаются и элементы его суставов, что и вызывает те звуки, которые мы слышим. При этом чаще других щелкают наши колени, лодыжки и позвоночник.
А у некоторых людей к этому ансамблю щелчков присоединяется еще и назойливый хруст пальцев и кистей.
Звуковой эффект в суставе - две теории, механизма щелканья суставом
I теория
Если сразу после щелканья суставом сделать его рентгеновский снимок, на нем будут видны кавитационные пузырьки. Повторно щелкнуть этим же суставом не получится: сначала суставная сумка должна сократиться до прежнего объёма, что сопровождается повышением давления и полным растворением всех газов (на это уходит приблизительно несколько часов).
Что же касается последствий подобного развлечения, то хрящ, в отличие от металла, не крошится и способен к регенерации (это может стимулировать регенерацию сустава, его восстановление).
И всё же есть данные о том, что это развлечение может приводить к снижению двигательных функций суставов и ослаблению кисти (скорее всего здесь автор экстраполирует данные с кисти на позвоночник, где в одних позвоночно-двигательных сегментах может развиваться гиперподвижность, нестабильность, а в других наоборот – блокады, то есть ограничения подвижности в позвоночно-двигательных сегментах). Не приносит пользы и растяжение связок (очень спорный момент, растяжение связок приводит к улучшению их эластичности, а эластичность связок это один из важнейших параметров здоровых связок и который косвенно указывает на возраст человека).
Если мы попрубуем провести определённый опыт, то действительно сначала очень интенсивно образуются "пузырьки газа" из жидкости, а потом они также интенсивно могут раствориться в ней. Но на практике этот опыт не сопровождается акустическим феноменом, т.е. звуком.
II теория
Есть два противоположных физических эффекта: прилипание и отлипание. Прилипание может происходить мягко (медленно) и беззвучно, и жёстко (быстро), со звуковым феноменом в виде шлепка, когда две поверхности резко прикасаются друг с другом. Отлипание также может происходить медленно, мягко и беззвучно, или быстро, сильно и со звуковым феноменом.
В суставе, например, межфаланговом в пальце, действуют те же силы и тот же механизм отлипания, когда при растягивании, вначале, ткани сустава растягиваются до определённого физиологического предела. При дальнейшем растяжении происходит резкое разлипание тканей сустава с характерным звуковым феноменом.
Можно устроить маленький эксперимент : сжать губы, усилием удалить воздух из рта и резко открыть рот, опуская нижнюю челюсть. В этом случае слышен звук отлипания языка от нёба. Это можно сделать мягко - и мы никакого звука не услышим. Если ткани нёба сделать толще и мягкими, то звука опять не будет слышно при разлипании, так как мягкие ткани растянутся без ограничения.
Ткани межфалангового сутава пальца также имеют достаточно плотную консистенцию, и при разлипании можно услышать характерный звук - щелчёк. Если этому подвергнуть любой другой сустав, например, крупный - коленный, то и звук будет более сильный. Именно это слышала толпа, когда казнили человека методом растягивания, когда лошадей привязывали к рукам и ногам и они, под действием плетей, тянули конечности в стороны.
Лечение
При заболеваниях опорно-двигательного аппарата это может быть медикаментозная терапия, массаж, ЛФК. Есть общие методы, которые полезны при любых проблемах с костно-мышечной системой:
* для предотвращения хруста при физических нагрузках применяется тейпирование – бинтование специальными эластичными лентами;
* очень эффективно расслабляет мышцы, связки, помогает после травм иглоукалывание, магнитотерапия, электрофорез, парафиновые аппликации;
* полезны ванны с морской солью, лекарственными травами или эфирными маслами;
* если щелканье сопровождается болью, можно делать согревающие компрессы, использовать лечебные мази или ставить горчичники;
* иногда назначаются лекарственные препараты: хондропротекторы, средства, улучшающие кровообращение, витаминные комплексы, биологически активные добавки.
Источник... http://doclvs.ru/medpop/tresksustavov.php