Коррекция деформаций малых пальцев стопы
Данный материал носит образовательный характер для других врачей травматологов-ортопедов и помогает найти решения в разных случаях.
Сегодня разберем ревизионный случай hallux valgus. И остановлюсь конкретно на малых пальцах (о ревизии первого луча опишу как-нибудь другой раз).
Имеет подобную стопу (ранее была выполнена реконструкция в объёме scarf и akin). По результатам получен рецидив деформации.
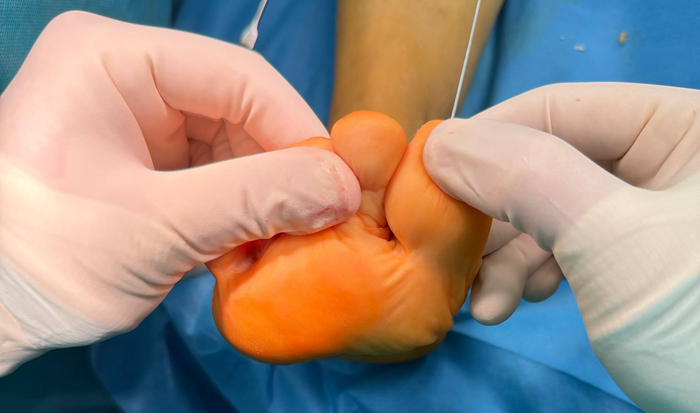
Видим характерные проблемы: наличие гиперкератозов под головками малых лучей (это свидетельствует о наличии избыточной нагрузки) и девственно чистую кожу под головкой первой плюсневой кости (значит нагрузка на первом луче отсутствует, что является катастрофой для стопы).
Наличие гиперкератозов (мозолей) свидетельствует о том, что есть избыточная нагрузка под головками малых лучей и отсутствует под первой плюсневой костью.
Соответственно, цель реконструкции первого луча заключается в том, чтобы обеспечить возврат нагрузки под головкой первого луча. Для этого важно выполнять плантаризацию головки (опустить её) различными вариантами на выбор и исходного состояния кости.
После реконструкции первого луча (в данном случае была выполнена остеотомия Austin, потому что позволяло состояние кости) мы получаем наличие деформации малых пальцев во фронтальной плоскости.
При проверки положения пальцев важно упирать руку под головки малых лучей, т.е. имитировать правильное распределение нагрузки. И мы сразу видим как малые пальцы занимают своё положении. И вот тут встает вопрос, какие пальцы находятся в порочном положении:
третий палец? который ушел плантарно
или второй и четвертый?
Как это понять интраоперационно? Да довольно простым путём. Мы выводим смежные пальцы для того чтобы определить наиболее оптимальное положении. И ниже представлены два изображения на которых продемонстрировано различное положение пальцев.
В первом случае мы выполняем опускание второго и четвертого пальца, а во втором случае поднимаем третий палец.
В обоих случаях мы получаем гармоничную картину. И, даже кажется, что элевация третьего пальца существенно лучше выглядит на фотографии. НО! Получается, что 2-3-4 пальцы теряют нормальную опороспобность, потому что они значительно выше линии опоры, которую можно представив проведя прямую от первого к пятому пальцу. И подобное положение пальцев приведет к тому, что частично будет страдать опороспособность пальцев. Поэтому, мы останавливаемся на первом варианте.
Что для этого выполняется?
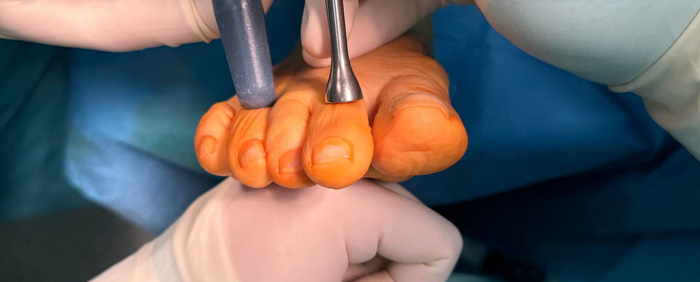
Важно изменить центр ротации второго и четвертого пальца, т.е. поднять головки малых лучей. С этой целью мной была выполнена чрескожная диафизарная остеотомия соответствующих плюсневых костей и чрескожная удлинняющая тенотомия длинных разгибателей второго и четвертого пальца при помощи иглы 18G.
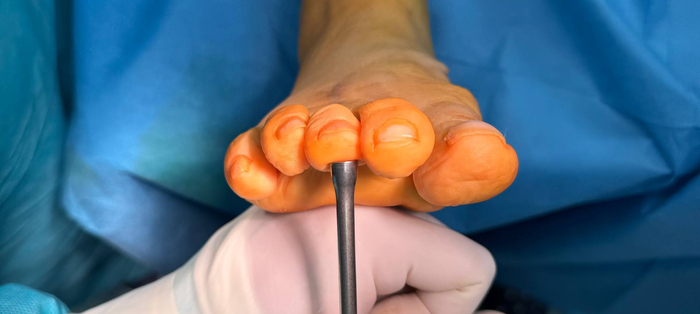
Такой внешний вид ран получен. Предшествующий рубец от ранее выполненной остеотомии Weil третьей и второй плюсневых костей.
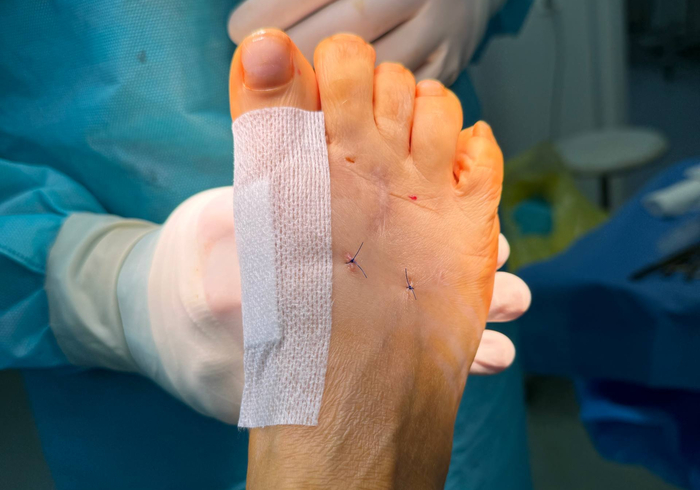
Внешний вид стопы. Зашитые раны соответствуют уровням остеотомии 2 и 4 плюсневых костей. Проколы соответствуют уровню тенотомии: важно выполнять на уровне плюсне-фалангового сустава, т.к. там находится капюшон разгибателя.
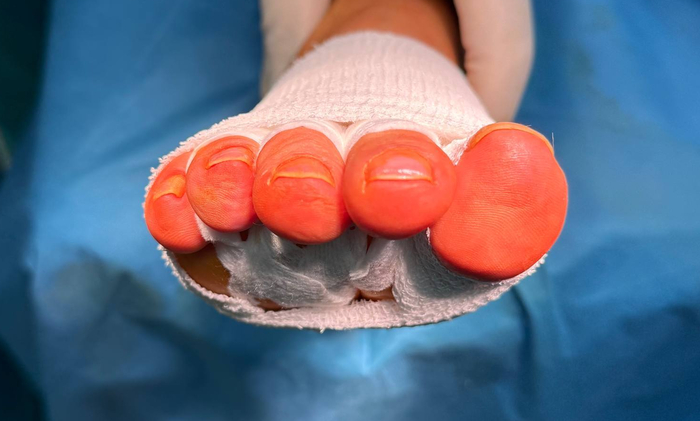
Учитывая что планируется ранняя осевая нагрузка использовать спицы для поддержания коррекции не рекомендую. Но, если пациент уезжает от вас далеко и нет возможности вести его самостоятельно, то спицы это лучшая опция, т.к. позволяет избежать нежелательных последствий неправильно выполненных перевязок.
Помните о том, что в хирургии стопы послеоперационная повязка имеет колоссальное значение. Так, повязка накладывается при помощи самоклеющихся бинтов и оставляется на 14-21 день без замены. Исключением для перевязки является обильное промокание кровью или формирование ранних послеоперационных осложнений (будет соответствующая симптоматика). В противном случае делать перевязки бессмысленно, т.к. только повышаете риск осложнений. Особенно нельзя допускать чтобы перевязки выполнял необученный персонал, т.к. это обязательно приведет к осложнениям.
Надеюсь, что данный материал бы полезен. Если появятся вопросы, то можете задавать их.