Правда и мифы о витамине D
Осенью количество солнечных дней резко снижается, соответственно, люди стремятся компенсировать недостаток света приёмом витамина D, в народе называемого солнечным витамином. Считается, что это вещество необходимо всем жителям северных районов планеты, а также что оно способно предотвращать многие заболевания. Мы решили проверить, что науке на самом деле известно о витамине D.
Нужно регулярно сдавать анализ на определение содержания витамина D и при его недостатке — начать приём витамина
Множество клиник и лабораторий в своём списке услуг перечисляют анализ на содержание витамина D. Сайты, посвящённые здоровому образу жизни, рекомендуют регулярно его сдавать, а при сниженных показателях тут же начинать приём витамина D. «Газета.ru» в статье «Россиянам назвали анализы, которые нужно сдать осенью» со ссылкой на основателя health-tech-проектов Ольгу Осокину также упоминает анализ на витамин D.
Российской ассоциацией эндокринологов принята такая классификация содержания витамина D:
30–100 нг/мл — адекватный уровень;
20–30 нг/мл — недостаточность витамина D;
10–20 нг/мл — дефицит витамина D;
ниже 10 нг/мл — выраженный дефицит.
На основании этих расчётов некоторые специалисты буквально заявляют о пандемии недостатка витамина D. Они обвиняют в этом как климат страны в целом, так и изменения образа жизни — всё больше людей работают в офисах или иных помещениях, а не на открытом воздухе, меньше передвигаются пешком, а с друзьями встречаются также в закрытых помещениях, например ресторанах и барах.
Однако среди зарубежных специалистов единодушия относительно норм содержания витамина нет. В частности, учёные из Медицинской школы Бостонского университета обратили внимание на разную чувствительность реактивов, используемых для анализа, и порекомендовали считать здоровым содержание выше 40 нг/мл, а для детей — не менее 60 нг/мл. А вот другая группа американских учёных, изучив данные Национального обследования состояния здоровья и питания за 2007–2010 годы пришла к выводу, что существующая норма завышена, и порекомендовала установить порог отсечения в 12,5 нг/мл.
Более того, нормативный уровень витамина был установлен группой учёных как произвольное значение (arbitrary value), признаёт в интервью New York Times глава исследования Клиффард Розен. В момент проведения исследования учёные были убеждены, что снижение уровня витамина D всегда приводит к повышению содержания паратгормона (ПТГ), который действует на костную ткань крайне разрушительно. Для предотвращения столь негативного влияния учёные посчитали допустимым выбрать высокое значение нормы содержания витамина D, а также определить высокую профилактическую дозу в 600–800 МЕ. Однако дальнейшие исследования показали, что связь между уровнями витамина D и ПТГ не такая прямая — более того, ПТГ оказался не настолько опасен для костной ткани. Однако нормы пересмотрены не были.
Таким образом, на сегодняшний день у специалистов нет единого мнения относительно того, что считать нормальным содержанием витамина, а что уже можно рассматривать как патологию. Доктор Стивен Каммингс, научный сотрудник Исследовательского института Калифорнийского тихоокеанского медицинского центра, говорит так: «Лаборатории должны остановить скрининг на уровень витамина D и больше не рекомендовать всем добавки витамина D, а люди, в свою очередь, должны прекратить надеяться, что добавки витамина D защитят их от целого ряда заболеваний или продлят им жизнь». При этом Каммингс оговаривает, что есть и исключение — пациентам с целиакией, болезнью Крона и тем, кто живёт в суровых климатических условиях и не имеет возможности потреблять витамин D с пищей через зерновые и молочные продукты, приём витамина действительно показан.
Наш вердикт: большей частью неправда
Приём витамина D снижает риск переломов и остеопороза
Витамин D считается важным веществом для защиты наших костей от переломов, а также для профилактики развития остеопороза — заболевания, характеризующегося снижением плотности и прочности костей.
Одно из самых масштабных исследований витамина D называется VITAL, его начали проводить в США в 2010 году, а планируют закончить к 2025 году. Учёные наблюдают за 25 871 участником. Добровольцы разделены на четыре группы: первая принимает витамин D и омега-3, вторая — витамин D и плацебо вместо омега-3, третья — настоящий омега-3, но плацебо вместо витамина D, четвёртая — два плацебо. Ни сами участники исследования, ни врачи, оценивающие их состояние здоровья, не знают, кто в какой группе находится. Фаза приёма лекарств длится чуть более пяти лет, остальное время участники находятся под контролем специалистов. В 2020 году учёные опубликовали первые выводы исследования. Оказалось, что приём витамина D и омега-3 не предотвратил риск падений и переломов у участников. Помимо этого, учёные отметили, что приём этих веществ:
— не снизил риск возникновения рака молочной железы, предстательной железы или колоректального рака;
— не снизил риск развития сердечно-сосудистых заболеваний;
— не способствовал замедлению снижения когнитивных способностей;
— не уменьшил риск сердечного приступа, инсульта или смерти от сердечно-сосудистых заболеваний;
— не снизил частоту и интенсивность мигреней;
— не оказал влияния на вес участников, их ИМТ, плотность костей и показатели ожирения;
— не снизил риск развития возрастной макулярной дегенерации (наиболее распространённой причины необратимой потери центрального зрения среди пожилых людей);
— не уменьшил боль в суставах у пожилых участников.
Помимо VITAL, в мире проводили и другие крупные исследования, чтобы определить, может ли профилактический приём витамина D защитить от остеопороза и снизить риск переломов. Однако к единому выводу учёные не пришли. Есть исследования, в которых приём витамина D снизил риск падений и переломов, другие исследования продемонстрировали его бесполезность, а в некоторых даже группа, принимавшая плацебо, падала меньше и реже ломала кости. Поэтому однозначно говорить о безусловной пользе или хотя бы безопасности приёма больших доз витамина D для профилактики остеопороза преждевременно.
Наш вердикт: это не точно
Приём витамина D снижает вероятность развития рака
Витамину D приписывают и онкосупрессорные свойства. Сообщается, что «он влияет на метаболизм глюкозы в клетках раковых образований, особенно это проявляется при раке молочной железы у женщин». Также утверждается, что «рак толстой кишки (колоректальный) и печени нейтрализуются повышенными дозами витамина Д и его соединениями». Витамин D включают в так называемое антираковое меню, а «Москва 24» опубликовала материал под названием «Назван витамин, предотвращающий рак кишечника».
Исследование VITAL, которое уже упоминалось выше, не обнаружило доказательств, что приём витамина D снижает риск возникновения рака молочной железы, предстательной железы или колоректального рака. Всего из 12 927 участников, принимавших витамин D, онкологические заболевания диагностировали у 793 (то есть 6,1%). В группе плацебо было 12 944 человека, 824 из которых заболели онкологической патологией (6,3%). Как видно из этих цифр, разница составила всего две десятых доли процента, что не считается статистически достоверным изменением. Вместе с тем приём витамина D снизил на 17% саму смертность от рака в этом исследовании. Учёные сообщают, что для определения необходимости приёма высоких доз витамина D при уже диагностированном раке нужны дополнительные исследования.
К абсолютно противоположным выводам пришли австралийские специалисты из Квинслендского института медицинских исследований. В эксперименте приняли участие 21 315 человек, 10 662 из которых получили витамин D, а 10 653 — плацебо. За время наблюдения (среднее время вмешательства — пять-семь лет) от разных причин умерли 1100 человек, из них 538 принимали плацебо, а 562 — настоящий витамин, то есть приём добавки на 0,22% увеличивал риск общей смертности. При этом смертность от онкологических заболеваний была выше на 15% в группе, принимавшей реальный витамин.
Японские учёные сфокусировались на влиянии витамина D исключительно на уже диагностированный рак желудочно-кишечного тракта. Они отобрали 417 пациентов (рак пищевода — 10%; рак желудка — 42%; колоректальный рак — 48%) и на протяжении нескольких лет (медианный срок наблюдения — три с половиной года) давали им настоящий витамин или плацебо. Статистически значимого улучшения пятилетней выживаемости (основного прогностического показателя для онкологических заболеваний) в группе вмешательства обнаружить не удалось. К похожим выводам пришли и американские врачи. Они сузили поле исследований до одного-единственного вида рака — колоректального метастатического и сфокусировались на пациентах, получающих химиотерапию. Добавление высоких доз витамина D в процессе лечения не привело к достоверному улучшению выживаемости без прогрессии заболевания.
Таким образом, видимо, витамин D не влияет на риск развития онкологического заболевания (одно исследование показывает статистически незначительное повышение заболеваемости, другое — статистически незначительное снижение). Относительно же того, может ли витамин D продлить жизнь тем, кому уже диагностировали рак, учёные разошлись во мнениях кардинально. Нужны дополнительные исследования. Однако на прогрессирование онкологических заболеваний ЖКТ витамин D, судя по исследованиям, не влияет.
Наш вердикт: это не точно
Приём витамина D нужен для профилактики и лечения коронавирусной инфекции
Во время пандемии новой коронавирусной инфекции витамин D вошёл во многие рекомендации. В разных вариантах предлагали начать приём, чтобы профилактировать заболевание или чтобы снизить риск осложнений.
Отдельные исследования и наблюдения демонстрировали такую зависимость: чем ниже был уровень витамина D у пациента до болезни, тем более выраженными были симптомы. Учёные предположили, что влияние витамина D на тяжесть течения COVID-19 связано с его способностью стимулировать иммунную систему для борьбы с патогенными вирусами. Однако дальнейшие исследования опровергли эту гипотезу.
Британские врачи отобрали более 6000 добровольцев, которые до этого регулярно не принимали витаминные добавки. Затем они определили уровень витамина у половины добровольцев и попросили их принимать добавки в разных дозах. Выяснилось, что витаминная группа болела не реже и не легче тех, кто добавок не принимал. Похожее по дизайну исследование провели также норвежские врачи. В нём принимали участие 34 000 добровольцев, часть из которых получала витамин D, а часть — плацебо. Они не выявили снижения частоты или тяжести инфекций, в том числе и коронавирусной, у группы приёма. Кокрейновская библиотека, один из крупнейших ресурсов по доказательной медицине, проанализировав испанские и бразильские эксперименты, также сообщает, что защитная роль витамина D при коронавирусе не доказана.
Наш вердикт: неправда
Приём витамина D может вылечить депрессию
Добавкам с «солнечным витамином» приписывают ещё одно целебное свойство — якобы восполнение этого вещества в организме способно улучшать настроение людей и лечить их от депрессии.
Витамин D действительно играет важную роль в работе нервных клеток, а клиническая депрессия связана с нарушением их работы. Было бы закономерно предположить, что недостаток витамина повлечёт за собой сбои в работе, которые отразятся на душевном здоровье. В 2018 году канадские учёные из Университета Макмастера провели метаанализ уже существующих исследований о связи низкого уровня витамина D и риском развития клинической депрессии. Низкие уровни содержания этого вещества действительно коррелировали с более высокой распространённостью депрессии. Однако корреляция — ещё не причинно-следственная связь. Возможно, что люди с депрессией могут иметь более низкий уровень витамина D, так как, находясь в этом психологическом состоянии, хуже питаются и меньше гуляют. Более того, исследователи отметили, что проанализированные эксперименты опирались на небольшую выборку, принимали за недостаток витамина разный уровень его содержания и использовали разные опросники для самоотчетности о симптомах депрессии, поэтому их выводы нельзя назвать точными.
Более корректный по методологии эксперимент провели американские учёные. Они отобрали 18 353 добровольца, на момент отбора ни у кого из них не было симптомов депрессии. На протяжении пяти лет часть из них получала высокие дозы витамина D, а часть — плацебо. Риск возникновения депрессии в обеих группах оказался одинаковым, профилактический приём витамина не снижал заболеваемость депрессией.
Не показал витамин хороших результатов и для лечения уже диагностированной депрессии. Проанализировав данные шести исследований, включавших в сумме 1203 пациента с уже диагностированной депрессией, учёные не смогли подтвердить, что добавка с витамином D улучшала бы их психологическое состояние более эффективно, чем плацебо. Таким образом, приём витамина D не способен ни защитить от возникновения депрессии, ни помочь в её лечении.
Наш вердикт: неправда
В сообществах отсутствуют спам, реклама и пропаганда чего-либо (за исключением здравого смысла)
Аудиоверсии проверок в виде подкастов c «Коммерсантъ FM» доступны в «Яндекс.Подкасты», Apple Podcasts, «ЛитРес», Soundstream и Google.Подкаст
Правда ли, что слишком тесный бюстгальтер провоцирует рак молочной железы?
15 октября отмечается Всемирный день борьбы против рака молочной железы. Мы решили проверить распространённое убеждение, что ношение слишком тесного бюстгальтера может привести к возникновению онкологического заболевания.
Спойлер для ЛЛ: неправда
О связи между возникновением заболевания и неправильно подобранным бюстгальтером говорят не только околомедицинские сайты и магазины нижнего белья, но и довольно авторитетные профессионалы. Например, специалист столичного департамента здравоохранения Андрей Тяжельников считает: «Если части бюстгальтера врезаются в тело, сдавливают мягкие ткани и кровеносные сосуды, то пострадать могут нервные волокна. Это может спровоцировать онемение кистей рук или снижение их чувствительности. Другие симптомы давящего бюстгальтера — головные боли, боль в шее и груди. Подмышечные впадины являются местом расположения нескольких лимфатических узлов. Их сдавливание приводит к застою лимфы, что провоцирует накопление здесь продуктов жизнедеятельности клеток. Это может провоцировать аллергии, гипертонию и даже онкологические заболевания. Сдавливание в области грудной клетки и молочных желёз приводит и к застойным явлениям в системе кровообращения. Нарушается кровоток, доставляющий в клетки кислород и транспортирующий из них углекислый газ. Застой крови очень негативно влияет на состояние стенок сосудов».
Рак молочной железы — самый распространённый вид рака и главная причина смертности женщин среди всех онкологических заболеваний. В 2020 году его обнаружили у более чем 2,3 млн женщин, 685 000 умерли от этой болезни. Рак молочной железы возникает в клетках эпителия молочных протоков в большинстве случаев (85%) или в дольках (15%) железистой ткани молочной железы. Упоминания патологии есть даже в папирусах Древнего Египта.
Фрагменты из папируса Эдвина Смита. Нью-Йоркская академия медицины
К достоверным факторам риска относятся увеличение возраста, ожирение, злоупотребление алкоголем, сахарный диабет, гипертоническая болезнь, раннее начало менструации и поздняя менопауза, курение, а также отягощённый семейный анамнез. Выделено несколько генов, ассоциированных с повышенным риском развития рака молочной железы. Среди них наиболее известны гены BRCA1 и BRCA2: мутацию именно в них обнаружили, например, у Анджелины Джоли. После 1970-х число опухолей молочной железы выросло, исследователи связывают это в первую очередь с уменьшением количества детей в семьях и уменьшением времени грудного вскармливания, так как и беременность, и кормление снижают риск возникновения патологии.
Возникновение идеи о том, что тесное бельё провоцирует рак груди, можно с высокой долей вероятности проследить с точностью до года и даже определить её автора. В 1995 году в США вышла книга Dressed to Kill («Одетая для убийства») Сидни Росс Сингер и Сомы Грисмайера. Стоит отметить, что оба автора не имели медицинского образования. В своей книге они приводят данные опроса 4700 американок с уже диагностированным раком груди, а также описывают опыт самой Сомы, имевшей такой же диагноз. Все респондентки в их книге отмечают, что носили бюстгальтер. На основании этого авторы сделали вывод о связи белья и заболевания, объяснив это тем, что такое бельё ограничивает функционирование лимфатической системы, что приводит к накоплению токсинов в организме. Стоит отметить, что выборка не прозрачна, точные диагнозы опрошенных не уточняются, не анализируются другие факторы риска. Некоторые критики отмечают, что, возможно, единственная реальная пациентка в книге и есть сама Грисмайер. Обобщённые авторами данные никогда не публиковались в научных журналах.
В последующих своих книгах авторы выдвинули ещё целый ряд спорных суждений: якобы сон на наклонной кровати может предотвратить болезнь Альцгеймера и импотенцию, частая дефекация и мочеиспускание могут предотвращать гиперплазию предстательной железы и облегчать симптомы менопаузы, а высокое давление, по их мнению, лишь медицинская афера.
Однако не подкреплённый фактами миф разошёлся достаточно широко. Авторитетные исследователи провели целый ряд экспериментов, чтобы его опровергнуть.
В 2014 году команда учёных обследовала группу женщин: 454 имели инвазивный рак протоков молочных желёз, 590 — инвазивный очаговый рак груди и 469 были без онкологических заболеваний. Участницам был предложен ряд вопросов, включая такие: «В каком возрасте вы начали носить бюстгальтер?», «Какой тип бюстгальтера вы носите?», «Какой размер бюстгальтера и размер чашки вы носите?», «Какое количество часов в день и дней в неделю вы носите бюстгальтер?». Также учитывался семейный и репродуктивный анамнез. Учёные не выявили никакой закономерности между развитием патологии и ношением бюстгальтера с косточками.
Официальная позиция Американского онкологического общества также состоит в том, что никакой связи между ношением бюстгальтера и онкологическими заболеваниями молочной железы нет. Национальный центр исследований в области здравоохранения США обращает внимание на то, что при компрессии молочных желёз биологические жидкости движутся вверх, в лимфатические узлы в подмышках, а не под грудь, как утверждали авторы книги. Согласно их же мнению, приписывание вредного воздействия повседневным вещам «проистекает из нашего желания контролировать те области жизни, в которых у нас много неопределённости или страха. Люди хотят знать виновника, а также надеются, что, избегая тесных бюстгальтеров, они смогут избежать рака молочной железы». Также они приводят объяснение, которое могло стать причиной такого заблуждения. Женщины с большим размером груди и лишним весом чаще носят бюстгальтер, чем женщины астенического телосложения, при этом как раз наличие жировых отложений и есть фактор, провоцирующий онкологические патологии.
Гарвардская медицинская школа также считает, что нет никакой закономерности между ношением белья и раком. Исследователи отмечают, что «беседы с женщинами после того, как у них развился рак молочной железы, могут привести к предвзятости воспоминаний, особенно в отношении таких данных, как возраст, в котором они начали носить бюстгальтер». Также они акцентируют внимание на том, что книга включала в себя разговоры только с теми женщинами, которые имели онкологический диагноз и носили бюстгальтеры.
Помимо научных данных, миф можно опровергнуть простой логикой: рак груди случается и у мужчин, однако они чаще всего не носят бюстгальтер.
Таким образом, никакой связи между ношением бюстгальтера и развитием рака молочной железы нет, это не более чем распространённый миф. Отказавшись от ношения нижнего белья, обезопасить себя от болезни не получится. При этом к факторам риска относится целый спектр явлений, таких как лишний вес, злоупотребление алкоголем и курение, повлиять на которые мы вполне в силах.
Наш вердикт: неправда
В сообществах отсутствуют спам, реклама и пропаганда чего-либо (за исключением здравого смысла)
Аудиоверсии проверок в виде подкастов c «Коммерсантъ FM» доступны в «Яндекс.Подкасты», Apple Podcasts, «ЛитРес», Soundstream и Google.Подкаст
Отличник или двоечник? Узнайте свой уровень подготовки к Евро-2024
Для всех поклонников футбола, Hisense подготовил крутой конкурс в соцсетях. Попытайте удачу, чтобы получить классный мерч и технику от глобального партнера чемпионата.
А если не любите полагаться на случай и сразу отправляетесь за техникой Hisense, не прячьте далеко чек. Загрузите на сайт и получите подписку на Wink на 3 месяца в подарок.
Реклама ООО «Горенье БТ», ИНН: 7704722037
5 главных мифов о ноотропах
Вокруг ноотропов ходит много мифов - то, что это фуфломицин, что они не имеют научного обоснования и являются просто маркетинговым трюком. Но другие говорят, что ноотропы меняют их жизнь и помогают сделать скачок в продуктивности.
Так что из этого правда, а что ложь?
На связи RISE: сообщество про повышение продуктивности работы мозга.
Перед тем как приступать к разбору мифов, давайте в двух словах, что же такое ноотропы.
Сам термин ноотропы был введен в 1972 году румынским химиком, психологом и доктором философии Corneliu E. Giurgea, который впервые синтезировал пирацетам.
ВОЗ говорит, что это препараты и вещества, которые “оказывают прямое активирующее действие на обучение, улучшают память и умственную деятельность, повышают устойчивость мозга к агрессивным воздействиям, гипоксии, травмам, интоксикациям”.
Ноотропы назначают пациентам с когнитивными нарушениями, которые развиваются при различных заболеваниях. Кроме того, за счёт того, что ониускоряют передачу нервных импульсов, усиляют микроциркуляцию в головном мозге, их принимают, чтобы разогнать свою нервную систему, усилить физическую активность. А некоторые ноотропы нооборот, чтобы успокоить ЦНС и снизить чувство тревожности.
Но почему тогда вокруг них столько обсуждений и недоверия? В этой статье мы разберем пять главных мифов о ноотропах и опровергнем их, основываясь на научных исследованиях.
Миф 1: Ноотропы — это пустышки
Начнём с самого распространённого мифа, что ноотропы — это всё фуфломицин, что они не имеют научного обоснования и являются просто маркетинговым трюком.
Ну в общем-то существует огромное количество научных исследований, которые подтверждают положительное влияние ноотропов на когнитивные функции.
Немного заключений о ноотропах:
«Ноотропная активность - способность психотропных средств устранять нарушения познавательное деятельности, возникающие при различных поражениях головного мозга, или - в иной трактовке - ликвидировать проявление органической умственной недостаточности. Основными слагаемыми терапевтического действия являются улучшение памяти и обучения, восприятия и внимания". (Э.Б. Арушанян, 2004)
Ноотропы применяют при нарушениях памяти, сознания и обучаемости, а также в качестве поддерживающего лечения у пациентов с болезнью Альцгеймера, шизофренией, гиперкинетическими расстройствами.
Например, исследования показывают, что пирацетам (один из самых известных и старых ноотропов) может помочь улучшить когнитивные способности и общую память.
1,3,7-триметилпурин-2,6-дион, или по-другомукофеин усиливает когнитивные и физические способности, а теанин (который в чае) наоборот, успокаивает и снижает кровяное давление.
Ну и комбинация L теанина+кофеина в нужных пропорциях позволят сосредоточиться на важных и сложных задачах. Мне, например, эта связка помогала в написании диплома, хотя помимо них там была ещё парочка ноотропов.
Отмечу, что ноотропы делятся на рецептурные и безрецептурные. Рецептурные отличаются тем, что их нельзя купить на маркетплейсах или просто зайдя в любую аптеку, нужен рецепт и назначение от врача. Соответственно эффект от них сильнее и с ними нужно быть более осторожными.
Так почему же столько недоверия сложилось вокруг ноотропов?
Дело в том, что в 2000-х их особо не исследовали, а многие неврологи и психиатры, которые не интересуются новыми исследованиями, назначали их всем подряд. Зачем искать причину? Если можно выписать просто список лекарств, которые указаны в стандартном протоколе.
У многих ноотропы не вызывали положительного эффекта и недоверие к ним росло.
Механизм действия ноотропов на сегодняшний день до конца не изучен. Однако множество положительных терапевтических эффектов после применения ноотропов неоднократно подтверждены.
Но важно понимать, что ноотропы — это не быстродействующая волшебная таблетка и не классический стимулятор, их действие раскрывается постепенно. Но в правильных дозировках и связках возможно и достаточно быстрое действие.
В двух словах: не все ноотропы одинаково полезны. Тут будет справедливо заметить, что многие из них действительно не оказывают должного эффекта и являются плацебо, но это не значит, что нужно всё грести под одну гребенку.
Миф 2: синдром отмены
Ну или проще говоря, откат.
В фильме «Области тьмы» Брэдли Купер принимал волшебную таблетку и становился суперумным, но и получал за это откат в виде провалов в памяти.
В реальной жизни таких волшебных таблеток нет, и откатов таких вы тоже не получите.
Я совру, если скажу, что разница никак не ощущается - конечно, ощущается. Например, связка и ноотропов пирацетам+кофеин+ДМАЕ дают такой буст для ваших нейронов, что встать в 6 утра и сделать всю мозговую работу до обеда не составит труда.
Сможете ли вы сделать это без ноотропов? Возможно, но такие всплески работоспособности, без доп.подпитки крайне редки.
Будет ли после этого откат? Нет, будет просто обычное ваше состояние, но в некоторых случаях вы будете чувствовать лёгкую усталость и сонливость.
Поэтому рекомендую приём ноотропов в 1 половину дня для максимальной продуктивности, чтобы к вечеру после всех дел ваша ЦНС успокоилась.
Есть много исследований, которые показывают, что большинство ноотропов не вызывают откатных эффектов. Некоторые ноотропы даже имеют долгосрочные побочные эффекты, улучшающие когнитивные функции и общую память.
Средний курс по приёму ноотропов это обычно 20-30 дней. До 2 месяцев.
Резюмируем: большинство ноотропов не вызывают синдрома отмены, если не принимать их в лошадиных дозах. Ну и всегда прислушивайтесь к своему организму, ведь у каждого своя восприимчивость и переносимость.
Миф 3: Привыкание к ноотропам неизбежно
Многие люди беспокоятся о привыкании к ноотропам, что будет ломка и зависимость.
Например, если при затяжной депрессии вам прописывают фенибут, и вы курсите его 2-3 месяца подряд, вызовет ли это привыкание? Скорее всего да, но только если вы никак не работали с вашим состоянием и закидывались постоянно одним фенибутом. Но и даже в этом случае организм восстанавливается через 4-25 дней, в зависимости от вашего метаболизма.
Давайте разберем чуть подробнее на примере фенибута, почему может возникнуть привыкание.
Основной причиной появления зависимости является привыкание головного мозга к воздействию препарата на дофаминовые и ГАМК-рецепторы, что вызывает чувство умиротворения, радости и эйфории. Такое возникает при длительном курсе и при смешивании с другими препаратами или алкоголем.
Другой причиной психологической зависимости является высокая толерантность к веществу, особенно у молодежи от 19 до 24 лет. Для достижения эффекта доза употребления увеличивается.
В исследованиях, которые проводились вокруг ноотропов, не было ни одного вывода, который бы указывал на сильное привыкание.
Замечу, что большая часть исследований проводилась на здоровых людях, студентах.
В интернете можно найти множество отзывов, где люди положительно отзываются о том же фенибуте, который улучшает сон, подавляет чувство тревоги и не вызывает таких жестких побочек, как антидепрессанты.
Что в итоге: миф о привыкании опровергнут, в том случае, если мы говорим про разумные дозировки и сроки применения. Смешивать ноотропы с сильнодействующим лекарством или алкоголем я крайне не рекомендую.
Миф 4: Ноотропы вредны для здоровья
Давайте сразу разберёмся на берегу, побочный эффект бывает даже на чай с ромашкой.
Побочки от ноотропов крайне редкие и обычно легкие в виде головной боли или расстройства желудка, но проходят обычно самостоятельно и быстро.
Делятся ноотропы на 2 вида, синтетические и натуральные.
Синтетические в большинстве случае оказывают более выраженный и быстрый эффект. Натуральные действуют в долгосрочной перспективе.
Приведу в пример несколько и тех и других:
Синтетические: пирацетам, фенибут, мексидол, винпоцетин,
Натуральные: Гингко билоба, кофеин, ежовик, женьшень, зеленый чай, бакопа монье.
Подробный разбор был тут.
Вреден ли кофе для здоровья? А чай или элеутерококк? Если вливать себя литрами, то однозначно вреден. Естественно, не стоит принимать то, что вам противопоказано. Например, людям с сердечно-сосудистыми заболеваниями не следует употреблять гуарану из-за относительно высокого содержания кофеина. В общем, тут логичная логика.
И в подкрепление к нам на помощь вновь приходит научное сообщество и исследования, которые показывают, что правильное использование ноотропов без превышения рекомендуемых доз не вызывает серьёзных побочных эффектов.
P.S. Продублирую, что смешивать ноотропы с сильнодействующими препаратами и алкоголем я крайне не рекомендую.
И, конечно, есть ряд противопоказаний, когда ноотропы противопоказаны.
Миф 5: Все ноотропы дорогие
И снова нет, недавно писал про дешевый ноотроп за 40р.
Многие люди считают, что ноотропы — это дорогие препараты, которые не стоят своих денег. Спешу вас и тут успокоить, существует большое количество доступных и дешевых ноотропов, таких как пикамилон, креатин, янтарная кислота. Главное знать, что с чем сочетать и как применять. Подробнее писал тут - топ 5 недорогих ноотропов.
Вообще всё зависит от задач, которые вы перед собой ставите:
Написать диплом, уложиться в дедлайн с новым сложным проектом, с понедельника начать учить новый язык и пойти в фитнес-зал, а может убрать тревожность и улучшить качество сна.
Для каждой задачи нужная своя связка и дозировки, от этого и будет зависеть сколько вы потратите.
Более того, естественные ноотропы никуда не делись, они присутствуют в продуктах или в растениях, например, грецкий орех, зеленый чай, кофе, женьшень, элеутерокок, разве что концентрация там другая. Так что прокачать свой мозг и запитаться энергией отчасти можно и с правильно подобранным рационом.
Что имеем: работающий ноотроп не равно куча денег. Скорее дело в правильном подборе, чем цене изначально.
Какой вывод
Ноотропы однозначно не пустышки, а действенные пищевые добавки, которые способны улучшить когнитивные функции и память. Несмотря на распространенные мифы о них, они не вызывают тяжелого отката или привыкания, не наносят вреда здоровью и доступны в разнообразных ценовых категориях.
Если тема вам интересна, присоединяйтесь к нашему сообществу в тг канале и ВК, где мы подробно рассматриваем ноотропы, делимся личным опытом и рабочими связками.
Амарант
Удивительную историю прочитала про амарант.
Оказывается, существует мнение о том, что растение амарант, семена которого используют в пищу (преимущественно для продуктов здорового питания - из-за высокого содержания пищевых волокон и белка, но не самого идеального вкуса), на самом деле ядовито. Интересно происхождение этого мифа: существует краситель с аналогичным названием - амарант Е123, который запрещен к использованию в пищевой промышленности в СССР и США еще с 1971 года на основании исследования московского Института питания.
Благодаря одинаковому названию нелестная слава канцерогенного красного красителя досталась безобидному растению амаранту.
Борьба с курением! День второй!
Вот и второй день! Был вчера удивлен позитивной реакций пикабушников, спасибо за советы! Вот и второй день начался, с учетом того что встал в 5 утра и на работе надо было к 6 то покурить и не было в мыслях, но вчера вечером тянуло! Спасибо печенке с чаем и журналу отвлекли. Из ощущений побаливает голова, но думаю это все мысли. С учетом всего понял надо держаться дальше от курящих. Цель не измена, всем добра. И так же миф о курении)
12 несбыточных фантазий пациентов одного гастроэнтеролога
1.Результаты моих обследований автоматически подсвечиваются на экране компьютера моего врача даже во время приёма других пациентов.
2.Мой врач непременно позвонит мне и сообщит результаты последних исследований.
3.Врач обязательно назначит мне контрольное исследование на конкретную дату.
4.Мне не нужно приносить результаты своих обследований специалисту. Мой терапевт, безусловно, все уже указал в направлении (прекрасный бланк формата А5, всего 5-10 строк, конечно же, там всё есть).
5.Я могу опоздать, это не смутит врача, ведь врач сам всегда задерживается на консультациях и многое не успевает.
6.Я могу прийти сильно заранее, я уверен, что врач примет меня сразу, как только я подойду к кабинету.
7.Лекарственная терапия обязательно полностью вылечит меня менее чем за 24 часа.
8.Для врача будет достаточно 2 минут консультации, чтобы определить, что у меня.
9.Лучше срочно сделать УЗИ, чем вставлять термометр под мышку (зачем измерять температуру в 21 веке?).
10.На УЗИ видны все болезни.
11.Раз я пришел к гастроэнтерологу, я расскажу ему о своих других проблемах, о кожных покраснениях, о нарушении мочеиспускания, о своих сомнениях и умозаключениях. Кто знает, может быть, он предложит решение для всего этого!
12.Я согласен сделать колоноскопию. Я ничего не хочу ощущать, не хочу испытывать боль, но анестезия мне не нужна.
Исходя из представленного списка, можно сделать вывод, что автор, врач-гастроэнтеролог, «с болью» передает нам некоторые распространенные заблуждения или нереалистичные ожидания, которые встречаются у некоторых пациентов. Коллега явно хочет привлечь внимание и развенчать эти заблуждения, чтобы обеспечить более точное понимание медицинской практики и особенностей взаимодействия пациента с врачом. Ключевые идеи, которые коллега пытается донести до читателей, включают:
Обследования или анализы пациента не высвечиваются автоматически на экране компьютера врача во время консультаций с другими пациентами.
Пациенты не должны ожидать, что врач проактивно позвонит им по поводу результатов их анализов (за исключением случаев, когда пациенты подписаны на своего врача на Мосту)
Врач будет рекомендовать последующие приемы, назначать лечение и обследование в динамике по мере необходимости, но пациенты не должны полагать, что они будут вызваны автоматически.
Пациенты должны приносить результаты своего обследования на прием к специалистам, а не полагаться только на информацию, которую терапевт мог включить в направление.
Прибытие на прием с опозданием мешает врачу и может причинить ему неудобства.
Слишком ранний приход не гарантирует немедленного внимания со стороны врача.
Лечение не гарантирует мгновенного или полного выздоровления в течение 24 часов.
Врачу требуется более 2 минут консультации, чтобы диагностировать заболевание.
Измерение температуры по-прежнему актуально и полезно даже в 21 веке.
Хотя УЗИ и может дать ценную информацию, оно не может выявить все заболевания.
Пациенты должны сосредоточиться на обсуждении с узкопрофильным специалистом соответствующих симптомов и проблем, а не на вопросах, не имеющих отношения к делу.
Если пациент соглашается на колоноскопию, ему следует учитывать потенциальный дискомфорт и, возможно, обсудить варианты анестезии.
Надеюсь, эти пункты позволят развеять нереалистичные ожидания пациентов и способствовать более информированному и реалистичному пониманию медицинских процедур и консультаций.
Друг познается в чате
«Чат на чат» — новое развлекательное шоу RUTUBE. В нем два известных гостя соревнуются, у кого смешнее друзья. Звезды создают групповые чаты с близкими людьми и в каждом раунде присылают им забавные челленджи и задания. Команда, которая окажется креативнее, побеждает.
Реклама ООО «РУФОРМ», ИНН: 7714886605
Мифы о донорстве крови: все ли группы нужны, приводит ли к анемии и можно ли «подсесть»?
Донорство крови — важная часть медицинской системы любого государства. Мы решили разобрать несколько популярных стереотипов об этой процедуре.
Для начала нужно разобраться, как устроена кровь и её донорство. Кровь — это жидкость красного цвета, циркулирующая в артериях и венах. Она состоит из плазмы (жидкой части) и форменных элементов — эритроцитов, лейкоцитов и тромбоцитов. Плазма содержит также соли и минералы (электролиты), а ещё полезные белки, в том числе участвующие в формировании сгустков крови. По правилам кровь переливается только реципиенту одной и той же группы с донором; также требуется, чтобы у них совпадал резус-фактор. Наиболее распространённая система деления — АВ0, в ней эритроциты делятся на четыре группы по возможности прикреплять к себе два антигена (собственно A и B). У людей с группой 0 (I) эритроциты не могут прикрепить ни один из этих антигенов, с группой A (II) — только первый антиген, с B (III) — только второй, а с четвёртой AB (IV) — оба. Также при классификации крови используют и другие параметры, например, резус- и Kell-фактор.
Донор может сдавать как цельную кровь (то есть плазму вместе с форменными элементами), так и — с помощью специальной процедуры — только тромбоциты, эритроциты или плазму. Процедура сдачи исключительно тромбоцитов называется тромбоцитаферезом, в этом случае получаемая от донора кровь обрабатывается в специальной центрифуге, позволяющей выделить из неё именно нужные элементы, а затем возвращается обратно в организм донора. Схожим образом устроены и процедуры эритроцитафереза и плазмафереза.
Раз существуют отдельные процедуры забора исключительно тромбоцитов, эритроцитов и плазмы, то эти компоненты крови могут переливать по отдельности. Переливание эритроцитарной массы нужно пациентам с низким уровнем гемоглобина и после объёмных кровопотерь, тромбоцитарной — тем, кто имеет проблемы со свёртываемостью. У переливаний плазмы — множество разных показаний, в частности, обширное хирургическое вмешательство, нарушение свёртываемости крови, онкологические заболевания. Также плазму переболевших Covid-19 использовали для лечения сложных случаев инфекции. При этом ещё в 2002 году Минздрав РФ сообщил, что переливание отдельных, необходимых пациенту элементов лучше, чем цельной крови. Хотя 17 лет спустя этот приказ и был отменён, самого принципа придерживается большинство лечебных учреждений.
В этом тексте под донорством крови понимается как сдача цельной крови, так и сдача отдельных компонентов, если не оговорено иное. В свою очередь, термин «переливание крови» используется в отношении случаев, когда больной получает от донора отдельные компоненты крови.
Содержание статьи
Донорская кровь нужна только во время чрезвычайных ситуаций
Нужны доноры только с редкой группой крови
Большую часть донорской крови утилизируют
Во время дотации крови можно заразиться различными болезнями
Донорство вызывает привыкание
Донорство приводит к истощению запасов железа в организме и анемии
Донорская кровь нужна только во время чрезвычайных ситуаций
Многие верят, что донорская кровь нужна только для пострадавших во время катастроф — терактов или стихийных бедствий. В такие моменты перед пунктами сдачи крови выстраиваются огромные очереди из желающих помочь. Считается, что в спокойное время переливание крови — слишком редкая процедура и большие запасы донорской крови не востребованы.
По статистике, переливание крови потребуется каждому третьему человеку в течение жизни. Американский Красный Крест подсчитал, что в США кто-то нуждается в переливании каждые две секунды. В России ежегодно эта процедура требуется по меньшей мере полутора миллионам жителей, то есть более чем 4 тысячам человек в день или почти трём людям в минуту. Донорская кровь и её компоненты необходимы для пациентов после сложных операций и тяжёлых травм, в роддомах для женщин, которые потеряли слишком много крови в процессе родов, для больных с анемией, тромбоцитопенией и другими заболеваниями кроветворения, а также онкологических пациентов.
Роды и сложные операции происходят постоянно, и тяжёлые, в том числе онкологические заболевания, требуют регулярного лечения. Именно поэтому станции переливания крови призывают сдавать её не после того, как произошла какая-то страшная катастрофа, а систематически.
Наш вердикт: неправда
Нужны доноры только с редкой группой крови
Ресурсы, посвящённые донорству крови, относят это опасение к самым распространённым причинам того, что люди не идут на станции переливания. Истории, как за донорами с редкой группой крови даже высылают вертолёты, также способствуют популяризации этого стереотипа.
Как уже говорилось выше, каждый год в России полтора миллиона человек нуждаются в переливании крови и её компонентов. Согласно статистике Национального медицинского исследовательского центра имени Алмазова, распределение групп среди населения такое: 0 (I) — 43%, А (II) — 42%, В (III) — 11%, АВ (IV) — 4%. При этом нет никаких определённых патологий, которым бы требовалось переливание крови и которые бы проявлялись только у людей с определённой группой, поэтому можно считать, что и распределение пациентов, которым требуется переливание, примерно такое же. Значит, в год кровь и её компоненты в России требуются примерно 645 тысячам людей с первой группой крови (0), 630 тысячам — со второй группой крови (А), 165 тысячам — с третьей группой (В), 60 тысячам — с четвёртой.
Эти расчёты носят упрощённый характер, так как при переливании учитывается не только группа крови по классификации АВ0, но и другие параметры, например, резус-фактор. В упрощённом понимании это наличие или отсутствии на поверхности эритроцитов (красных кровяных телец) резус-антигенов. Среди них наиболее сильными иммуногенными свойствами обладает антиген D, именно по возможности эритроцитов его прикреплять людей делят на резус-положительных и резус-отрицательных. Если по этому признаку кровь донора и реципиента не совпадает, то в подавляющем большинстве случаев переливание приведёт к осложнениям. Антигены С, с, Е и е — менее иммуногенные, но тем не менее у большинства людей есть хотя бы один из них.
Самая редкая, так называемая «золотая» группа крови по-научному называется Rhnull. У её обладателей на поверхности эритроцитов вообще нет никаких резус-антигенов, что делает эту кровь самой редкой на планете. В 2022 году в мире насчитывалось всего лишь 43 человека с «золотой» кровью, 9 из которых активно её сдают. Получается, что на одного такого донора приходится чуть меньше пяти потенциальных (а не реально нуждающихся сейчас) реципиентов. Если бы таким же образом соотносились доноры и потенциальные реципиенты в масштабах, например, России, то в реестре доноров было бы 30 миллионов человек человек (в 2022 году кровь сдали 1,4 миллиона россиян).
Таким образом, люди с самой редкой «золотой» кровью обеспечены донорским материалом куда лучше, чем те, кто имеет более распространённую группу. К тому же, чем более распространена какая-то группа в популяции, тем больше крови именно этой группы нужно.
Наш вердикт: неправда
Большую часть донорской крови утилизируют
Помимо убеждений, что их кровь не нужна, людей от донорства часто отталкивает мысль о том, что сдача крови — достаточно бесполезная процедура, так как значительную часть собранного материала не успевают использовать и просто выбрасывают. Ресурсы о переливании крови и врачи-трансфузиологи приводят это опасение в числе самых распространённых мифов о донорстве.
Донорская кровь — слишком ценная субстанция, чтобы, совершив процедуру забора, врачи вскоре отправили её в мусорное ведро. К тому же, кровь это не скоропортящийся продукт. Самые «недолговечные» её компоненты — эритроциты, они пригодны всего лишь в течение 42 дней после забора, а заготовленную плазму можно использовать и через три года.
Однако в некоторых случаях кровь и её компоненты действительно могут быть утилизированы — например, эритроциты, полученные от Kell-положительного донора (в организме Kell-отрицательного реципиента они вызовут крайне тяжелые последствия). При этом Kell-положительный человек всё ещё можетбыть донором плазмы, тромбоцитов или криопреципитата (компонента крови, способствующего образованию фибринового сгустка и поэтому нужного для перелива пациентам с гемофилией).
Классификация крови по системе Kell похожа на деление по резус-фактору — ключевую роль также играют антигены на поверхности эритроцита. Самый значимый из антигенов этой системы — антиген K, который встречается менее чем у 10% людей. Однако, в отличие от резуса, положительность или отрицательность пациента по Kell редко определяют в обычной жизни. Например, госпитализируя больного для операции, врач скорее всего предусмотрит потенциальную необходимость переливания крови и её компонентов, но определит только группу и резус-фактор. Большинство людей Kell-отрицательны, как и вся кровь в донорских банках; если перелить такую кровь Kell-положительному человеку, никаких нежелательных реакций не произойдет. Поэтому свой Kell-фактор обычно знают только доноры и столкнувшиеся с определенными осложнениями во время беременности женщины (при несовпадении Kell-фактора у матери и плода возможны определенные патологии).
Также утилизируют кровь и любые заготовленные из нее компоненты, если донор не пришел на обязательную повторную сдачу анализов. Взятую у донора кровь обязательно исследуют на гепатиты В и С, сифилис и ВИЧ. Однако, если заражение произошло незадолго до сдачи материала, то никаких следов инфекции в образце еще не будет (например, для ВИЧ «оконный период», когда вирус уже попал в организм, но еще не определяется в крови, составляет три месяца). Именно поэтому от первичных доноров требуютповторно сдать анализы, обычно их назначают через 4 или 6 месяцев после сдачи крови. Если донор не пришел в указанное время, то взятая у него кровь и её компоненты утилизируются. То же самое происходит, если в анализах обнаружили маркеры гепатита В или С, сифилиса или ВИЧ.
Других значимых причин для утилизации уже собранной донорской крови нет. Однако в истории бывали случаи, когда её заготавливали слишком много и впоследствии часть уничтожали. Самый крупный скандал, связанный с избыточной заготовкой донорской крови, произошел после терактов 11 сентября 2001 года в США. Тогда Красный Крест призвал американцев стать донорами, откликнулись сотни тысяч людей. Как выяснилось позже, хотя огромное количество крови и было заготовлено, не вся она оказалась пригодной: у организации не хватило технических резервов заморозить и сохранить весь пожертвованный объем. К тому же большинство пострадавших получили несовместимые с жизнью травмы, и донорская кровь им просто не была нужна. Эта ситуация также хорошо иллюстрирует представленный выше тезис — лучше не подгадывать донорство крови под крупную трагедию, а сдавать её регулярно
Наш вердикт: большей частью неправда
Во время дотации крови можно заразиться различными болезнями
Многих в донорстве отпугивает вероятность заразиться во время процедуры различными опасными заболеваниями, такими как ВИЧ, сифилис и гепатиты В и С. О таких опасениях среди потенциальных доноров регулярно сообщают центры переливания крови.
Как уже говорилось выше, перед сдачей крови потенциальные доноры сдают анализы на вирусные гепатиты В и С, ВИЧ и сифилис, и к процедуре их допустят только в случае, если тесты покажут отрицательный результат. Более того, предусмотрены и повторные анализы, до получения результатов которых сданная плазма, где потенциально могут содержаться вирусы, находится на карантине (по российским законам, он длится 120 дней). Так что вероятность того, что в донорской крови окажутся вирусные агенты заболеваний, передающихся гемоконтактным путем, сведена к минимуму.
Ещё ниже риск чем-то заразиться для самого донора, если он приходит на станцию здоровым. Для забора крови используется специальная соединённая с одноразовым мешком стерильная игла, которую поставляют в запечатанном пакете. После завершения процедуры этот мешок открепляется, и игла уже не может быть использована повторно. Если медицинский работник следует всем протоколам и не имеет умысла специально заразить донора или реципиента какой-либо болезнью, вероятность подобных неблагоприятных последствий стремится к нулю.
Наш вердикт: неправда
Донорство вызывает привыкание
Распространено мнение, что организм постепенно привыкает к регулярной кровосдаче и начинает вырабатывать больше крови, чем ему самому нужно. Поэтому регулярные доноры — это не столько люди, осознающие важность донорства, а буквально «подсевшие на иглу». Для обозначения такой проблемы даже используют словосочетание «синдром хронического донорства».
Чтобы понять, может ли в принципе возникнуть такой синдром, надо понять, как функционирует организм в условиях регулярной сдачи крови. Кроветворная система человека не умеет работать «с запасом», то есть организм в принципе не способен подстроиться и раз в несколько месяцев вырабатывать кровь впрок. Тот объем, который забирают у донора, изымаетсяиз циркулирующей крови — именно поэтому так важно, чтобы донор имел достаточную массу тела, адекватный уровень гемоглобина и не был истощен перенесенным до этого заболеванием. Обычно на станции переливания единовременно забирают у одного человека 450 мл крови, то есть примерно 10% от всей содержащейся в организме (в среднем 4,5 – 5 литров крови). Нет никаких данных, чтобы у регулярных доноров через 4–6 месяцев после сдачи объем увеличился до 5 – 5,5 литров. Восстановление пожертвованного объема занимает некоторое время: за 1–2 дня восстановится жидкая часть крови (плазма), а её компонентам понадобится до месяца.
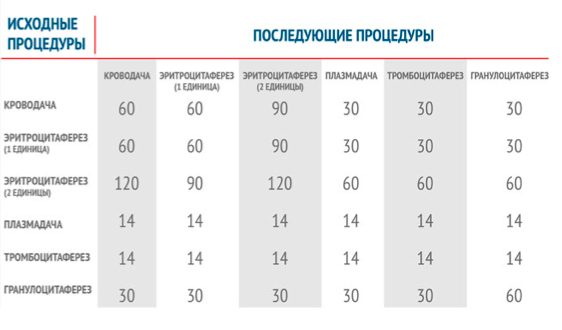
К тому же существуют строгие правила, регулирующие интервалы между кроводачами. В России мужчинам разрешено сдавать цельную кровь не больше пяти раз в год, женщинам — не больше четырёх. Аналогичные обязательные паузу между дотациями установлены и для тех, кто хочет регулярно сдавать отдельные компоненты крови. Если бы организмы доноров могли обучиться и производить кровь с запасом, эти интервалы были не нужны.
При этом донорство, как и другие альтруистические действия, может вызывать у человека удовлетворение и ощущение собственной полезности. Ученые из Университета Виттен-Хердеке (Германия) изучали психологическое состояние тех, кто регулярно сдаёт кровь, и выяснили, что в среднем они чувствуют себя более счастливыми и удовлетворёнными жизнью, чем представители их же социально-экономической группы, не посещающие станции переливания.
Наш вердикт: неправда
Донорство приводит к истощению запасов железа в организме и анемии
Помимо прочих, распространено опасение, что донорство крови истощает запасы железа организма настолько сильно, что у донора развивается анемия.
Анемия — это состояние, наступающее вследствие снижения количества эритроцитов и нарушения функции содержащегося в них белка гемоглобина. Гемоглобин позволяет переносить кислород из легких и доставлять его во все части организма; если этого белка недостаточно, человек страдает от кислородного голодания. Анемия — это не конкретное заболевание, а симптом, характерный для множества других патологий и нарушений. Он может возникать во время беременности, при онкологических заболеваниях, различных инфекциях. Обычно выделяют три причины возникновения анемии: обширная кровопотеря, недостаточная выработка эритроцитов и избыточное разрушение эритроцитов.
Для создания гемоглобина организму требуется железо. В норме после гибели эритроцита железо из него остается в организме и используется повторно, для создания нового белка. Однако во время забора крови эритроциты покидают организм вместе с содержащимся в них железом. Одна дотация — 450 мл — изымает из организма 200-250 мг этого вещества. Это довольно существенный объем, так как в день человек в среднем способен усвоить всего 1-2 мг железа. Поэтому ученые всерьез обеспокоены вероятностью возникновения железодефицитной анемии у доноров.
В 2012 году американские ученые под эгидой Красного креста провели исследование 2425 доноров крови, как первичных, так и регулярных. По итогам двухлетних наблюдений за этими донорами выяснилось, что регулярная кроводача приводит к развитию дефицита железа примерно у половины мужчин и двух третей женщин, если они не принимают специальные препараты. В 2013 году похожее исследование организовали нидерландские ученые — они наблюдали за 5280 донорами крови и оценили увеличение риска развития анемии в 5-25% в зависимости от анализируемого параметра. Ещё более крупные группы доноров изучали канадские и датские ученые. Первые оценивали выборку в 12595 доноров, а вторые — еще 15 197. Оба исследования продемонстрировали, что постоянные доноры имеют более высокий риск недостатка железа в организме, особенно этому подвержены молодые женщины, которые теряют железо еще и из-за регулярных менструаций. Все специалисты сходятся во мнении, что риск дефицита железа и развития анемии для доноров — выше, чем в среднем по популяции.
При этом донорство необязательно приводит к подобным нежелательным эффектам. Анемии способствует и множество других факторов, в частности, бедная железом диета. Именно поэтому ресурсы о переливании крови постоянно пишут о том, что донорам следует разнообразно питаться, а для восстановления их организма установлены минимальные временные интервалы между дотациями. Также никто не допустит человека с низким гемоглобином и анемией к сдаче донорской крови, анализ на определение этих показателей — обязательная часть подготовки к процедуре.
Таким образом, шанс развития анемии у доноров действительно выше, чем в среднем по популяции, однако станции переливания крови заинтересованы в хорошем состоянии здоровья этих людей, поэтому примут все обеспечительные меры и объяснят, как повысить уровень железа в организме.
Наш вердикт: полуправда
В сообществах отсутствуют спам, реклама и пропаганда чего-либо (за исключением здравого смысла)
Аудиоверсии проверок в виде подкастов c «Коммерсантъ FM» доступны в «Яндекс.Подкасты», Apple Podcasts, «ЛитРес», Soundstream и Google.Подкасты