Правда ли, что в США распространяется новый смертельный вирус
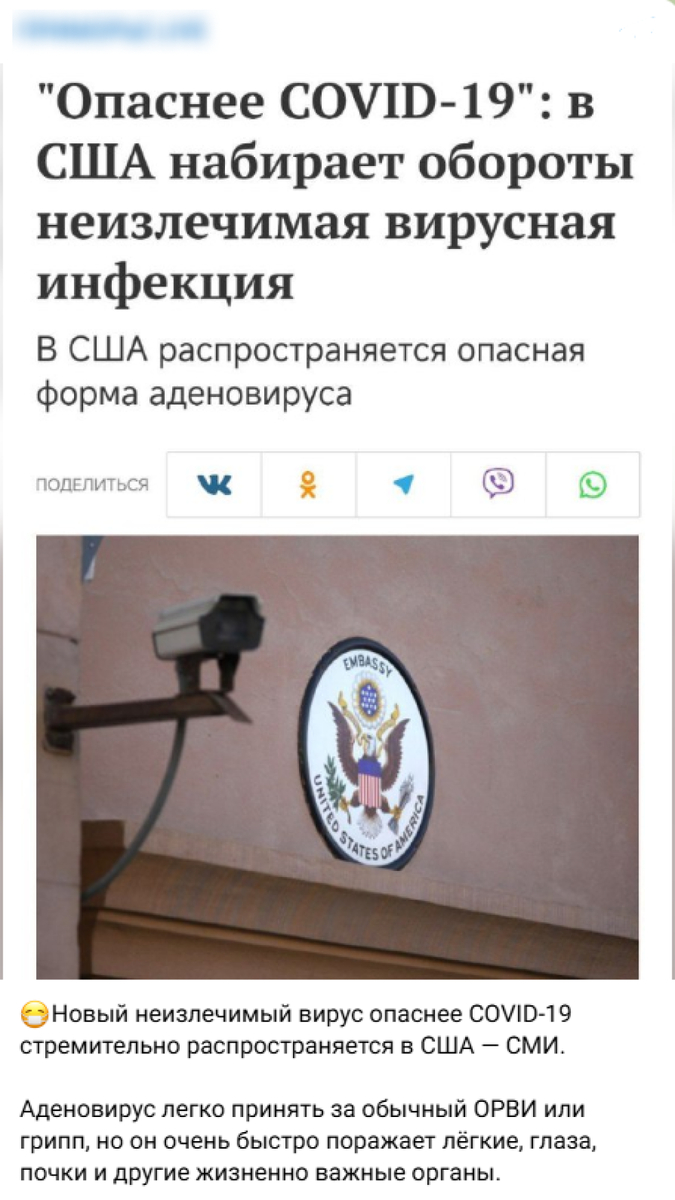
В США якобы распространяется «смертельный вирус». В Сети утверждается, что аденовирус легко спутать с обычным ОРВИ, но на самом деле он страшнее COVID-19.
Как на самом деле
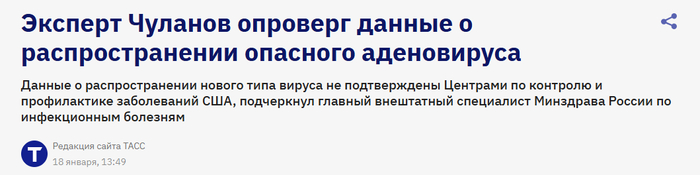
Это не так. Главный внештатный специалист Минздрава России по инфекционным болезням профессор Владимир Чуланов опроверг сообщения о вспышке опасного заболевания: «В настоящее время нет данных, свидетельствующих об угрозе пандемии, связанной с распространением аденовируса».
Более того, распространение нового типа вируса не подтверждено американскими центрами по контролю заболеваний. А статистика заболевших, госпитализированных и умерших, которую приводят авторы слухов, — это статистика по гриппу, а не аденовирусу.
Аденовирусы — давно известные возбудители ОРВИ, так что новости о новой пандемии — лишь кликбейт для привлечения внимания. Аденовирус не «новый смертельный вирус», а уже изученная инфекция. Увеличение случаев заболеваемости в холодное время — прогнозируемая норма, а не чрезвычайная ситуация.