Я буду говорить только о вариантах лечения первичного гипергидроза, который не связан с какими-либо соматическими заболеваниями, потому как вторичный гипергидроз проходит после излечения основного заболевания, которым должен заниматься профильный специалист.
Первичный гипергидроз - чрезмерное потоотделение, превышающее физиологически необходимое для терморегуляции тела. Это заболевание развивается у физически здоровых людей без видимых причин и обычно поражает локальные симметричные области с высокой концентрацией потовых желёз. Около 90% случаев гипергидроза являются первичными и затрагивают подмышечные впадины, далее по убыванию частоты следует гипергидроз ладоней, подошв, лица и кожи головы, паховых складок.
Лечение подбирается врачом индивидуально, в зависимости от локализации и степени тяжести гипергидроза. Но в любом случае рекомендуется поэтапной подход к терапии, при котором пациенты будут использовать сначала консервативные методы лечения с переходом к более инвазивным методам в зависимости от результатов терапии.
В лечении гипергидроза можно выделить следующие подходы:
К местным препаратам можно отнести дезодоранты, вяжущие и подсушивающие средства, антиперспиранты.
Дезодоранты (от фр. dés - приставка, обозначающая уничтожение, удаление, и лат. odor — запах) это косметические средства, предназначенные для маскировки, ослабления или устранения неприятных запахов. Механизм действия дезодорантов заключается в предотвращении размножения бактерий во влажной среде и в поглощении естественных запахов тела. В состав дезодорантов часто входят дезинфицирующие и бактерицидные добавки, уничтожающие микроорганизмы и препятствующие появлению неприятного запаха. Непосредственно на потоотделение они никак не влияют, если не являются комбинированными с антиперспирантами.
Подсушивающие средства
В готовых средствах от пота редко используются самостоятельно, как правило встречаются в различных комбинациях между собой и с добавлением антисептиков.
Тальки, пудры, присыпки, адсорбирующие порошки и другие сыпучие препараты способны хорошо впитывать пот. Используют их после душа, но на высушенную кожу, наносят путём припудривания стоп и/или подмышечных впадин. Если в составе талька (пудры) есть бактерицидные добавки или соли алюминия, препарат может одновременно служить дезодорантом и антиперспирантом.
Вяжущие/дубящие средства
Действие вяжущих веществ основано на физико-химической реакции с белками кожи, в результате которых образуется непроницаемая для воды пленка (альбуминат). Эта пленка уплотняет поверхностный слой кожи, уменьшает или полностью прекращает секреторные процессы, нарушает условия существования бактерий, а в некоторых случаях оказывает на них прямое губительное действие.
Вяжущие средства делятся на:
1.Органические – это дубильные вещества очень многих растений. Они используются в виде настоев , отваров, ванночек, примочек, а так же в составе комплексных препаратов.
В медицине используют галлы турецкие «чернильные орешки» (Gallae turcicae), кору дуба (Cortex Quercus), шалфей (Salvia officinalis), змеевик (Polygonum bistorta), толокнянку (Arctostaphylos uva ursi), чернику и другие растения.
2. Неорганические – это соли металлов. В малых концентрациях ( до 1%) соли металлов оказывают вяжущее действие , в средних ( 1-5%) - раздражающее, а концентрациях выше 5% - прижигающее.
При контакте с жидкостями тканей диссоциируют на анион и катион. Катион образует с белками тканей водонепроницаемую плёнку (альбуминат), взаимодействуя с сульфгидрильными группами и вытесняя в них водород, что сопровождается изменением структуры белка (глобулярная форма переходит в фибриллярную)– белок коагулирует. Анион образует с водой кислоту, причем для солей металлов, образующих плотные плёнки (альбуминаты), характерно образование слабых кислот. Образовавшиеся слабые кислоты поддерживают губительный для бактерий низкий pH кожи, сильные кислоты оказывают больше раздражающее действие.
Цинка оксид (Гальманин, Циндол, паста Теймурова, Линин)
Калия перманганат ("Марганцовка", используется для ванночек при гипергидрозе стоп)
Свинца ацетат (паста Теймурова)
Сульфат алюминия-калия (Квасцы)
Сюда же отнесём препараты на основе формальдегида (Формагель, Формидрон, паста Теймурова).
Считается, что формальдегид слабо проникает через кожу и может применяться наружно в различных лекарственных формах, не вызывая токсического действия на организм
Формидрон наносят с помощью ватного диска на участки кожи с повышенной потливостью (подошвы, ладони, межпальцевые складки) после мытья и высушивания на 30-40 мин. Затем препарат смывают теплой водой. На нежную чувствительную кожу (подмышечные впадины и ладони у женщин) препарат нужно наносить на срок не более 20 мин. После этого кожу следует тщательно вымыть теплой водой без моющих средств и припудрить тальком или детской присыпкой. После бритья подмышечных впадин препараты можно наносить не ранее, чем через сутки. Одной процедуры достаточно, чтобы снизить потливость кожи на 7-12 дней. При резко выраженной потливости процедуру проводят 2-3 дня подряд.
Формагель препарат длительного действия, представляющий собой гель, содержащий 3,7% формальдегида. Гель оказывает специфическое тормозящее влияние на функцию потовых желез за счет коагулирующего действия на апикальную часть клеток концевых отделов потовых желез. Наносят на участки кожи с повышенной потливостью после мытья теплой водой с мылом и вытирания полотенцем. После нанесения препарат быстро засыхает с образованием тонкой бесцветной пленки. Через 30-40 минут пленку смывают водой и кожу тщательно высушивают. Одной процедуры достаточно , чтобы снизить потливость кожи на 10-12 дней. После снижения эффекта нанесение препарата повторяют. При резко выраженной потливости процедуру проводят 2-3 дня подряд.
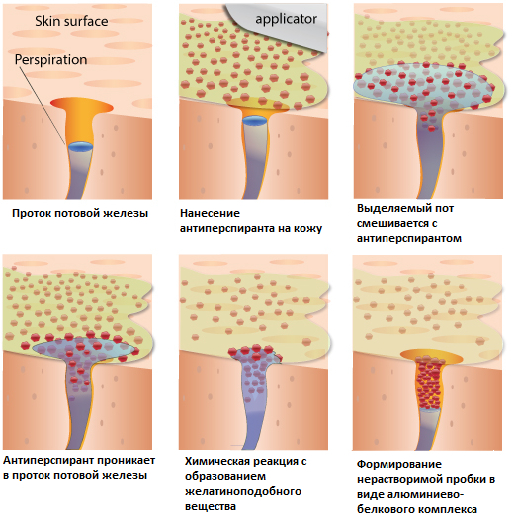
Антиперспирант (греч. anti - против + англ. perspiration - потоотделение) — косметическое или медицинское (зависит от концентрации) средство для уменьшения потовыделения определённых участков тела. Действующие вещества в составе косметических антиперспирантов занимают не более 6%, а большая часть приходится на спиртовую или водную основу и парфюмерные добавки. В отличие от них, медицинские антиперспиранты содержат от 15% до 40% активных компонентов (солей алюминия или цинка).
Самыми эффективными считаются соли алюминия – алюмохлориды. Действующим веществом может быть указан: хлорид алюминия шестиводный, хлоргидрат алюминия или гекса-хлоргидрат алюминия. Всё это названия одного и того же вещества.
Алюмохлоридные средства проникают в просвет протока потовой железы, вступают в реакцию как с потом, образуя нерастворимую пробку; так и с белками кожи, сужая потовый проток.
Сохраняются такие пробки до семи дней. Удаляются естественным путём по мере отшелушивания роговых клеток эпидермиса. Процесс проникновения препарата занимает не менее одного часа после нанесения, в связи с этим антиперспирант следует наносить только на ночь перед сном и только на сухую кожу.
Общие правила: антиперспирант, содержащий алюмохлорид, наносится вечером перед сном, когда потоотделение минимально. Перед нанесением антиперспиранта необходимо убедиться, что кожа чистая и абсолютно сухая! Можно использовать даже фен (холодный обдув) чтобы подсушить кожу. Мыть область непосредственно перед нанесением не рекомендуется – это может усилить раздражение. Если необходимо принять душ, то нужно подождать 30-40 минут, пока кожа окончательно успокоится, "остынет" и только тогда наносить антиперспирант. После бритья требуется подождать 24-48 часов прежде чем наносить антиперспирант на эту область. При выраженном гипергидрозе допустимо ежедневное нанесение антиперспиранта в течение одной недели до наступления эффекта снижения потоотделения. После этого можно перейти на поддерживающее лечение, увеличив интервалы между применением. На утро после нанесения, средство обязательно смывать водой с мылом или гелем для душа. Наиболее распространенным побочным эффектом хлорида алюминия является раздражение кожи из-за образования соляной кислоты, возникающей в результате взаимодействия между хлоридом алюминия и потом, присутствующим на коже. При появлении раздражения, проводите лечение топическими кремами с топическими кортикостероидами (после консультации с врачом).
На нашем рынке антиперспиранты представлены довольно широко.
Отечественные антиперспиранты:
Max F Концентрация действующего вещества в трех вариантах: 15%, 30%, 35%.
DryRu (Драй Ру) Полностью повторяет линейку самого известного антиперспиранта ДрайДрай
Три варианта концентрации на водной и спиртовой основе в разных формах: – 15%, 24%, 30,5%
Dry vitateka антиперспиранты на водной и спиртовой основе 20% и 30%
Dry Control. Большая линейка антиперспирантов любых форм, концентрация алюмохлорида везде 30%
Импортные антиперспиранты:
DryDry (Швеция)
Большая линейка средств на любой вкус, три варианта концентрации на водной и спиртовой основе: – 15%, 24%, 30,5%
Odaban (Великобритания) один вариант 20%
Maxim (США) три варианта: 10,8%(сенситив), 15%, 30%.
Все эти средства имеют один и тот же механизм действия, разница только в цене.
Чем выше процент действующего вещества, тем более сильным является средство. Но есть и обратная сторона медали - чем выше процент действующего вещества, тем более раздражающе антиперспирант воздействует на кожу. А значит, возможны зуд, жжение, покраснение кожи и пр. Эти побочные эффекты, конечно, возникают не всегда и зависят от индивидуальной чувствительности кожи.
По этой причине продукты с высоким содержанием действующего вещества (30% или 35%) производители рекомендуют использовать для ног или ладоней. Как известно, кожа в этих местах у человека более грубая и в меньшей степени подвержена раздражению. Для подмышечных впадин рекомендуются менее концентрированные средства (10,8% или 15%). Использование для подмышечных впадин продуктов с 30 и 35% концентрацией может быть оправдано сильным гипергидрозом, когда менее концентрированные средства не справляются с задачей.
Для людей с обычным потоотделением антиперспирантов 10-15% будет вполне достаточно. Они нормально переносятся и дают хороший результат.
По воздействию на кожу антиперспиранты на водной основе будут более мягкими по сравнению с теми, где использована спиртовая основа. При этом спиртовая основа позволяет достичь более высокой эффективности антиперспиранта.
Бытует мнение, что алюмохлориды, связаны с раком молочной железы, однако по данным Национального института рака, на данный момент нет научных исследований, подтверждающих эти утверждения.
Медикаментозная терапия
Назначается исключительно специалистами! Описываю тут препараты в информационных целях, дабы читатели могли понять какие варианты лечения вообще возможны и задать вопросы по этому поводу своему лечащему врачу.
Как я писала в первой части, потовые железы имеют несколько типов рецепторов: холинергические реагирующие на ацетилхолин и адренорецепторы, реагирующие на норадреналин. Соответственно, препараты для приёма внутрь блокируют либо один тип рецепторов, либо другой. Если потоотделение присутствует постоянно и не зависит от эмоций, вероятно тут задействованы холинергические рецепторы и нужны антихолинергические средства, блокирующие эти рецепторы.
Оксибутинин является мускариновым антагонистом, предназначенным для лечения гиперактивного мочевого пузыря (недержания мочи). Благодаря своим антихолинергическим свойствам он используется не по прямым показаниям для лечения первичного гипергидроза.
В России представлен препаратами Дриптан и Новитропан (отпускаются по рецепту).
Для лечения гипергидроза оксибутинин назначается в соответствии со следующим протоколом: в течение первой недели пациенты принимают 2,5 мг оксибутинина один раз в день перед сном. С 8 по 21 день они принимают по 2,5 мг два раза в день. Начиная с 22 дня они принимают по 5 мг два раза в день. Дозы препарата подбираются в каждом конкретном случае, балансируя между лучшим ответом и меньшим количеством побочных эффектов, при этом минимальная доза составляет 5 мг/сут, а максимальная - 15 мг/сут, распределяемая в соответствии с интенсивностью симптомов у пациентов в течение дня, с минимальным интервалом между приемами 6 часов и максимальным интервалом в 24 часа. Основными побочными эффектами являются сухость во рту и головная боль. Кроме того, пациенты могут испытывать запоры, задержку мочи, тахикардию, ухудшение зрения и сонливость. Несмотря на хороший эффект, около 10% пациентов перестают принимать оксибутинин из-за этих побочных эффектов. Кроме того, оксибутинин противопоказан пожилым, лицам с желудочно-кишечной патологией, расстройствами и задержкой мочеиспускания и глаукомой.
Также имеются многочисленные публикации по использованию такого препарата, как Гликопирролат (в РФ зарегистрирована ингаляционная форма, но капсулы кое где встречаются).
Препарат назначают по 2 мг 2-3 раза в сутки в зависимости от выраженности симптоматики в течение месяца, далее недельный перерыв, затем возможно возобновление лечения.
По данным литературы, данное средство достаточно эффективно, хотя его применение так же сопровождается побочными проявлениями.
Если потливость зависит от психоэмоционального состояния, то вероятно задействованы адренергические рецепторы и тут эффективными будут бета-блокаторы (пропранолол) и седативные средства (отпускаются по рецепту). Они действуют, блокируя физические проявления тревоги. Пропранолол "успокаивает" организм, замедляет частоту сердечных сокращений и может помочь когда вы знаете, что будете в стрессовой ситуации (собеседование при приеме на работу или публичный доклад). Пропранолол, эффективен при приеме за 30-60 минут до мероприятия, а не на регулярной основе, так как побочные эффекты ограничивают его долгосрочное применение.
На тревожных пациентов с эмоциональным гипергидрозом хорошо действует Беллатаминал - комбинированный препарат, оказывает альфа-адреноблокирующее, м-холиноблокирующее и седативное действие. Препарат уменьшает возбудимость центральных и периферических адренергических и холинергических систем организма, оказывает успокаивающее влияние на центральную нервную систему. Принимают внутрь по 1 таблетке 2-3 раза в сутки после еды. Продолжительность применения препарата составляет от 2-х до 4-х недель.
В случаях умеренного гипергидроза лёгкие седативные средства (препараты валерианы, пустырника, травяные успокоительные сборы и т. д.) показывают определённую эффективность. Понижая возбудимость нервной системы, они помогают справляться с каждодневным стрессом как фактором возникновения гипергидроза.
Из прочих средств, в комплексной терапии, применяют препараты кальция, рутин, витамины А, Е, В1, В6, настой шалфея (по 1/2 стакана 2 раза в день).
Аппаратные методы
Ионофорез - физиотерапевтический метод лечения первичного гипергидроза особенно эффективен в случае слабо и умеренно выраженной ладонной и подошвенной формах заболевания. Представляет собой процесс, посредством которого ионизированное вещество (например, вода) проходит через кожу с помощью постоянного электрического тока. Водопроводную воду наливают в лоток устройства с постоянным электрическим током (15-20 мА), а затем руки и/или ноги погружают в воду примерно на 20-30 минут.
Точный механизм действия неизвестен, но предполагаются блокирование потовых желез экзокринной системы вследствие ионного отложения, блокада передачи импульса по симпатическому нерву, снижение pH вследствие накопления ионов водорода и сложный механизм, который включает изменения в реабсорбции протокового натрия. Эта процедура может выполняться в домашних условиях, и побочные эффекты обычно бывают легкими (эритема, парестезии) и не требуют прекращения лечения. Ионофорез обычно проводится 3 раза в неделю и, по достижении желаемого эффекта, далее проводится один раз в неделю. Для повышения эффективности пациенты могут добавлять в водопроводную воду столовую ложку пищевой соды или 2–4 таблетки гликопирролата. Для защиты кожи перед погружением пациенты могут наносить на поврежденные участки кожи (например, на царапины / порезы, нежные кутикулы) вазелин. При появлении раздражения кожи после процедуры можно использовать любой противовоспалительный крем.
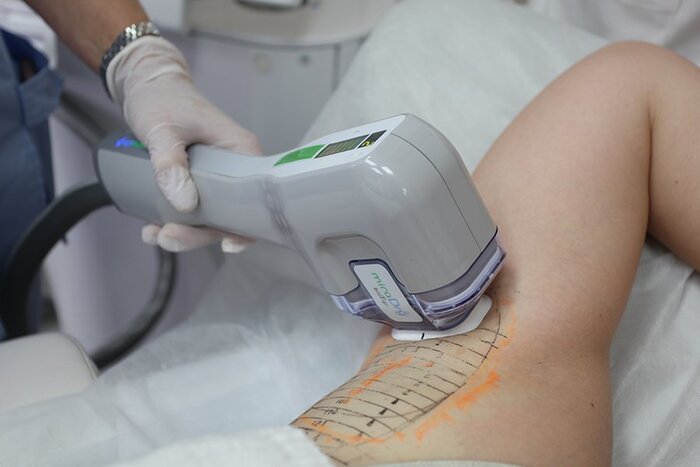
Микроволновая технология - нехирургическое лечение гипергидроза, рекомендуется в качестве варианта лечения второй линии у пациентов, которые не реагируют на топические препараты.
Микроволны высокой частоты нагревают ткани на границе дермы и подкожножировой клетчатки.Это концентрированное тепло вызывает термолиз потовых желез. В настоящее время единственным одобренным FDA устройством для микроволновой технологии является аппарат miraDry, который использует охлаждение и предотвращает повреждение окружающих тканей.
Процедура обычно включает в себя 3 этапа: 1) на кожу наносится шаблон для последующего приложения насадки; 2) применяется тумесцентная анестезия; 3) обработка по сетке шаблона с заранее определенными точками.
Через насадку на потовые железы и волосяные фолликулы воздействует сфокусированная сверхчастотная энергия. В результате потовые железы и волосяные фолликулы коагулируются и становятся нежизнеспособными. Микроволны проникает всего на 5-6 мм в глубину, где расположены потовые железы.
Для процедуры доступно пять режимов мощности, верхняя часть подмышечной впадины обрабатывается на минимальном уровне, а остальная часть обычно обрабатывается на пятом, максимальном уровне. В зависимости от размера подмышечных впадин время обработки может варьироваться от 25 до 40 минут на одну область. Ранее для обезболивания использовалась местная анестезия, но процедура оставалась болезненной. В настоящее время предпочтительным методом является тумесцентная анестезия, при этом в каждую подмышку вводят от 80 до 120 мл адреналина и 1% лидокаина (в физиологическом растворе). Использование тумесцентной анестезии имеет несколько преимуществ: процедура является относительно безболезненной, что позволяет использовать более высокие уровни на мощности на устройстве; повреждение плечевого сплетения менее вероятно из-за большого объема физиологического раствора/анестетика, который изолирует ткани; и в целом используется меньший объем анестетика по сравнению с местной анестезией.
Почти все пациенты после процедуры miraDry испытывают некоторые нежелательные явления, такие как кровоподтеки и/или отеки в области воздействия. Пациенты могут также испытывать местное воспаление и появление подкожных узелков, которые обычно постепенно исчезают. Процедура достаточно дорогая, но производитель аппарата утверждает, что 1-2 процедур достаточно что бы избавиться от проблемы пота в подмышечной области навсегда. Долгосрочный эффект процедуры обеспечивается неспособностью потовых желёз к регенерации.
Фракционная микроигольчатая радиочастотная (ФМР) терапия является новым вариантом лечения подмышечного гипергидроза. Процедура включает введение микроигл в кожу на глубину на 2–3 мм с последующим применением радиочастотной энергии. Данные показали, что этот вариант лечения снижает показатель тяжести заболевания гипергидрозом (HDSS) как минимум на 1 балл почти у 80% пациентов.
Пластырь Brella SweatControl новейший способ лечения подмышечного гипергидроза.
Механизм пластыря Brella основан на технологии, которую производитель называет таргетным щелочным термолизом. Пластырь представляет собой натриевую плёнку на липкой основе. При контакте натрия с водой выделяется тепло, то есть, когда вода, содержащаяся в каплях пота, попадает на натриевый пластырь, происходит химическая реакция, при которой выделяется тепловая энергия. Затем эта энергия направляется внутрь выводных протоков, нанося им «микротермическую травму» с целью деактивации потовых желез на несколько месяцев. Для этого врач накладывает пластырь на кожу пациента на три минуты. Натриевый пластырь был одобрен для лечения взрослых с первичным подмышечным гипергидрозом.
Инъекционные препараты
Внутридермальные инъекции препаратов ботулотоксина типа A (БТА) являются одним из наиболее эффективных методов лечения локального гипергидроза. Этот метод характеризуется высокой степенью удовлетворенности пациентов результатами терапии. В настоящее время на территории РФ зарегистрировано 6 препаратов на основе БТА. Показания для лечения первичного локального гипергидроза зарегистрированы у 3-х препаратов этой группы:
Dysport (Диспорт) Франция;
Lantox (Лантокс) Китай;
Relatox (Релатокс) Россия
Нейротоксины препятствуют высвобождению ацетилхолина из нервных окончаний. Ацетилхолин является нейротрансмиттером для потовых желез. Инъекция ботулотоксина в потовые железы блокирует потоотделение и является отличной терапией для пациентов с локальным гипергидрозом. В связи с быстротой, безопасностью и высокой эффективностью процедуры данный метод и сейчас рассматривается как золотой стандарт лечения подмышечного гипергидроза. Продолжительность эффекта — 6-8 месяцев, после чего требуется повторное лечение. Единственными зарегистрированными нежелательными явлениями при лечении БТА были боль в месте инъекции (средняя продолжительность 2,4 дня), кровотечение в месте инъекции и усиление потоотделения вне подмышечных складок (очень редко)
Инъекции ботулотоксинов также эффективны и при ладонном гипергидрозе, хотя применяются реже из-за необходимости использования более высоких доз. При лечении этой формы возможно кратковременное ослабление мышц большого пальца (на 2-3 недели), в связи с чем первоначальное лечение лучше проводить на одной руке.
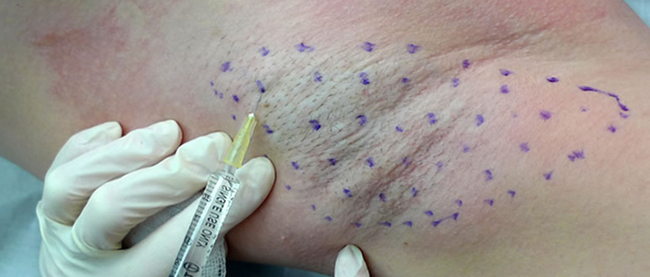
Область введения препарата определяют пробой Минора. После проведенной пробы площадь гипергидроза отмечают маркером, затем крахмал смывают спиртом или другим антисептиком. При необходимости аппликационная анестезия с применением крема, содержащего лидокаин 25 мг и прилокаин 25 мг (крем «Эмла»).
Доза БТА зависит от выраженности гипергидроза и размера области инъекции, у мужчин доза препарата обычно выше — иногда в 1,5-2 раза по сравнению с женщинами.
Препарат вводится внутрикожно инсулиновым шприцем с тонкой несъёмной иглой размером 29-33G, точки инъекций располагают на расстоянии 1,5-2 см друг от друга. Число точек инъекций для одной типичной зоны (ладонь, стопа, подмышка, лоб) варьирует от 10 до 30. Доза БТА на точку инъекции в среднем составляет 2-5 ЕД Лантокса и 10-20 ЕД Диспорта. Средняя доза для одной типичной зоны (одна ладонь, одна стопа, одна подмышка, лоб) составляет 50 ЕД Лантокса и 200 ЕД Диспорта.
Эффект может проявляться не сразу, прежде чем принимать решение о дополнительных процедурах, следует подождать как минимум 2 нед.
Для лечения лицевого гипергидроза рекомендуется использовать ботулотоксин типа B, так как он, по-видимому, имеет относительно более слабое влияние на мышцы и относительно более сильный вегетативный эффект по сравнению с БТА.
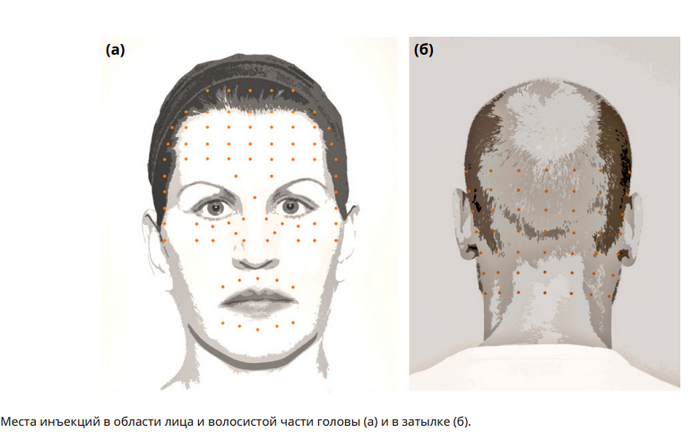
Места инъекций при лицевом и головном гипергидрозе.
Наиболее частым побочным эффектом при лечении черепно-лицевого гипергидроза является опущение бровей. Это может быть косметической проблемой, а в некоторых случаях также ухудшать зрение, особенно у пожилых женщин. Поэтому в зоне около бровей следует соблюдать особую осторожность.
Хирургическое лечение
Хирургическое лечение гипергидроза крайний вариант лечения для пациентов с тяжелым гипергидрозом, у которых неэффективно любое другое лечение.
Подкожный аспирационный кюретаж - можно считать малоинвазивным методом. Операция проводится под местной анестезией. Через мини-разрез вводятся инструменты, отделяющие аксиллярный лоскут с последующей аспирацией и выскабливанием дермы до истончения кожного лоскута. Метод редко приводит к полному ангидрозу, но достоверно снижает интенсивность потоотделения
Иссечение зоны гипергидроза - радикальный метод. Он применяется, как правило, при наличии избыточной кожной складки в области подмышки. Высокоэффективен, но сопровождается достаточно грубым рубцовым процессом
Эндоскопическая грудная симпатэктомия (ЭГС) является наиболее инвазивным видом хирургического вмешательства из применяемых для лечения гипергидроза, и предназначена для наиболее тяжелых и изнуряющих случаев. ЭГС прерывает передачу симпатических нервных импульсов в верхней части грудной клетки путем перерезания симпатических нервов. Метод использовался при ладонном, подмышечном, черепно-лицевом и иногда подошвенном гипергидрозе. Хотя ЭГС обычно уменьшает потоотделение в проблемной области, он часто вызывает серьезное, необратимое компенсаторное потоотделение в других зонах.
Выбор метода лечения
Выбор метода лечения зависит от локализации зоны гипергидроза, его выраженности и вероятности развития побочных проявлений.
антиперспиранты — начинать с 15%, при неэффективности повышать концентрацию;
инъекции ботулотоксинов;
локальные методы физиотерапевтического воздействия и любой из новых методов лечения;
локальные хирургические методы;
симпатэктомия — исключительно при сочетании ладонного и подмышечного гипергидроза.
антиперспиранты — сразу начинать с 25-30%, эффект можно ожидать лишь при слабо выраженных формах гипергидроза;
ионтофорез — при слабо и умеренно выраженном гипергидрозе;
инъекции ботулотоксинов — помогают при любой степени выраженности гипергидроза, однако при сильной степени требуются повышенные дозы, и продолжительность эффекта может оказаться незначительной;
эндоскопическая торакальная симпатэктомия — помогает при любой степени гипергидроза, однако наиболее оправдана при выраженной степени.
абсорбирующие стельки и частая смена обуви — при слабой форме гипергидроза;
антиперспиранты — сразу начинать с 25-30%, эффект можно ожидать лишь при слабо выраженных формах гипергидроза;
ионтофорез — в основном при слабо и умеренно выраженном гипергидрозе;
инъекции ботулотоксинов — помогают при любой степени выраженности гипергидроза, однако при сильной степени требуются повышенные дозы, и продолжительность эффекта может оказаться незначительной;
эндоскопическая поясничная симпатэктомия — помогает при любой степени гипергидроза, однако наиболее оправдана при выраженной степени.
Гипергидроз лица и волосистой части головы:
терапия системными препаратами — особенно при преобладании потливости волосистой части головы и возникновении гипергидроза в зрелом возрасте;
антиперспиранты — не больше 10-12% из-за риска раздражения кожи;
инъекции ботулотоксинов — только в области лба и осторожно в периоральной зоне из-за риска блокады мимической мускулатуры;
эндоскопическая торакальная симпатэктомия — помогает при любой степени гипергидроза, однако наиболее оправдана при выраженной степени (риск выраженного компенсаторного гипергидроза выше, чем при операции по поводу ладонного гипергидроза).
Промежностный гипергидроз:
терапия системными препаратами;
антиперспиранты — начинать с 15%, при неэффективности повышать концентрацию;
инъекции ботулотоксинов — после детального определения границ гипергидроза и при условии осторожного введения в перианальной области.