Боль снаружи бедра. Давайте изучим парастетическую мералгию, может это она? Нейромемоблог
Недавно у меня на приеме было 2 пациента с такой проблемой. Давайте разберем эту патологию, я также покажу как можно выполнить диагностические тесты на неё в домашних условиях.
Парастетическая Мералгия (далее ПМ) – это ущемление нерва, которое может вызывать боль, парестезии (неприятные покалывания) и потерю чувствительности в области латерального кожного нерва бедра (ЛКНБ).
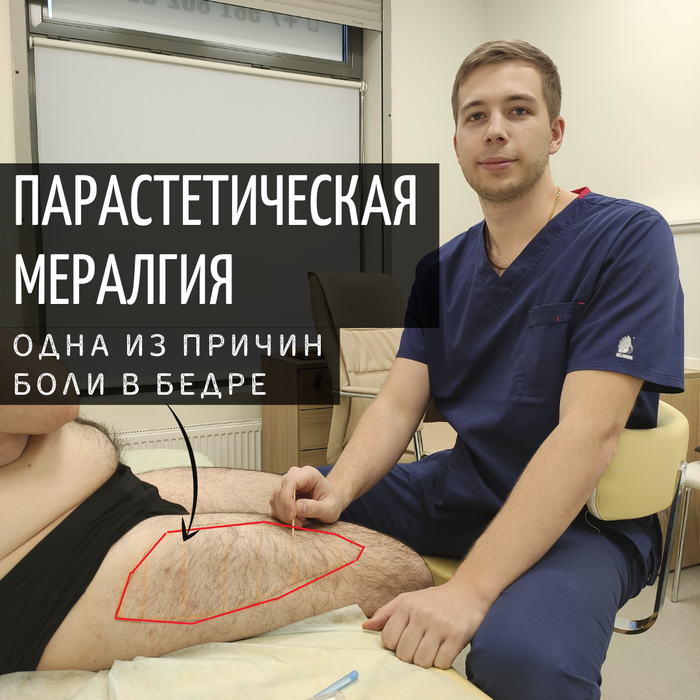
Зону боли у пациента обвел на фото.
Чаще всего встречается у людей от 30 до 40 лет и чаще у мужчин, но может дебютировать в любом возрасте. Есть данные сообщающие, что ПМ была обусловлена профессиональными спортивными нагрузками: гимнастика, футбол, бейсбол, бодибилдинг.
Латеральный кожный нерв бедра (ЛКНБ), поражение которого и вызывает боль, является частью поясничного сплетения. Он обеспечивает иннервацию наружной части бедра, на рисунке эта зона отмечена красным.
На изображении представлен классический анатомический ход нерва, но недавние исследования говорят нам, что есть 5 вариаций хода нерва, 4 из которых имеют примерно одинаковую распространенность у людей (20-27%), т.е. ход нерва различается в среднем почти у каждого человека.
Причины развития ПМ
Выделяют самопроизвольные причины (идиопатический вариант) и ятрогенный (в результате воздействия). Перечень причин очень широк и включает более 80 позиций.
Идиопатические причины: ожирение, беременность и другие причины повышения внутрибрюшного давления, несоответствие длинны конечностей, постоянные нагрузки, мышечные спазмы, тесная одежда, травмы, сколиоз, гематомы. Выделяют также метаболические причины: сахарный диабет, алкоголизм, интоксикации, в ч.т. свинцом.
Ятрогенные причины: послеоперационные осложнения, в ч.т. после операций на позвоночнике и тазобедренных суставах.
Клиническая картина
Пациенты могут жаловаться на боль, жжение, онемение, мышечные боли, холод, боль по типу прострела или жужжание (как при использовании мобильного телефона) в боковой или переднебоковой части бедра.
У пациента могут быть легкие симптомы со спонтанным разрешением или более сильная боль, ограничивающая функцию и жизнедеятельность.
На фото обведена зона болезненности со слов пациента (фото из научной статьи).
Отличительной особенностью ПМ является уникальная картина и распределение симптомов у каждого пациента. В 73% случаев поражается наружная часть бедра (как на фото выше) в 27% передняя. Чаще поражается одна нога, но в 20% случаев сразу две.
Поэтому ответить на вопрос пациента «что у меня болит» парастетическая мералгия или что-то другое может только врач после осмотра.
Клинические диагностические тесты на парастетическую мералгию
1. Сжатие таза (подвздошных гребней) в течении 45 секунд. При проведении данного теста происходит уменьшение натяжения паховой связки и облегчение симптомов. Чувствительность и специфичность теста более 93%.
2. Нейродинамическое тестирование. Пациент лежит на боку, больной стороной кверху. Врач стабилизирует таз, сгибает колено и приводит бедро. Тест считается положительным при воспроизведении симптомов пациента. Данный тест неспецифичен.
Указанные тесты выглядят следующим образом, их можно попробовать воспроизвести самостоятельно.
3. Симптом Тиннеля. Суть теста в том, что при хроническом повреждении нерва постукивание над ним будет специфичным и воспроизведет определенные симптомы. Для диагностики болезни Бернгард Рота тест неспецифичен.
Инструментальная диагностика невралгии Бернгард Рота
1. Соматосенсорные вызванные потенциалы – хороший метод диагностики, но крайне малодоступный даже в Санкт Петербурге.
2. Электронейромиография – более доступный, но чуть менее специфичный.
3. Выполнение диагностической блокады. Логика простая – при блокировании проведения импульса происходит выраженное облегчение симптомов. Мы в клинике выполняли такое лишь несколько раз, под контролем УЗИ, т.к. патология редкая. В литературе описаны положительные результаты лечения 5-тикратной блокадой с противовоспалительными гормонами.
Лечение парастетической мералгии.
В целом лечение данной патологии консервативными методами (т.е. без операции) эффективно в 85% случаев за срок 4-6 месяцев. При комплексном подходе сроки могут быть сокращены.
1. Лечение основного заболевания, если оно имеется.
2. Повторяющие блокады с противовоспалительными гормонами под УЗИ контролем.
3. Различные виды стимуляции. Например, функциональная магнитная стимуляция. (Я по этому методу лечения записал видео, скоро опубликую, если интересно - ждите\подписывайтесь)
4. Физическая реабилитация, мануальные воздействия, выполнение специфических упражнений.
5. Есть несколько статей описывающих эффект от рефлексотерапии, но почти все они родом из Китая.
6. Есть данные об эффективности тейпирования.
7. Применение антиконвульсантов, трициклических антидепрессантов для снятия нейропатической боли.
При неэффективности терапии могут быть применены хирургические методы лечения, метод, объем и доступ определяется хирургом.
Ссылки:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3867081/
https://academic.oup.com/painmedicine/article/8/8/669/190972...
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2117390/
Мой блог в Инстаграм где я могу ответить в личных сообщениях и публикую больше личного.