Февральское
Чужой участок, доктор заболела, в 9 утра накапало уже 20 вызовов, на которые некому идти. Половина - патронажи к деткам до месяца, половина - активы врачей (когда врач сам инициирует повторный вызов чтобы проконтролировать состояния малыша) и со скорой (когда накануне вызывали скорую, скорая передает данные в поликлинику чтобы педиатр проконтролировал состояние, если ребенка оставили на дому). Да, все нужные, но количество ужасало.
Заведующие отделением умоляюще смотрят на меня - возьми участок, с приема снимем. Я устало гляжу на свой журнал с вызовами, где ласкают взгляд пустые строчки. Ну чтож, понимаю, что остальные доктора тоже загибаются, беру. Условились на том, что я беру только эти двадцать штук, а новые вызова передадут неотложке. Заезжаю сначала к своим деткам на активы, потом еду на чужой. Спальный район, где все население состоит из молодых семей с их садиковыми детьми с постоянными соплями. Среди патронажей и активов проскакивает вызов по болезни - через интернет, три ребенка, две двойняшки трехлетки и один семилетний мальчик в одной квартире.
Обойдя всех, оставила эту троицу на сладкое. С девяти утра на ногах, двадцать четыре адреса, добираюсь до последнего дома пол-шестого вечера и вижу подозрительную компанию у нужного мне подъезда - мама, две двойняшки и мальчик постарше.
Детки начинают вопить - это тетя врач, тетя врач. Мать им - да с чего вы взяли.
Я выдыхаю (да, нет здесь никакого врача, идите по своим делам), подруливаю к подъезду, захожу внутрь, иии
Мать меня окликает - извините, а вы врач?
Предвижу прекрасное. Выглядываю из подъезда, агакаю.
«В такую-то квартиру?»
Угу.
«Ой вы наверное к нам».
Ну разумеется.
- а вы, - говорю, - куда больные пошли?
- На английский, - невозмутимо отвечает мать.
Я внутри себя уже умираю с истерического смеху. Можно ли представить более комичную ситуацию. Я - консультант с доставкой. Не врач, не оказываю помощь, даже не оказываю услугу. Я блин поисковый запрос в браузере «что бы нам побрызгать в горло» с доставкой на дом. И на это я училась шесть лет? При том, что дети прекрасно себя чувствуют, ходят гулять, ходят на кружки. И в медицинской помощи впринципе не нуждаются. Но вот консультация не помешала бы. В интернете мать написала «температура 37,5» - такой вызов обязаны принять, хотя никакой температуры у ребенка не было.
- Ну, раз на английский, - показательно вздыхаю я, - тогда идите.
Мать хлопает глазами. «Но мы ведь..»
- Ну вы же на английский собираетесь, - повторяю я, - давайте, что уж теперь поделать.
- А вы нас не посмотрите?
- Здесь? - включаю дурочку я, - на улице?
- В квартире. Мы зайдем.
- А как же английский?
- Мы зайдем зайдем! - заторопилась мать, разворачивая санки с дочкой.
Ну что, я схавала, стерпела, посмотрела детей, порекомендовала «лечение» (ожидаемо - старший иногда подкашливает, у младших жалоб нет, просто матери хотелось посмотреть горло). Устала за день, не хотелось скандалы выслушивать. Они же налоги платят, они же право имеют. Как мне здесь в комментариях писали: «мы же не знаем тяжесть нашего состояния!Вот и вызываем врача!» Так и тут. Просто надеюсь, что матери было хоть на миллиметрик стыдно. Вот и все.
Почему схавала, спросите вы? Неоказание помощи больному - наказуемое дело. Кого волнует, что больной-не болен. Факт в том, что вызов принят, зафиксирован. Другое дело, что ребятенок вполне себе транспортабелен до поликлиники даже своими ножками вприпрыжку. И так как я уже на месте - а вдруг болен, правда ведь? А мать может дурочку включить - откуда я знаю что у ребенка все хорошо (наверное потому что вы идете на кружки). Но нет. Закон против врачей в подавляющем большинстве.
По этому поводу еще сегодня утром ругалась с регистраторами - зачем они издеваются над врачами. Накануне шел жуткий снег, я ходила три часа по вызовам, облепленная снегом со всех сторон, с сугробом на шапке и в сумке, пробираясь сквозь метель, как ДиКаприо в «Выжившем». Стабильно на «вчера 37,1, сегодня все в порядке, но нам бы послушаться. Нет, кашель не сильный. Но послушаца хочеца». И вот опять.
- Вы знаете, что есть критерии вызова врача на дом? - задаю регистратору вопрос, переглядываясь с заведующей отделением.
- Но они же скандалят!! А потом жалобы!
- И что, что жалобы? Пусть хоть ужалуются, если нет повода и жалоба необоснована.
- Они же на нас кричат! - орет на меня регистратор, - мне вот охота эти истерики выслушивать?
- А мне охота ходить по МОРОЗУ, по СУГРОБАМ В СНЕГ ДВАДЦАТЬ ВЫЗОВОВ ГДЕ ПОЛОВИНА БЕЗ ПОВОДА, - взрываюсь я. - Почему я должна работать сверх, пока вам, видите ли, неохота.
- МНЕ ВСЕ РАВНО, я понимаю что вы ходите
- Да ничего вы не понимаете, сколько вам уже говорили.
- Несите бумагу от заведующей поликлиникой, - орет на меня регистратор.
Моя заведующая отделением выслушивает нашу чудную дискуссию с очень круглыми глазами. «Так вам уже приносили», - не выдерживает она, - «сколько вам ее еще носить»
- Приносите, - упирается регистратор, - тогда и будем разговаривать.
Что мы имеем по итогу изо дня в день: считающую себя правой женщину-регистратора, которой разумеется не хочется ругаться по телефону, скандалящие мамочки: «почему вы не принимаете вызов на кашель без температуры», 50% вызовов «просто послушаться», уставшего замерзшего голодного педиатра и шестимесячного малыша с бронхитом, к которому я приду уже поздно вечером, и который весь день просидит без лечения, потому что ну потому что так делаются в нашем мире дела.
В комментариях предвижу полемику. Да, вы платите налоги, да, вы имеете право на помощь. Да, ваш вызов на просто сопли скорее всего примут, я уж точно знаю. Надеюсь, у вашего ребенка не будет пневмонии, и вы не будете сидеть в ожидании до восьми вечера, пока ваш педиатр обойдет все сопли и придет к вам. Да, в поликлинике вы можете подцепить новую заразу. Да, вызывать на дом врача удобно для вас. Да, врачей в поликлинике мало и нагрузка на них большая. Да, причина именно в неадекватном количестве бесполезной работы. И нет, я не знаю как решить эту проблему полюбовно, я не знаю что предпринять, просто однажды это станет невыносимым, участковых врачей станет еще меньше, нагрузка станет еще больше, и все вокруг окажутся правее чем мы.
Спасибо всем за уделенное мне время.
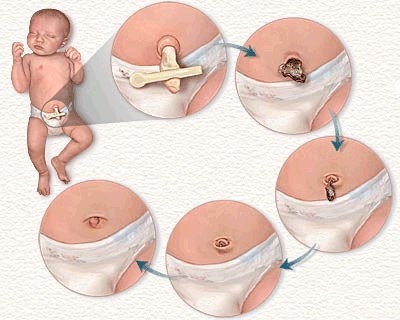
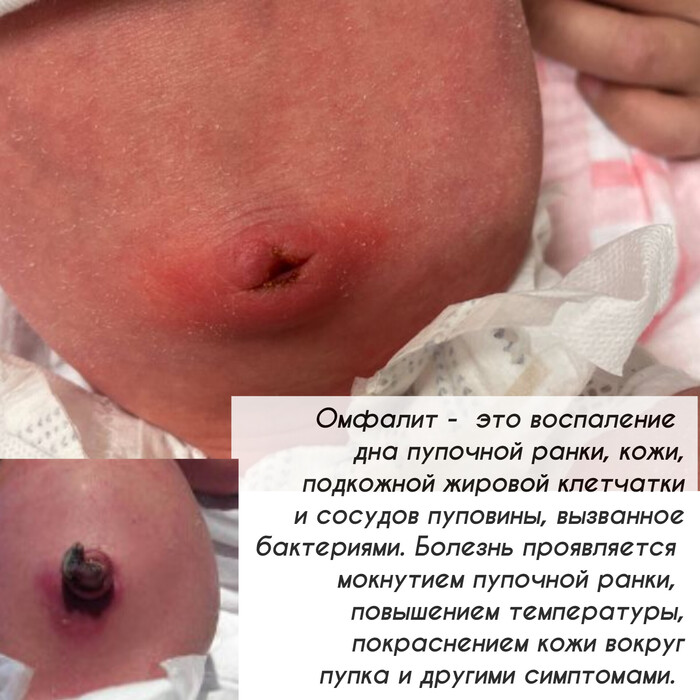
Уход за пупочной ранкой
Основные вопросы: не больно ли малышу? Нужно ли самому снимать зажим? Как надевать подгузник? Как обработать ранку? Как долго происходит процесс заживления?
После рождения ребёнка пуповину перерезают и накладывают специальный зажим. Оставшаяся часть пуповины высыхает, темнеет и самостоятельно отпадает на 10-14 день.
Как ухаживать за пупочной ранкой?
Во всем мире принято "сухое ведение пуповинного остатка"
Основные правила ухода:
1) Мыть руки до и после проведения манипуляций с ребёнком
2) Пупочная ранка должна быть открыта для воздуха, для этого подворачиваем подгузник или используем специальные памперсы с вырезом ⬇️
3) Одежда ребенка должна быть чистой и свободной, что позволит воздуху свободно циркулировать
4) Избегаем намокания пупка. Если жидкость (кал/моча) попала на поверхность, то аккуратно смываем ее кипячёной водой или промокаем чистым полотенцем.
5) У новорождённого ребёнка нет необходимости в постоянном купании, поэтому стоит воздержаться от ванных процедур. До отпадения пуповинного остатка протирать малыша можно с помощью влажной губки или умывайте только лицо и подмывайте попу.
6) Не стоит мешать нормальной флоре выполнять свою работу. Нет никакой потребности использовать антисептические лосьоны или порошки и тем более раствор «зеленки». Существуют данные о высоком риске системной токсичности, развитии метгемоглобинемии, судорог, и даже были зарегистрированы смертельные случаи при использовании анилиновых красителей («зеленка», «синька», фукорцин) у новорожденных. К тому же, из - за использования зеленки можно не заметить покраснение и упустить воспаление.
7) Уход за пупочной ранкой с помощью кипяченой воды— для этого один раз в день смочите ватный диск кипяченой водой и хорошенько протрите пупочную ранку так, чтобы она стала чистой.
Остаток пуповины отпал, что делаем дальше?
После того как отпал пуповинный остаток, пупочная ранка должна зажить за 10-14 дней. На дне пупка будет видно слизистое вязкое отделяемое (без покраснений, неприятного запаха, отёчности). Обычно на подсыхание требуется 1-2 дня. Если появились кровянистые корочки, то не нужно их отковыривать, они отпадут самостоятельно. Пупок новорожденного достаточно обрабатывать 1-2 раза в сутки медицинским спиртом или раствором хлоргексидина, если ранка влажная. Сухую ранку трогать не нужно.
Красные флаги. Когда необходимо обратиться к педиатру.
🚩 Пуповина не отпала после 2-3 недель
🚩 Изменился оттенок жидкости, отделяемой из пупка - присутствует примесь крови и гноя
🚩 Пупок покраснел и отек
🚩 Объём отделяемого увеличился
🚩 Жидкость имеет неприятный и специфический запах
🚩 Поведение малыша изменилось: он стал беспокойным, капризным, отказывается от груди, вялый, повысилась температура
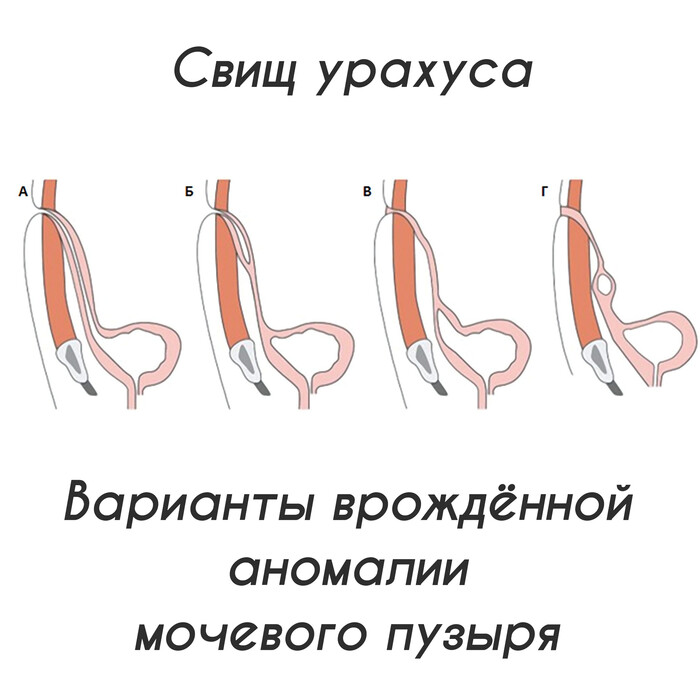
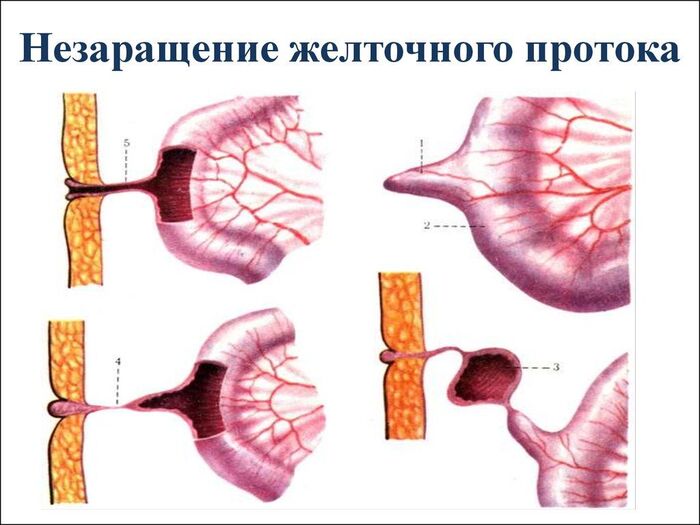
🚩 Заживление раны проходит более 21 дня. Причиной может быть свищ урахуса или незаращение желточного протока⬇️
При наличии воспалительной реакции ранка заживает медленно и на ее поверхности появляется серозное отделяемое, возможна небольшая гиперемия пупочного кольца (мокнущий пупок, катаральный омфалит).
Омфалит при отсутствии правильного лечения может привести к серьезным осложнениям, особенно при развитии флегмонозной или некротической формы.
Если у вас остались какие-то вопросы, то вы можете задать их в комментариях.
Данный пост носит ознакомительный характер, не занимайтесь самолечением. В случае появления жалоб незамедлительно обращайтесь к своему врачу.
Травма головы у детей
Травма головы у детей - достаточно частое явление. Связано это и с анатомическими пропорциями малышей. У новорожденного 1\4 длинны тела занимает голова. По мере роста ребёнка это отношение меняется в сторону увеличения туловища. Но к моменту, когда ребёнок начинает ходить, голова всё ещё достаточно большая, руки и ноги относительно короткие, а координация движений не совершенна. Поэтому падения неизбежны. А поскольку голова - самая большая и выступающая часть тела, будут и удары головой. Это нормально и практически неизбежно. Фактически является элементом познания мира ребёнком. Единственное, что мы можем как родители сделать, это постараться обеспечить безопасную среду и минимизировать риск получения серьёзной травмы. Но об этом в другой раз.
Такие удары немало пугают родителей, после чего идёт вызов скорой помощи. Поэтому мне есть что рассказать по этому вопросу как в теоретическом, так и в практическом смысле. Сразу оговорюсь, черепно-мозговая травма тема очень объёмная и сложная. Поэтому данный материал весьма сильно упрощён с упором на то, что можно применить на практике.
Если бригада скорой помощи приезжает на повод к вызову "травма головы, ребёнок" с очень большой вероятностью вызов закончится госпитализацией. Особенно, если приедет не специализированная педиатрическая бригада, а фельдшерская (без врача). Даже если симптомов нет никаких и по механизму травмы понятно, что и быть не может.
И с одной стороны - это, конечно, перестраховка. Раз уж дошло до вызова 03, априори считается, что дело серьёзное. Есть там травма\нет в больнице разберутся, а бригаде брать на себя ответственность и оставлять дома не интересно. Система ОМС покрывает любое количество обращений без ограничений. Но есть нюанс - каждый раз придётся рассказывать сотрудникам полиции как ребёнок получил травму. Злоупотреблять "перестраховками" не стоит. Частые обращения следует расценивать не иначе как возможные признаки халатного отношения родителей или семейного насилия.
С другой стороны, ЧМТ у детей имеет ряд особенностей, среди которых отсутствие отчётливых симптомов. Невозможность маленьких детей предъявить конкретные жалобы. А так же благодаря особенностям строения черепа у детей до года, при внутричерепном кровоизлиянии признаки сдавления мозга компенсируют открытые роднички и не заросшие швы. Поэтому описаны случаи, когда симптомы анемии появлялись раньше, чем повышения внутричерепного давления.
Первое, что стоит оценить, чтобы понять насколько велик риск ЧМТ, это механизм травмы:
Условно безопасным считается падение с высоты собственного роста ребёнка.
Понижает риск получения травмы наличие ковра или иного защитного покрытия.
В большинстве случаев без последствий обходится удар лбом, поскольку лобная кость самая прочная часть черепа. Но это спасает только при условии, что удар был не слишком сильным и поверхность была плоской.
Опасными следует считать все падения с высоты:
Дети до 2 лет более 90 см (в оригинале 3 фута = 0.91м)
Дети старше 2 лет более 1,5м (5 футов = 1,52м)
Все случаи ДТП, особенно если ребёнок не был пристёгнут в специальном кресле.
Падения с велосипедов и самокатов, если не используется защитный шлем.
Удар по голове твёрдым предметом, равно как падение с высоты роста, но удар не о плоскую поверхность, а о выступающие предметы (углы мебели, краны, трубы, ручки)
И другие ситуации, которые описываются формулировкой "сложный механизм травмы".
Что касается признаков ЧМТ:
Потеря сознания:
Потеря сознания более 5 секунд и менее 30 минут - объективный признак сотрясения мозга. Дольше получаса - уже расцениваем как ушиб головного мозга (тяжёлое повреждение).
Лично я бы сказал, что если была любая явная потеря сознания - стоит обратиться за помощью. Другое дело, что после несерьёзного падения, ребёнок может не сразу заплакать, поскольку несколько секунд вообще не понимает что произошло. Сознание сохраняется, но несколько секунд малыш как будто "залипает". И только после оценки ситуации начинает плакать. Такой сценарий потерей сознания не считаем.
Если ребёнок после травмы без сознания дольше 5 секунд, напомню алгоритм действий:
1. Проверить дыхание
2. Повернуть в устойчивое боковое положение. При этом в случае травмы стараться перемещать минимально, поскольку есть риск, что ещё имеется травма шеи.
3. Вызвать 03
Рвота:
Второй объективный признак сотрясения мозга. Да, возможно совпадение удара головой и, например, начала кишечной инфекции, но разбираться в такой ситуации должен врач.
Потеря памяти:
Актуально для старших детей. Ретроградная амнезия - не помнит обстоятельства травмы и несколько минут до. Антеградная амнезия - не помнит несколько минут после травмы (встречается реже).
Для грудничков единственным симптомом ЧМТ может быть резко повышенное возбуждение, либо наоборот ненормальная сонливость. А так же отказ от пищи. Учитывая сложность диагностики, мы с коллегами обращаем внимание на любые изменения в поведении ребёнка после травмы. Даже формулировка родителей "что-то не так" в данном случае диагностически значима.
Головная боль является частым симптомом ЧМТ, но считается менее значимым (относительным). При этом на сильную боль следует обратить внимание. После чего можно принять обезболивающий препарат. Терпеть до осмотра врача нет никакого смысла.
Гематома или "шишка" на голове. По ней можно косвенно судить о месте и силе удара. Если гематома условно "на пол головы" - это нехороший признак. Особенно нас смущает "шишка", если она мягкая. Это может быть признаком перелома костей черепа. Но не нужно путать просто небольшую гематому и мягкую "шишку". В первом случае повреждения незначительны и крови вытекло не много, за счёт этого отёк мягкий. Во втором будем наблюдать обычную на вид достаточно плотную "шишку", но при надавливании будет ощущение, что кровь из неё куда-то уходит (поскольку так по сути и есть).
Достаточно грозным симптомом является кровотечение из ушей, носа или рта после удара головой. Это может быть признаком открытой ЧМТ и перелома основания черепа.
Стоит обратить внимание, если после удара появились синяки за мочками ушей и с двух сторон под глазами. Это тоже может быть признаком перелома основания черепа.
А так же целая куча неврологических симптомов, которые называются "очаговые": разный размер зрачков, потеря слуха, зрения, нарушение движения, чувствительности и многое другое.
Итак, травма произошла. Принято решение обращаться за медицинской помощью, как это сделать?
Из очевидного - вызвать 03.
Если по какой-то причине сделать это не хотите или не можете - для исключения тяжёлых осложнений ЧМТ (внутричерепная гематома или перелом костей черепа), ребёнку необходимо оказаться в больнице, где прямо сейчас дежурит детский нейрохирург. Поэтому если приехать с травмой головы в травмпункт, очень вероятно что травматологу придётся вызывать ту же скорую. Поэтому зачастую сразу набрать 03 бывает проще для всех.
Нейрохирург осмотрит ребёнка. Если будет необходимость, сделают рентгенограмму костей черепа. Это исследование поможет исключить перелом. Если больница хорошо оснащена и имеется диагностическая необходимость, делается МРТ. На данном исследовании будет видно кроме переломов гематому (при их наличии). В иностранных протоколах данного исследования нет, но у нас частенько применяют нейросонографию (УЗИ мозга). Метод дешёвый и быстрый, хоть и не без ограничений. В некоторых случаях может позволить так же определить гематому (например, если нет КТ).
Основная задача в больнице - стабилизировать состояние и при наличии осложнений их выявить и оказать экстренную помощь. В частности внутричерепная гематома может сдавливать головной мозг из-за повышения внутричерепного давления, что без экстренной операции неизбежно приведёт пациента к гибели. Но далеко не всегда даже при наличии перелома костей черепа или повреждения сосудов внутри черепной коробки требуется операция. Особенно это касается детей до 18 месяцев, у которых ещё не заросли роднички и швы черепа.
К сожалению, тяжёлые черепно-мозговые травмы могут стать причиной различных неврологических патологий. Поэтому пациентам после травмы показано амбулаторное наблюдение специалиста невролога.
Продолжение в следующей статье.
ДАННАЯ ПУБЛИКАЦИЯ НОСИТ ИНФОРМАЦИОННО-ОБРАЗОВАТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЗАМЕНЯЕТ ПРИЕМ ВРАЧА, ОБЯЗАТЕЛЬНО ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ.
Мой сайт
Тг
Жаропонижающее и дети
Давайте разберемся в самой распространенной проблеме в педиатрической практике. Повышение температуры - это одна из частых причин вызова врача и скорой помощи к ребенку. Вы услышите ни раз и ни два, что жаропонижающее не помогает. Но так ли это?
Рассмотрим с вами актуальные препараты, научимся правильно рассчитывать дозировку, еще раз вспомним когда и как часто можно давать жаропонижающее.
Когда ребенку необходимо дать жаропонижающее?
1) Лихорадка с температурой тела выше 39 градусов (ВОЗ - температура тела выше 38,5 градусов)
2) Лихорадка с температурой тела выше 38-38,5 градусов у детей с перинатальными энцефалопатиями, врожденными пороками сердца и другой легочной/сердечной патологией с проявлением гипоксии; у детей с наследственными аномалиями обмена веществ, судороги в анамнезе (в т.ч. фебрильные - про них сделаю отдельный пост), а также у детей, которые плохо переносят температуру (избыточное возбуждение, угнетение, мышечные и головные боли)
3) Детям первых трех месяцев жизни при температуре тела выше 38 градусов.
Не забывайте о том, что есть физические методы охлаждения - это регулярное проветривание помещения, раскрыть ребенка (при этом температура помещения должна быть 20-23 градуса), обтирание водой КОМНАТНОЙ температуры. NB: Обтирание холодной водой или спиртовым раствором нецелесообразно, т.к могут привести к спазму периферических сосудов и препятствовать теплоотдачи.
Какие препараты запрещены в педиатрической практике и почему?
1) Нимесулид - запрещен во многих странах, гепатотоксичен. Частота развития гепатита у детей, принимавших препарат 1:500
2) Метамизол натрия (он же анальгин) - угнетает кроветворение, вызывает гранулоцитопению, агранулоцитоз, резко снижает температуру до 34-35 градусов, запрещен во многих странах.
3) Ацетилсалициловая кислота (он же аспирин) - запрещен у детей. Риск развития синдрома Рея -печеночная энцефалопатия, а также может привести к кровотечениям.
4) Ибуклин - комбинированный препарат. Опасен передозировкой. Нет доказательств безопасности и эффективности.
Какие препараты разрешены?
Это парацетамол и ибупрофен. Они официально рекомендуется ВОЗ, нац.программами и отвечают критериями безопасности и эффективности.
Разберем каждый препарат отдельно вкратце.
Ибупрофен - это НПВС. Что это значит? А то, что помимо жаропонижающего эффекта он обладает выраженным противовоспалительным и обезболивающим свойствами, поэтому часто применяется при поствакцинальной гипертермии.
Парацетамол - относится к группе анилидов. Обладает как анальгетическим, так и жаропонижающим действием, противовоспалительный эффект у препарата намного слабее ввиду того, что он действует преимущественно в центральной нервной система и не обладает периферическим действием.
А что лучше? Парацетамол или ибупрофен?
Значительной разницы нет. Оба препараты доказали свою эффективность при лихорадке. Оба препарата безопасны (если использовать верную дозировку). При разной ситуации может использоваться разный препарат. Три момента: 1) ибупрофен действует более мощно и длительно. 2) при наличии у ребенка недостаточности глюкозы -6-фосфатдегидрогеназы и редуктазы глютатиона назначение парацетамола может вызвать гемолиз эритроцитов и лекарственную гемолитическую анемию. 3) Ибупрофен не рекомендуется применять у детей в возрасте до 3х месяцев, а также у больных ветряной оспой из-за опасности развития стрептококкового фасцита.
Можно ли чередовать и/или комбинировать препараты?
Иностранные коллеги не рекомендуют : увеличивается риск передозировки, риск повреждения печени/почек. В крайних случаях, если температура не снижается через 3-4 часа после приема препарата, возможно перейти с одного на другой. Но необходимо соблюдать четкую дозировку и режим.
Как рассчитать дозировку?
Вот мы и подошли к главной теме этого поста - верный расчет препарата.
Парацетамол - разовая доза 10-15 мг/кг, максимальная суточная 60 мг/кг, минимальный интервал между приемами 4-6 ч до 4-х раз/сут. Максимальный эффект будет через 30-60 минут.
Расчет: Пусть ребенок будет весить 12 кг. Берем разовую дозу 10-15 мг/ кг * 12 кг = 120-180 мг-это разовая доза для ребенка 12 кг. Затем берем панадол суспензия 120 мг в 5 мл (см.упаковку - написано внизу на лицевой стороне). Решаем по пропорции: 180 мг * 5 мл : 120 мг = 7.5 мл. Разовая доза панадола для ребенка 12 кг составляет 7.5 мл.
Для вашего удобства готовые расчеты для другого веса: 5 кг - 3 мл, 6 кг - 3,7 мл, 7 кг - 4,3 мл, 8 кг - 5 мл, 9 кг - 5,6 мл, 10 кг - 6,2 мл, 11 кг - 6, 8 мл, 12 кг - 7,5 мл, 13 кг - 8 мл, 14 кг - 8,7 мл, 15 кг - 9,3 мл, 16 кг - 10 мл, 17 кг - 10,6 мл, 18 кг - 11,2 мл, 19 кг - 11, 8 мл, 20 кг - 12, 5 мл, 21 кг - 13 мл, 22 кг - 13,7 мл.
С 16 кг можно давать 1/2 таблетку парацетамола, с 33 кг - целую таблетку.
Ибупрофен - разовая доза 5-10 мг/кг, максимальная суточная 30 мг/кг, минимальный интервал между приемами 6-8 час до 3-4-х раз/сут. Максимальный эффект через 10-60 минут.
Расчет: Идентичен расчету с парацетамолом - все та же пропорция. Ребенок 12 кг, разовая доза ибупрофена 5-10 мг/кг. 5-10 мг/кг * 12 кг = 60-120 мг. Нурофен суспензия 100 мг в 5 мл. 60(120)*5мл : 100 мг = 3-6 мл (это разовая доза для ребенка 12 кг)
ЛАЙФХАК с ибупрофеном : вес ребенка делим пополам и получаем нужную дозировку в мл.
С 20 кг можно давать целую таблетку ибупрофена.
И пара слов про "белую" и "красную" лихорадку.
"Красная" лихорадка, когда теплопродукция соответствует теплоотдаче. Кожные покровы ребенка гиперемированы, влажные на ощупь, конечности теплые, обычное поведение ребенка.
Неотложная помощь при данном типе лихорадке: 1) Раскрыть ребенка, обеспечить доступ свежего воздуха, не допуская сквозняков. 2) Теплое обильное питье. 3) Физические методы охлаждения : прохладная мокрая повязка на лоб, холод на область крупных сосудов, обтирание водой КОМНАТНОЙ температуры. 4) Парацетамол/ибупрофен в верной дозировке по весу (НЕ ПО ИНСТРУКЦИИ). 5) Если в течение 30-40 мин температура не снижается - литическая смесь в виде таблеток/инъекции в/м. Используется жаропонижающий + спазмолитик.
"Белая" лихорадка - ребенок бледный, мраморный, с цианотичным оттенком ногтевых лож, губ, конечности холодные, нарушения поведения : вялый, бред, судороги.
Неотложная помощь: Физические методы охлаждения не применяются. Теплое питье, согреть ребенка. Одновременно с жаропонижающими препаратами дать сосудорасширяющие препараты внутрь или в/м (папаверин/но-шпа и т.п) в дозировке 1мг/кг.
Надеюсь, эта информация будет для вас полезна ❤
Больше интересного можно найти здесь
Сможете найти на картинке цифру среди букв?
Справились? Тогда попробуйте пройти нашу новую игру на внимательность. Приз — награда в профиль на Пикабу: https://pikabu.ru/link/-oD8sjtmAi
Ответ на пост «Про врачей и перекладывание ответственности»
Как я понимаю многие врачи принимают и в муниципальных и в частных клиниках, и соответственно если врач компетентен/не компетентен, то он такой и там и там. Единственное важное отличие частной (платной) клиники это сервис. Вас примут быстрее, в удобное для пациента время и будут вылизывать со всех сторон, но качество лечения может быть как хорошим так и плохим.
Ну и в частной клинике ещё могут навязать лишние платные услуги типа анализов, обследований и консультаций, но это зависит не только от врача, а от общей политики клиники.