Профессор Тал Двир из Центра регенеративной биотехнологии Сагол, Школы биомедицины и исследований рака им. Шмуниса (СКРИНШОТ видео)
Паралич от травмы позвоночника долгое время оставался неизлечимым. Могут ли научные разработки снова поставить людей на ноги раньше, чем предполагалось?
Впервые в мире исследователи из Тель-Авивского университета (ТАУ) создали трехмерные ткани спинного мозга человека и имплантировали их в лабораторную модель с длительным хроническим параличом, продемонстрировав высокие показатели успеха в восстановлении способности ходить.
Сейчас исследователи готовятся к следующему этапу исследования — клиническим испытаниям на людях.
Они надеются, что через несколько лет искусственные ткани смогут быть имплантированы парализованным людям, что позволит им снова вставать и ходить.
Human Spinal Cord Implants For Treating Paralysis - Имплантаты спинного мозга человека для лечения паралича
Как вылечить травму позвоночника?
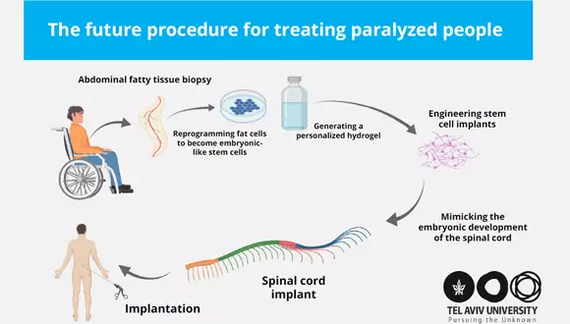
“Наша технология основана на заборе у пациента небольшой биопсии жировой ткани живота, — объясняет профессор Таль Двир, руководивший исследованием исследовательской группой. — Эта ткань, как и все ткани в нашем организме, состоит из клеток и внеклеточного матрикса, содержащего такие вещества, как коллагены и сахара. После отделения клеток от внеклеточного матрикса мы использовали генную инженерию для перепрограммирования клеток, возвращая их в состояние, напоминающее эмбриональные стволовые клетки, а именно в клетки, способные стать клетками любого типа в организме”.
Чашка Петри с образцами тканей (Фото: Центр регенеративной биотехнологии Саголь
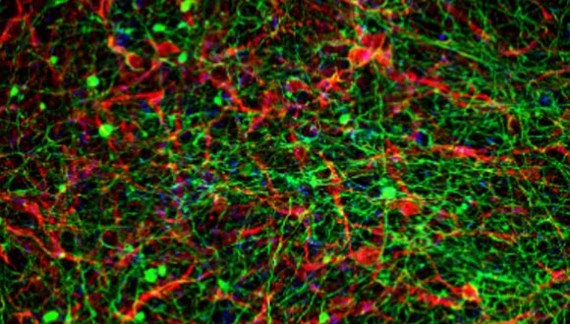
Из внеклеточного матрикса исследователи создали персонализированный гидрогель, не вызывающий иммунного ответа или отторжения после имплантации. Затем они инкапсулировали стволовые клетки в гидрогель и в процессе, имитирующем эмбриональное развитие спинного мозга, превратили клетки в трехмерные имплантаты нейронных сетей, содержащие двигательные нейроны.
Нейронная сеть (Фото: Центр регенеративной биотехнологии Саголь)
Затем имплантаты человеческого спинного мозга были имплантированы двум разным группам лабораторных моделей: тем, кто только недавно был парализован (острая модель), и тем, кто был парализован в течение длительного времени (хроническая модель), что эквивалентно одному году у реально парализованного человека. После имплантации, 100% лабораторных моделей с острым параличом и 80% моделей с хроническим параличом восстановили способность ходить.
Новаторское исследование было проведено под руководством исследовательской группы профессора Таля Двира из Центра регенеративной биотехнологии Саголь, Школы биомедицины и исследований рака им. Шмуниса и факультета биомедицинской инженерии Тель-Авивского университета. В команду лаборатории профессора Двира входят аспирант Лиор Вертхейм, доктор Реувен Эдри и доктор Йона Гольдшмит. В исследовании также приняли участие профессор Ирит Гат-Викс из Школы биомедицины и исследований рака им. Шмуниса, профессор Янив Асаф из Школы неврологии Саголь и доктор Анджела Рубан из Школы медицинских профессий Стэнли Стейера на медицинском факультете им. Саклера. Результаты исследования были опубликованы в престижном научном журнале Advanced Science.
Визуализация следующего этапа исследования — имплантаты спинного мозга человека для лечения паралича (Фото: Центр регенеративной биотехнологии Саголь)
Поставить пациентов, страдающих от паралича, на ноги
Обнадеживает тот факт, что модельные животные прошли быстрый процесс реабилитации, по окончании которого они вполне в состоянии ходить. Это первый в мире случай, когда имплантированные искусственные ткани человека привели к излечению длительного хронического паралича у животной модели, наиболее приближенной для лечения паралича у людей.
“Наша цель — производить персонализированные импланты спинного мозга для каждого парализованного человека, позволяющие регенерировать поврежденную ткань без риска отторжения”, — говорит профессор Двир.
На основе революционной технологии инженерии органов, разработанной в его лаборатории, проф. Двир объединился с отраслевыми партнерами для создания Matricelf (matricelf.com) в 2019 году. Компания применяет подход проф. Двира, чтобы сделать лечение спинного мозга имплантатами коммерчески доступным для страдающих параличом.
Исследовательская группа (слева направо): д-р Йона Гольдшмит, проф. Таль Двир и Лиор Вертхейм (Фото: Центр регенеративной биотехнологии Саголь)
“Мы надеемся достичь стадии клинических испытаний на людях в течение следующих нескольких лет и, по результатам, поставить уже первых пациентов на ноги. Доклиническая программа уже обсуждалась с FDA. Поскольку мы предлагаем передовую технологию в регенеративной медицине, и поскольку в настоящее время нет альтернативы для парализованных пациентов, у нас есть все основания ожидать относительно быстрого одобрения нашей техники,” – подытожил проф. Двир, руководитель Центра регенеративной биотехнологии Саголь и заведующий Кафедрой имплантации органов и тканей нового поколения им. семьи Клознер.
Таль Двир
Таль Двир (англ. Tal Dvir, ивр. טל דביר) — израильский учёный, профессор Тель-Авивского университета.
Биография
Получил докторскую степень в области биотехнологической инженерии в Университете Бен-Гуриона, ученик Смадар Коэн.
Специализировался на выращивании и регенерации сердечной ткани. Исследования сосредоточены на нанотехнологических стратегиях в инженерии сложных тканей[1].
В 2009 году доктор Таль Двир из университета Бен-Гуриона брал клетки сердечной мышцы у новорожденных грызунов и помещал их в желудок мыши. Там во внесенном кусочке развивалась система кровеносных сосудов. Через неделю полученную ткань пересаживали на пострадавшие от инфаркта участки сердечной мышцы. В течение месяца кровеносные сосуды «заплатки» и мышцы бесследно срастались.
В октябре 2011 года был приглашён в Отдел Биотехнологии и центр Нанотехнологий в Тель-Авивском Университете для создания Лаборатории Тканевой Инженерии и Регенеративной Медицины. В 2013 году присоединился к недавно созданному Отделу Материаловедения и Инженерии в в Тель-Авивском Университете. С ноября 2015 года — доцент Факультета Биотехнологии.
В 2013 году команда исследователей под руководством доктора Таль Двира создала «заплатки» для поврежденных тканей сердца, данная «заплатка» состоит из трехмерного каркаса, выполненного из биоматериала и интегрированного в него волокно[2].
В 2016 году СМИ рассказывали о его работе следующие сведения:
Профессор Таль Двир и докторант Рон Фейнер из Тель-Авивского университета совершили настоящий прорыв в области трансплантологии. Ими создана искусственная сердечная ткань с нанокомпозитной структурой в сочетании с живыми клетками и гибкой электроникой, которая сможет заменить поражённую сердечную ткань. «Заплатка», представляющая собой амальгаму из живых клеток и электронных компонентов, не только заменяет поражённую сердечную ткань, но и позволяет контролировать и в случае необходимости электрически стимулировать работу сердца с помощью удалённого мониторинга[3].
В 2017 году СМИ сообщили, что в Центре регенеративной биотехнологии при Тель-Авивском университете работают над созданием искусственных тканей, которые помогут заменить больное сердце с целью лечения инфаркта. Руководит исследованиями Таль Двир[4].
В апреле 2019 года СМИ сообщили:
Ученые в лаборатории профессора Таля Двира из Тель-Авивского университета первыми в мире, используя клетки человека, напечатали на 3D-принтере «живое» сердце. На данном этапе клетки сердца продолжают развиваться. В продолжении эксперимента напечатанные сердца будут пересажены животным, чтобы проверить функциональность органа. Размер сердца составляет около двух с половиной сантиметров — примерно как сердце кролика. Принтер печатал сердце около трех с половиной часов. Всего в рамках эксперимента были «распечатаны» несколько десятков сердец. По мнению исследователей, в течение ближайших десяти лет станет возможным с помощью тканей и клеток человека создать для пересадки любой орган[5].
ИСТОЧНИК
ИСТОЧНИК