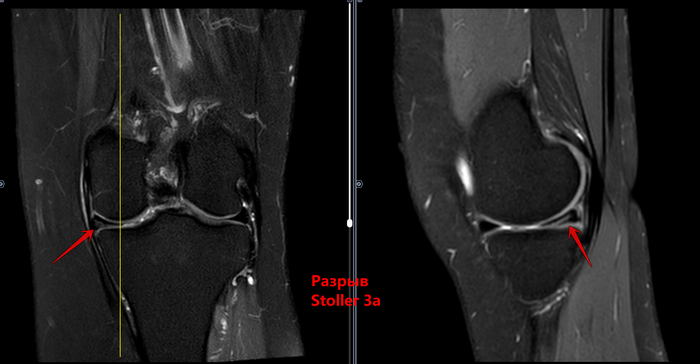
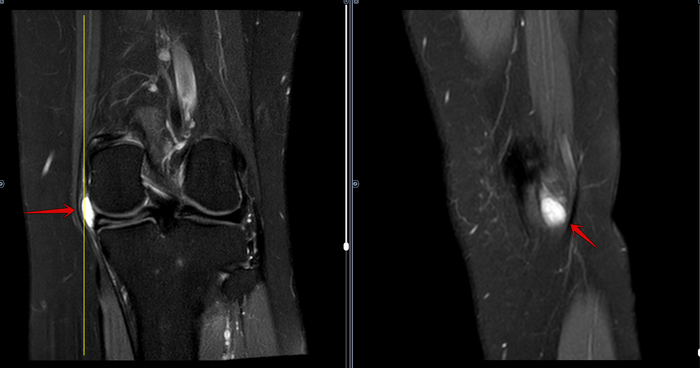
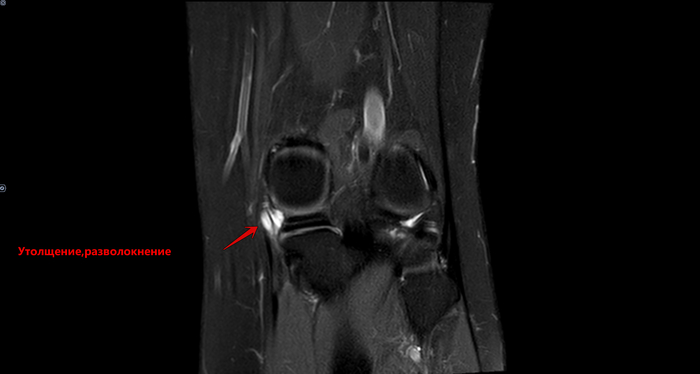
МРТ-Повреждение мениска коленного сустава Stoller 3a
В анамнезе-возникновение болей в левом к/с после интенсивного занятия спортом.
Симптомы при разрыве мениска по Stoller 3a:
Боль в колене, особенно при нагрузке (приседания, ходьба по лестнице).
Отек, скованность в суставе.
Возможны блокады (если фрагмент мениска начинает смещаться).
Лечение:
Консервативное (если нет "блока" и симптомов нестабильности):
НПВС для снятия боли и воспаления.
Физиотерапия (УВТ, магнитотерапия).
ЛФК для укрепления мышц бедра (четырехглавой, задней группы).
Ортезирование (наколенник для стабилизации).
Хирургическое (если боли сохраняются или есть "блок"):
Артроскопия – частичное удаление поврежденной части мениска (менискэктомия) или шов мениска (если разрыв в "красной зоне").
Прогноз:
При своевременном лечении – хороший, но высок риск развития артроза в отдаленной перспективе.
После операции восстановление занимает 4-6 недель.
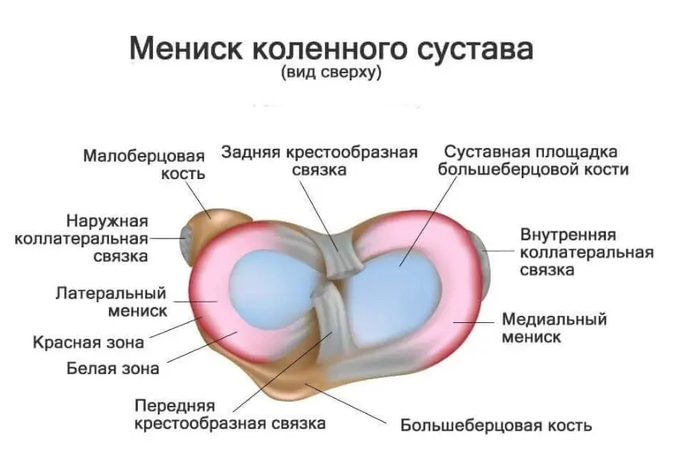
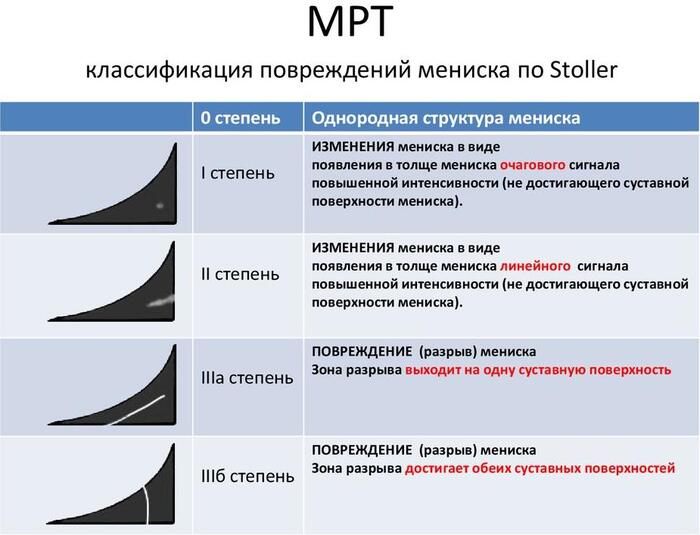
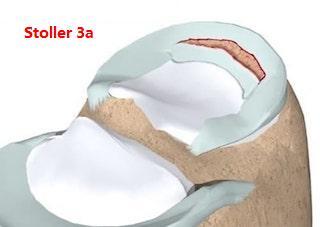
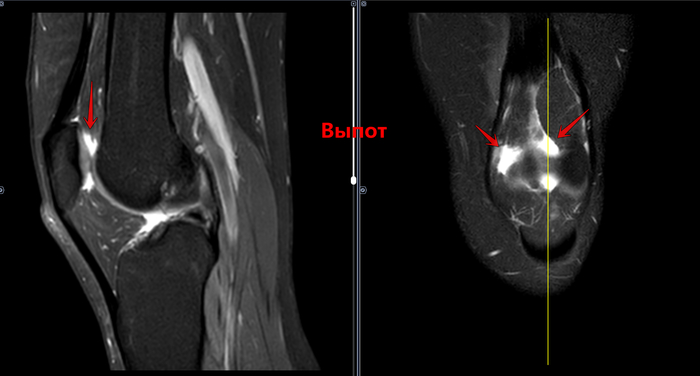
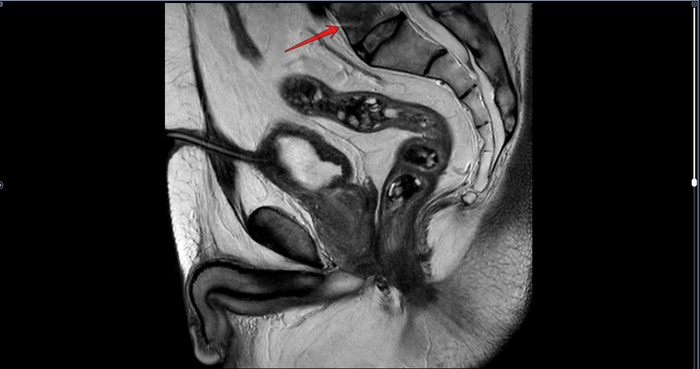
Описание: В структуре внутреннего мениска левого коленного сустава определяется линейный продольный косогоризонтальный патологический МР-сигнал от повреждения с распространением на дистальную суставную поверхность в области тела, заднего рога (соответствует IIIа ст. по Stoller). В области заднего рога медиального мениска определяется многокамерная киста, размерами 1,6х0,7х1,5 см.Целостность крестообразых связок сохранена.В области энтезиса сухожилия медиальной головки икроножной мышцы определяется утолщение, разволокнение.В области сухожилия полуперепончатой мышцы определяется многокамерное жидкостное образование неправильной формы, размерами 1,0х2,8х4,0 см (киста Бейкера).Краевых остеофитов нет.Интенсивность сигнала от клетчатки Гоффа без особенностей. Убедительных данных за патологические изменения остальных видимых мягких тканей не получено.
Заключение:
МР картина повреждения внутреннего мениска (IIIа по Stoller) левого коленного сустава; интерстициальное повреждение внутренней коллатеральной связки; энтезопатии сухожилия медиальной головки икроножной мышцы. Умеренный синовит, супрапателлярный бурсит. Киста заднего рога медиального мениска. Киста Бейкера.
Категория годности по статье 85(Временные функциональные расстройства костно-мышечной системы, соединительной ткани, кожи и подкожной клетчатки после лечения болезней, ранений, травм, отравлений и других воздействий внешних факторов), Г(временно не годен к в/сл),сроком на 3 мес.
МРТ-Рассеянный склероз
Рассеянный склероз – это хроническое аутоиммунное заболевание центральной нервной системы, при котором иммунная система ошибочно атакует миелиновую оболочку нервных волокон, вызывая воспаление и повреждение.
Основные характеристики:
Аутоиммунный процесс – иммунные клетки разрушают миелин (защитную оболочку нервов).
Очаговое поражение – в головном и спинном мозге образуются множественные рубцы (склероз).
Хроническое течение – болезнь прогрессирует с периодами обострений и ремиссий.
Симптомы:
Мышечная слабость, спазмы.
Нарушения координации (атаксия).
Онемение, покалывание в конечностях.
Проблемы со зрением (неврит зрительного нерва).
Усталость, когнитивные нарушения.
Нарушения мочеиспускания.
Факторы риска:
Женский пол (2-3 раза чаще, чем мужчины).
Возраст 20-40 лет.
Генетическая предрасположенность.
Дефицит витамина D.
Курение, вирусные инфекции.
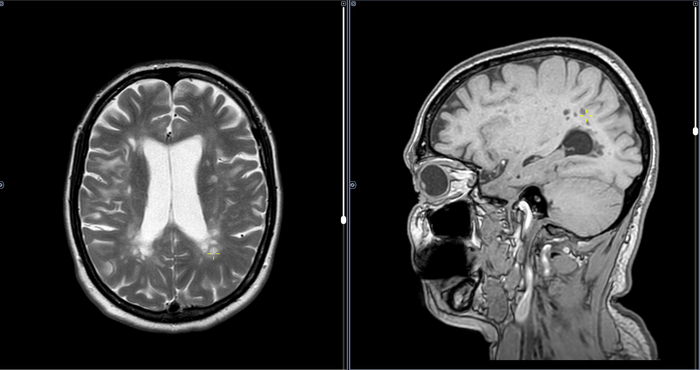
В белом веществе полушарий головного мозга выявляются множественные очаги высокого МР- сигнала в Т2- ви и FLAIR, изо-, гипоинтенсивные в Т1, размерами до 7х7 мм.
Большинство очагов паравентрикулярной локализации имеет продолговатую форму, ориентированы перпендикулярно оси мозолистого тела, отдельные расположены юкста- субкортикально, имеют округлую и неправильную форму, часть очагов в перивентрикулярных отделах со склонностью к слиянию.
ОБЩЕЕ КОЛИЧЕСТВО ГИПЕРИНТЕНСИВНЫХ ОЧАГОВ В РЕЖИМАХ Т2-ВИ И Т2-FLAIR:
- Юкстакортикальные/кортикальные очаги Т2: до 8 штук.
- Перивентрикулярные очаги Т2: более 10 штук.
- Инфрантенториальные очаги Т2: 2 очага.
ОБЩЕЕ КОЛИЧЕСТВО ОЧАГОВ, НАКАПЛИВАЮЩИХ КОНТРАСТНОЕ ВЕЩЕСТВО В РЕЖИМЕ Т1-ВИ GD+:
- Перивентрикулярные очаги Gd+: 1 очаг.
Критерии пересмотра MакДональда 2017 соблюдены:
1. Диссеминация в пространстве : >1 Т2 гиперинтенсивного очага > 3 мм по длинной оси - да
Перивентрикулярно: 1 и более очагов - да
Юкста--субкортикально: 1 и более очаг - нет
Инфратенториально: 1 и более очаг - да
Заключение:МР - признаки очаговых изменений головного мозга демиелинизирующего характера с признаками активности процесса.
Диагностические критерии Мак-Дональда (2017)- https://radiographia.info/article/mak-donalda-diagnostichesk...
Категория годности с диагнозом рассеянный склероз по ст.22(Воспалительные, демиелинизирующие болезни центральной нервной системы и их последствия:) а (Лица, страдающие рассеянным склерозом, освидетельствуются по пункту "а" вне зависимости от степени нарушения функций.)- Д (не годен к военной службе) по I, II, III графам.
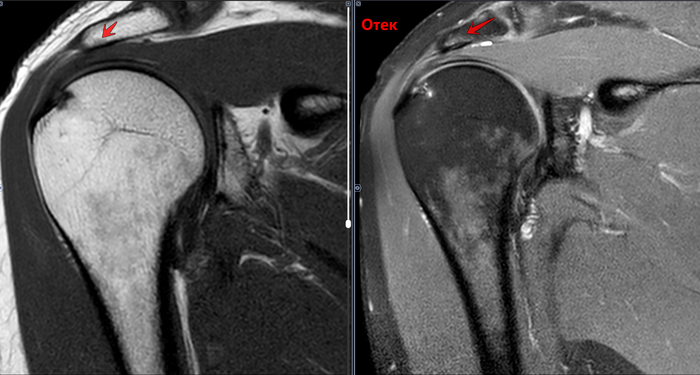
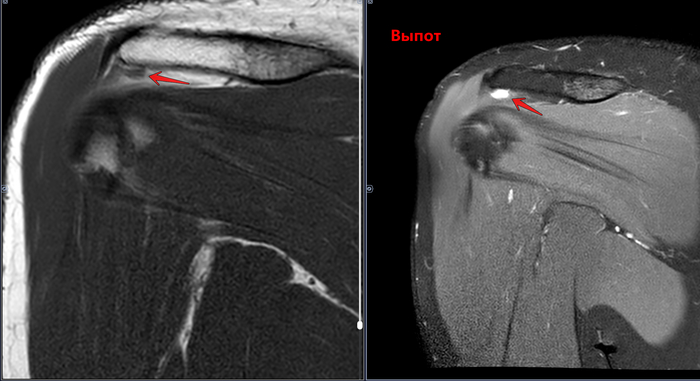
МРТ-Субакромиальный импиджмент, субакромиальный бурсит
Импинджмент-синдром плечевого сустава – это состояние, при котором происходит сдавливание сухожилий мышц вращательной манжеты и субакромиальной сумки между головкой плечевой кости и акромиальным отростком лопатки.
Основные причины
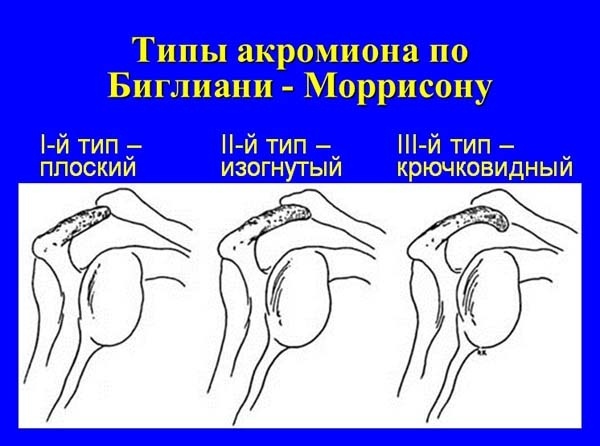
Анатомические особенности (изогнутый или крючковидный акромион-II, III тип по Биглиани).
Травмы и перегрузки (часто у спортсменов, грузчиков, маляров).
Дегенеративные изменения (остеофиты, кальцификация сухожилий).
Нестабильность плеча (приводит к смещению головки плечевой кости вверх).
Симптомы
Боль при поднятии руки (особенно в диапазоне 60–120° – "болезненная дуга").
Усиление боли ночью, особенно при лежании на больном плече.
Ограничение движений, слабость в руке.
Возможен хруст или щелчки при движении.
Диагностика
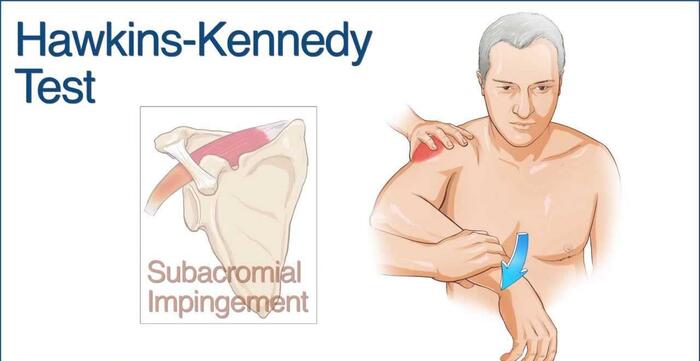
Тесты Neer и Hawkins-Kennedy (усиление боли при пассивном вращении и подъеме руки).
Рентген (оценивает форму акромиона, наличие остеофитов).
УЗИ или МРТ (показывает состояние вращательной манжеты, бурсы).
Лечение
Консервативное (в 70–90% случаев эффективно):
Покой, ограничение нагрузок.
НПВС – для снятия боли и воспаления.
Инъекции кортикостероидов (в субакромиальное пространство).
Физиотерапия (ультразвук, лазер, ударно-волновая терапия).
ЛФК (упражнения на укрепление ротаторной манжеты и растяжку капсулы сустава).
Хирургическое лечение (при неэффективности терапии за 3–6 месяцев):
Профилактика
Избегать монотонных нагрузок с поднятыми руками.
Укреплять мышцы плечевого пояса.
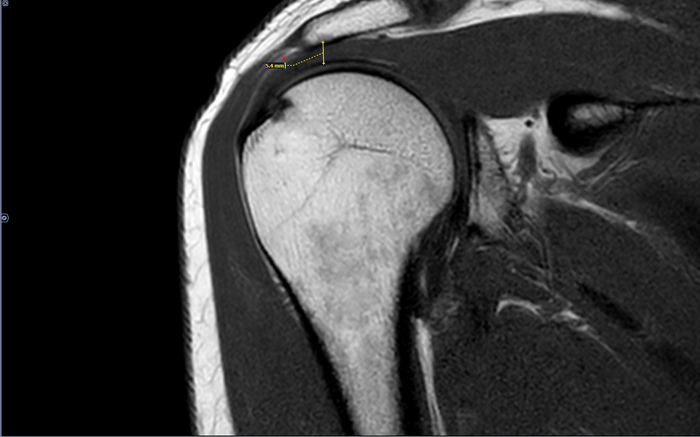
В анамнезе-боли в правом плечевом суставе возникающие при занятии спортом(баскетбол),в последний месяц -сохраняющиеся в покое.
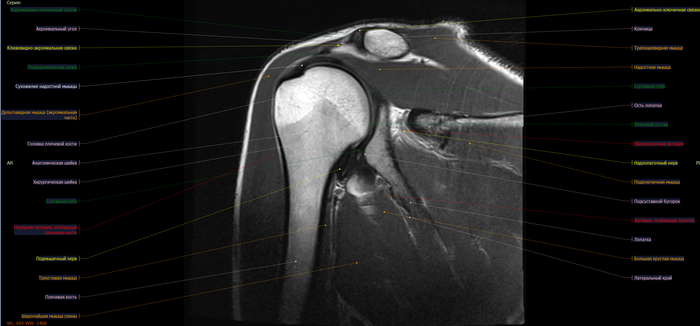
Сужение субакромиального пространства до 5.4мм(норма 7мм),отек суставной поверхности акромиона, в полости субакромиальной сумки- умеренное количество выпота. Заключение: Субакромиальный импиджмент, субакромиальный бурсит правого плечевого сустава.
Категория годности по ст.85(Временные функциональные расстройства костно-мышечной системы, соединительной ткани, кожи и подкожной клетчатки после лечения болезней, ранений, травм, отравлений и других воздействий внешних факторов) Г-временно не годен к военной службе сроком на 3 мес. по I, II, III графам.
МРТ манго
Экспериментировал с супертонкосрезовыми последовательностями (0.7 мм)
Тег 18+ не ставлю?
Тот случай когда у манго есть МРТ, а у меня нет😃
Рак предстательной железы PI-RADS 5-МРТ
Симптомы рака простаты:
На ранних стадиях болезнь часто протекает бессимптомно. Позже могут появиться:
Учащённое мочеиспускание (особенно ночью).
Слабая или прерывистая струя мочи.
Кровь в моче или сперме.
Боли в тазу, спине (при метастазах в кости).
Эректильная дисфункция.
Важно! Эти симптомы могут быть и при аденоме простаты (доброкачественной гиперплазии), поэтому нужна точная диагностика.
Диагностика:
Анализ ПСА (простат-специфический антиген) – повышение уровня может указывать на рак, но также бывает при простатите или аденоме, сдача анализа 1р/год после 40 лет.
Пальцевое ректальное исследование (врач проверяет простату через прямую кишку).
Биопсия простаты (основной метод подтверждения диагноза).
МРТ, КТ, ПЭТ-КТ – для определения стадии и метастазов.
Сцинтиграфия костей – при подозрении на метастазы.
ТРУЗИ
В анамнезе рак-предстательной железы,биорхэктомия.
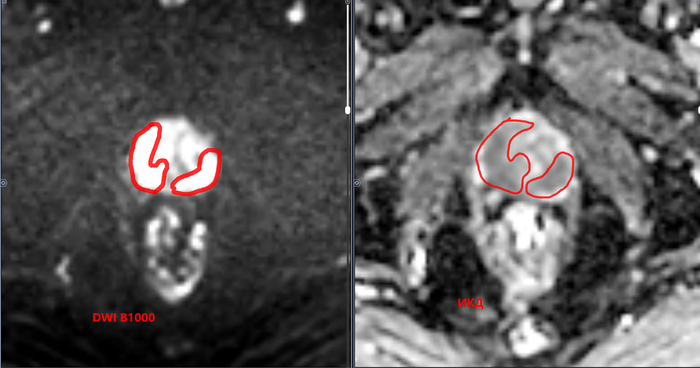
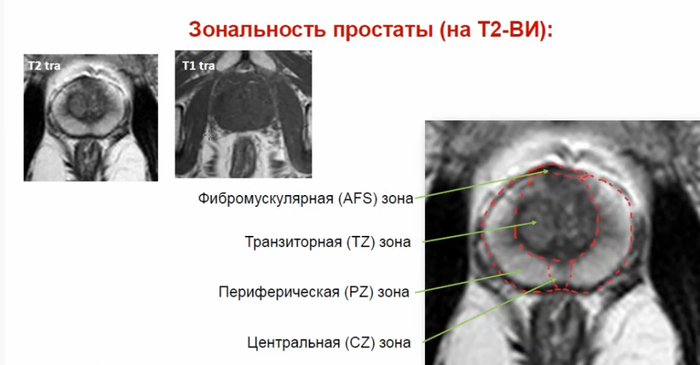
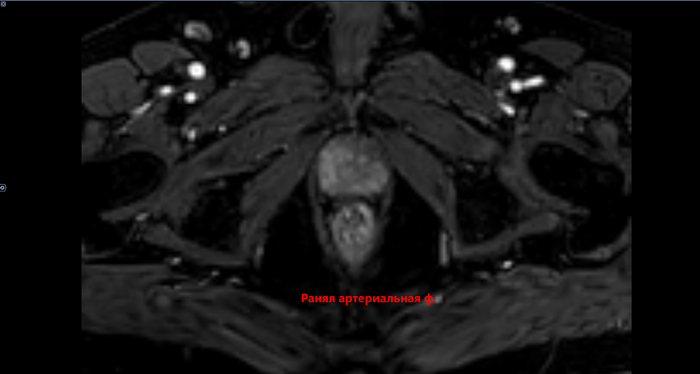
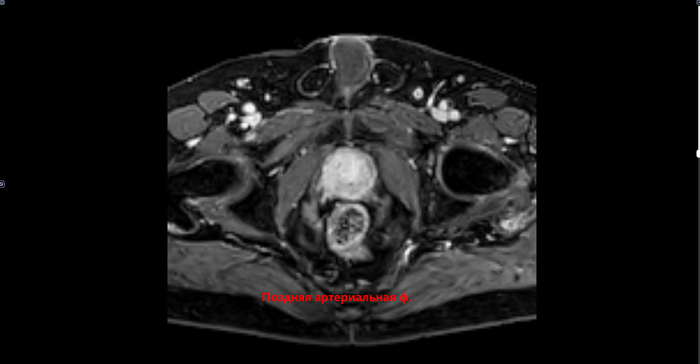
Преимущественно в периферической зоне предстательной железы, определяются участки, размерами 21х11мм,28х8мм, с 3 до 6 часов, с 6 до 11 часов условного циферблата гиперинтенсивного МР сигнала на DWI B1000,гипоинтенсивного сигнала на ИКД карте-соответствуют истинному ограничению диффузии. С быстрым накоплением контраста в раннюю артериальную фазу контрастирования, с последующим вымыванием контраста с позднюю артериальную фазу. В теле L5 позвонка -участок гипоинтенсивного сигнала на Т2 с не четкими, не ровными контурами,d 2.9см. Заключение: МР картина рака предстательной железы, V класс по PIRADS v.2.1. Участок в теле L5 позвонка наиболее соответствует mts. Состояние после троакарной цистостомии, биорхэктомии.
Категория годности с диагнозом рак предстательной железы с mts -по статье 8(Злокачественные новообразования (кроме злокачественных новообразований лимфоидной, кроветворной и родственных им тканей))а-Д-не годен к в/сл по I, II, III графам.
Гемангиома печени-на МРТ
Гемангиома печени — это доброкачественная сосудистая опухоль, состоящая из переплетенных кровеносных сосудов. Она является одной из самых распространенных доброкачественных опухолей печени.
Основные характеристики
Размеры: обычно небольшие (до 4–5 см), но могут достигать гигантских размеров (более 10 см).
Локализация: чаще в правой доле печени.
Типы:
Капиллярная (мелкие сосуды, чаще множественные).
Кавернозная (крупные сосудистые полости, чаще одиночная).
Причины возникновения
Точная причина неизвестна, но возможные факторы:
Врожденная предрасположенность.
Гормональные влияния (эстроген может способствовать росту).
Беременность (иногда провоцирует увеличение гемангиомы).
Симптомы
В большинстве случаев гемангиома бессимптомна и обнаруживается случайно при УЗИ, КТ или МРТ.
При больших размерах возможны:
Тяжесть или боль в правом подреберье.
Тошнота, чувство переполнения желудка.
Редко – желтуха, кровотечение (при разрыве).
Диагностика
УЗИ
КТ или МРТ с контрастом – золотой стандарт (характерно накопление контраста от периферии к центру- центрипитальное).
Биопсия – не рекомендуется из-за риска кровотечения.
Лечение
Большинство гемангиом не требуют лечения, только наблюдение.
Показания к оперативному лечению:
Быстрый рост.
Большие размеры (>5 см) с симптомами.
Риск разрыва (например, при травме).
Осложнения (кровотечение, тромбоз).
Методы оперативного лечения:
Хирургическое удаление (резекция печени) – при больших или осложненных гемангиомах.
Эмболизация (перекрытие сосудов опухоли).
Радиочастотная абляция (РЧА) – для небольших образований.
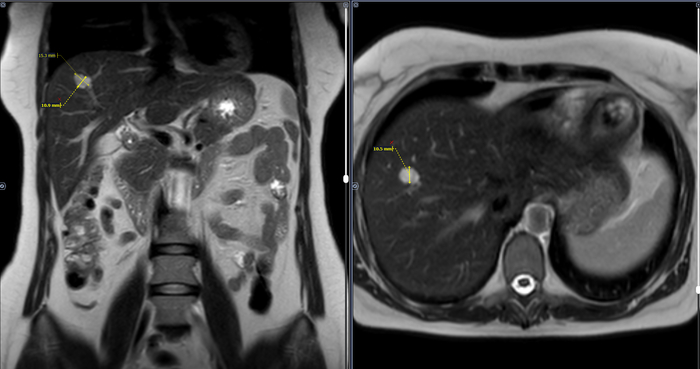
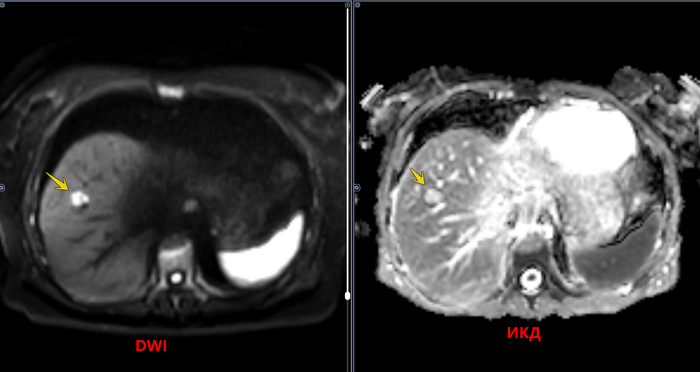
МРТ ОБП пациентки средних лет.
Структура печени неоднородная, за счет наличия в VIII сегменте правой доли дополнительного образования размерами 1,0х1,5х1,0 см, неправильной формы, с четкими неровными контурами, однородной структуры, повышенной интенсивности МР-сигнала в Т2 режиме, повышенного сигнала на высоких значениях b-фактора в режиме DWI и высокого сигнала на ADC-карте, с постепенным центрипетальным типом контрастирования. Заключение: МР картина образования (гемангиомы) правой доли печени.
Категория годности с гемангиомой печени небольших размером по ст.10 (Доброкачественные новообразования (кроме доброкачественных новообразований нервной системы и мозговых оболочек), новообразования in situ:), в А2-годен к военной службе.
За пределами печени имеется еще одна гемангиома, которая бросается в глаза, кто заметил?