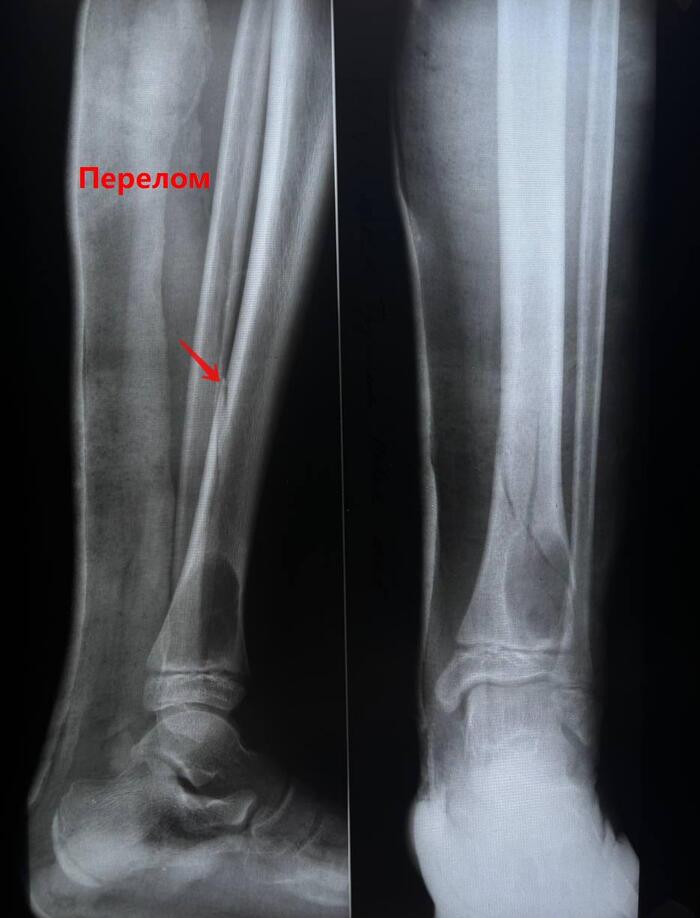
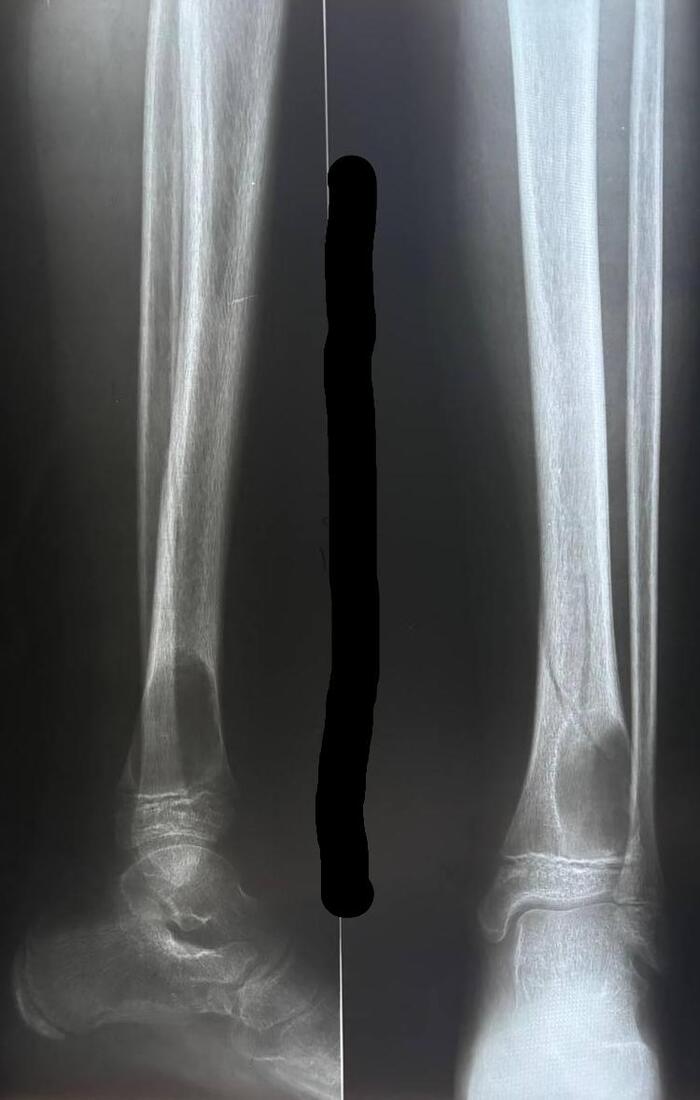
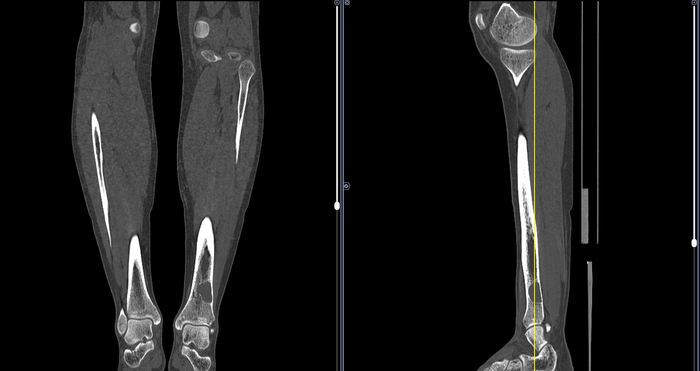
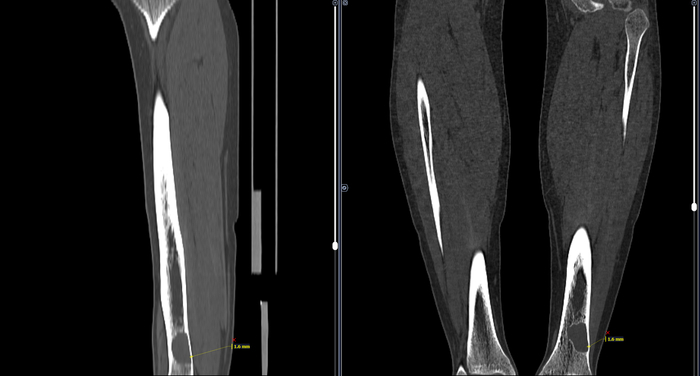
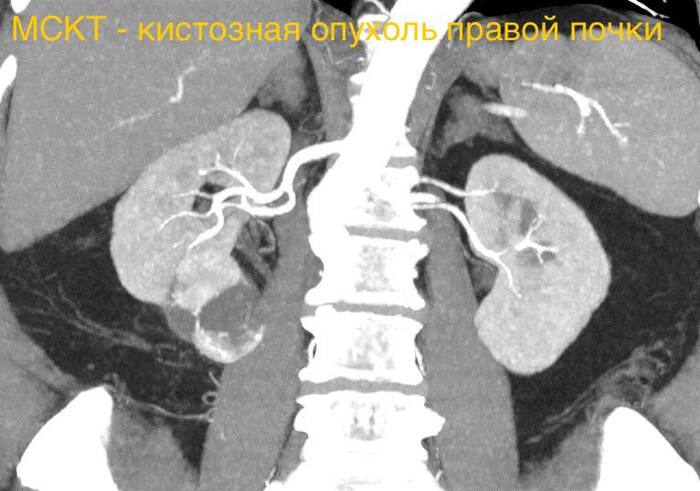
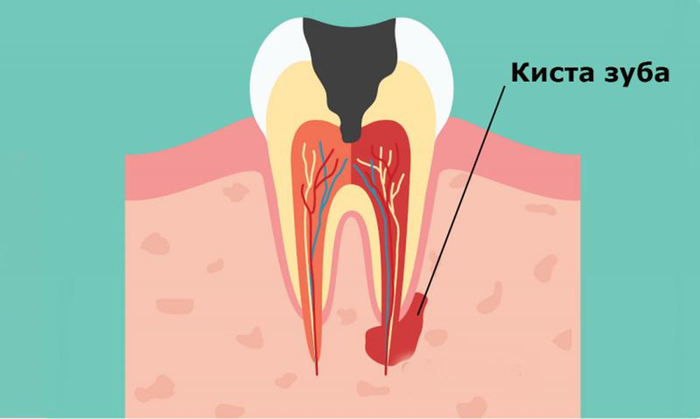
Всем привет! В честь Рождества, выпускаю ещё одну главу на крайне популярную тему.
В предыдущих главах мы говорили, как образуются кисты на верхушке корня зуба и то, почему они не могут пройти сами без вмешательства доктора.
Сразу предупреждаю, это будет длинная статья. Берем себе что-то попить\пожрать и садимся поудобнее.
Сегодня же обсудим как это делается, по каким принципам происходит их лечение.
Коллег предупреждаю заранее, что я знаю, что киста- гистологический диагноз и правильнее говорить периодонтиты, очаги деструкции и т.д., но статья эта для широкой публики и моя задача, чтобы было всем максимально понятно. Договоримся, что все подобные штуки будем называть «киста».
Сперва, по традиции, я начну с причин и механизма появления кист. Вы можете начать возбухать, мол, было уже, не надо повторяться, но повторить надо, так как эти момента самые важные. Если вы их не усвоите, то в голове у вас будет каша и куча вопросов.
Основная причина кист на зубах
В 95% случаев это инфекция. Когда кариозная полость дошла до нерва и убила его, то инфекция в поисках пропитания начинает переть за верхушку корня отчего поражается связка и костная ткань, окружающая зуб. Эта же причина при недостаточно обработанном канале при удалении нерва.
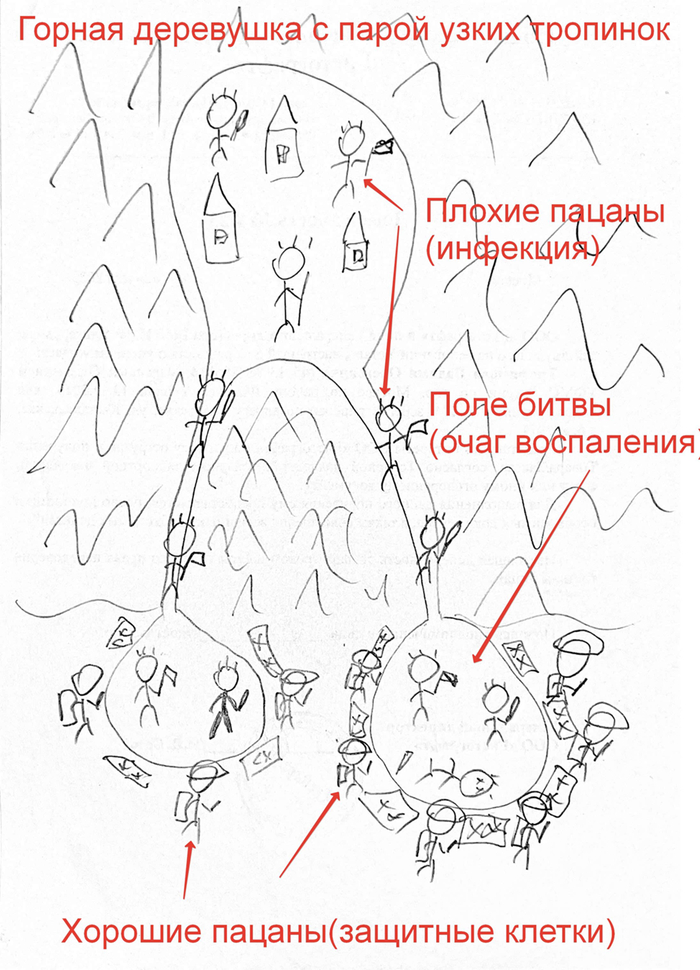
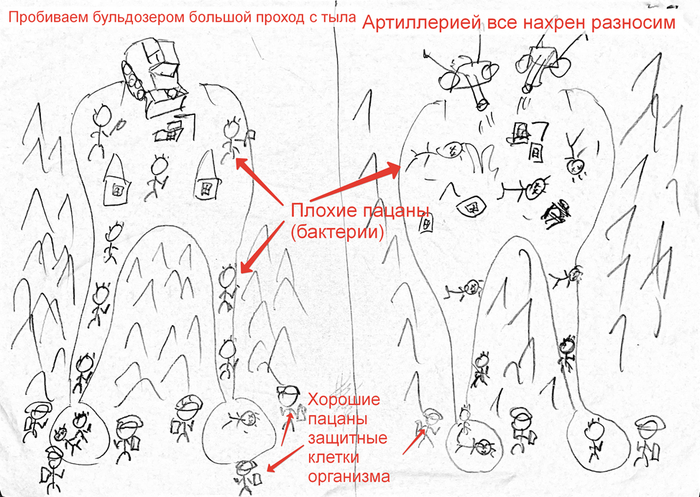
Вот пример из предыдущих статей в виде горной деревушки, откуда лезут разные злыдни, а силы организма их сдерживают. Киста-это поле битвы между организмом и инфекцией.
На оставшиеся 5% причин приходится травма и лекарства, которые кладут в зуб. О них в другой раз.
Механизм развития кисты на зубе.
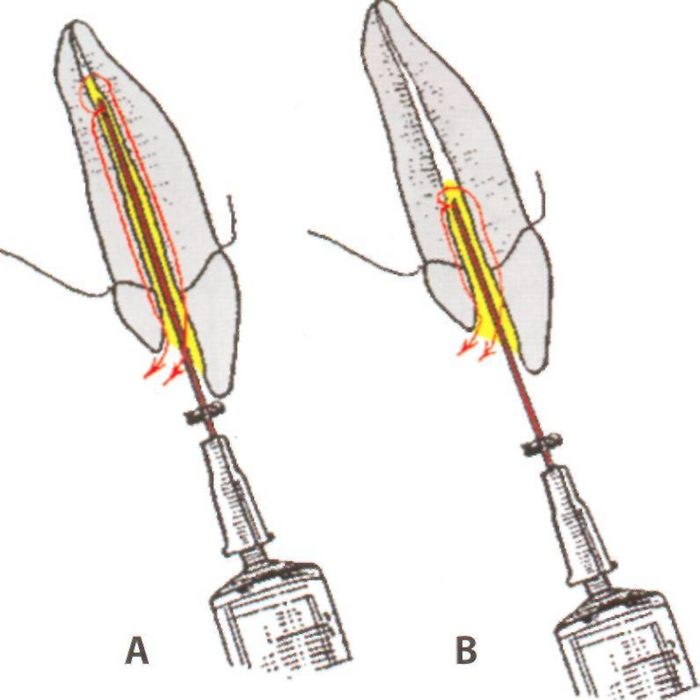
В каждый зуб заходят сосуды и нервы лишь через микроскопическое отверстие на верхушке корня (апикальное отверстие) диаметром 0.1-0.5 мм. Других источников питания у нерва попросту нет.
На рисунке они обозначены цифрой 8.
Вспоминаем горную деревушку из главы 72, куда идут всего 1-4 узкие тропинки (сосудисто-нервные пучки). По ним, в случае какого-то погрома, целую кучу «защитников» туда быстро не пригонишь, а то, что доберется быстро перебьется бактериями.
Как мы с вами уже знаем, когда бактерии «доедают» нерв, то они начинают выходить из корня зуба и жрать самое мягкое, что там есть-связка зуба и костная ткань.
Само оно тоже не пройдет и забивать на это тоже нельзя. Антибиотики, противовоспалительные препараты помогут только при обострении процесса, но полностью его не вылечат. Когда будет падать иммунитет, а инфекция достаточно накапливаться, то снова начнет болеть гноиться и распухать.
Как в итоге лечить?
Самому-никак. Надо топать к врачу.
Никакая таблетка, укол или полоскание мочой не вылечит это состояние. Инфекция сидит там, где когда-то был нерв. Повторюсь, что завести в зуб защитные клетки и провести спецоперацию по тотальной зачистке невозможно по причине транспортной недоступности. Организму придется разве что отсиживается в обороне.
Что может сделать врач?
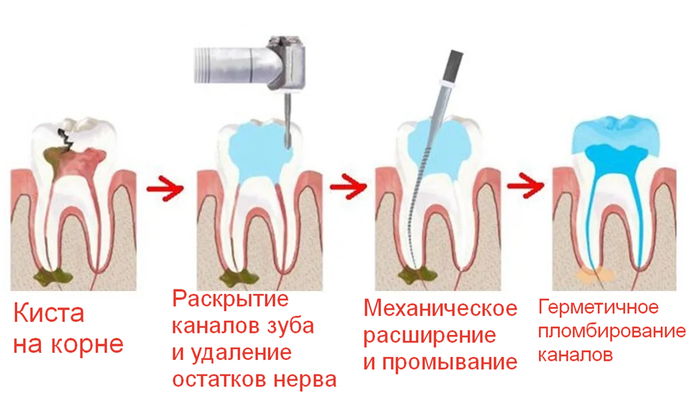
Если в аналогии с деревушкой, то это происходит так
Теперь разберемся с нюансами.
Про то как удаляют нерв (или его остатки) детальнее можно узнать тут:
Альфа и омега любого лечения! Без неё твоя работа- не работа, а баловство. Так как работать приходится в месте, куда глазом не заглянешь, то используем рентген, причем лучше всего трехмерные снимки, так как мы существа трехмерные. Почему недостаточно обычного снимка? Читаем тут:
Мы определяем локализация кисты, её объем, наличие обломанных инструментов, перфораций, остатков прошлой пломбировки, количество каналов, переломы корней, их кривизну, толщину и много чего ещё.
Сказки «У ИванИваныча в нашей поликлинике 40 лет опыта, он всё и так видит» лучше не слушать, так как лечить каналы без компьютерной томографии- это как ехать по темной проселочной дороге без фар. Можно, конечно, ехать медленно на ощупь, ориентируясь на плотность дороги, но риск улететь в канаву или в древо, ну вы поняли.
Мы с вами занимаемся всё-таки лечением людей, стоит ли тут рисковать?
Несмотря на то, что нерва в зубе уже нет и сверлить его не больно, анестезия всё равно нужна. Во-первых, нерв может дохнуть частично. Местами нервные окончания могут быть ещё живы. Во-вторых, изоляция зуба может здорово давить на десну и это может понравится разве что адепту BDSM. В-третьих, когда мы будем измерять канал, то тонкий инструмент может выйти за верхушку, вызывая боль. У нас не гестапо, лечение должно быть комфортное для всех, в том числе и для врача. Да, дергающийся от боли пациент, удовольствия от работы доставляет только садистам.
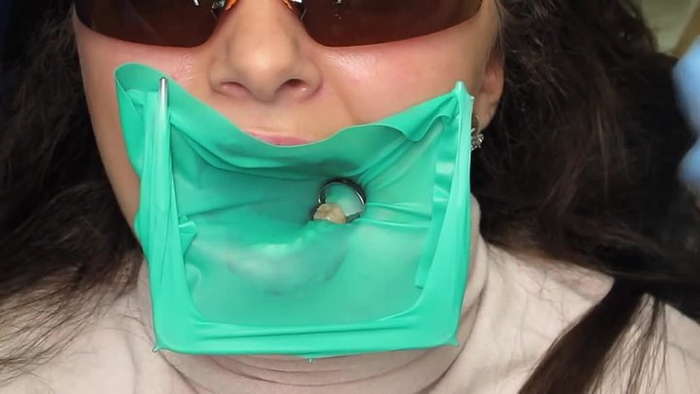
Называется эта штука коффердам.
Им по возможности, мы изолируем зуб от для того, чтобы в него не попала слюна, а в рот не выливались растворы, которыми мы будем зуб отмывать. Да и врачу работать удобнее, не приходится бороться с языком, и пациент не давится.
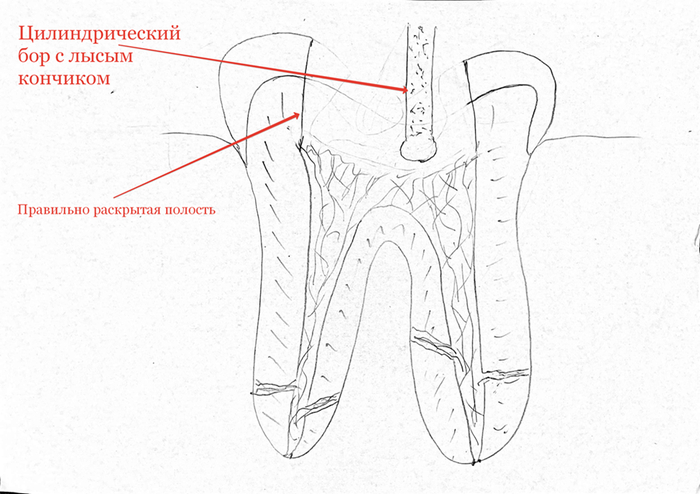
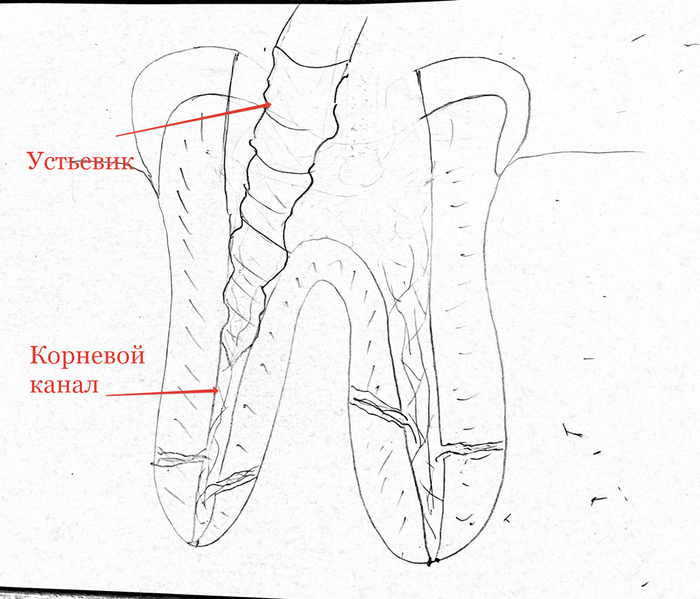
4) Раскрываем полость зуба и устья каналов
5) Определяем длину каждого канала и обязательно подтверждаем это прицельным снимком.
От этого зависит точность обработки канала.
Специальными сверлами, хотя правильно они называются файлами.
Также коллегам напомню, что протоколов обработки много и все они по-своему хорошие, вдаваться не буду. Я лишь буду показывать простому обывателю суть. Срач по этому поводу, в комментариях прошу не устраивать.
Задача расширения канала- это убрать инфицированные ткани и обеспечить условия для отмывания канала антисептиками. Это примерно, как бомбежка.
В этом как раз и кроется главный принцип лечения. Как сказал дедушка Шильдер в прошлом веке: «Не так важно, чем мы канал запломбируем, как важно то, что мы из него достанем.»
От того как мы отмоем канал и будет зависеть вероятность успеха любого лечения
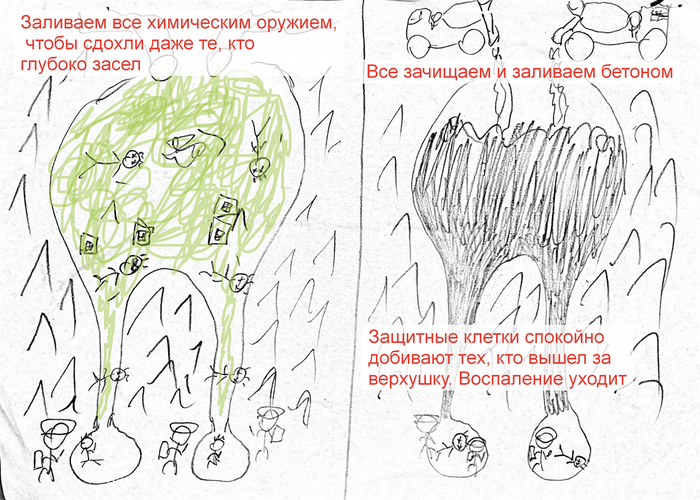
На данный момент сейчас почти все моют каналы из специального шприца 3% гипохлоритом натрия, так как он уничтожает всю органику напрочь, улетучивается, не оказывая какого-либо негативного влияния на организм. Лить нужно его не жалея, от души, периодически взбивая в канале ультразвуком, чтобы он более активно омывал все стенки, вымывая органику из мелких ответвлений.
Также мы добавляем ещё и этилендиаминтетрауксусную кислоту, которая откупоривает дентинные канальцы, позволяя при повторной отмывке гипохлоритом выжечь как можно больше заразы. А ещё гипохлорит можно активировать ультразвуком.
Часто используют и 2% хлоргексидин. Нет, это не тот, что лежит у вас в аптечке. У вас 0.05%
Надо ли говорить, насколько качественно обработают и отмоют каналы в городской или в дворовой говно-клинике за 15 минут?
Сушат каналы специальными бумажными одноразовыми штифтами. Никаких ваток и прочего того, что ворсится и остается в зубе!
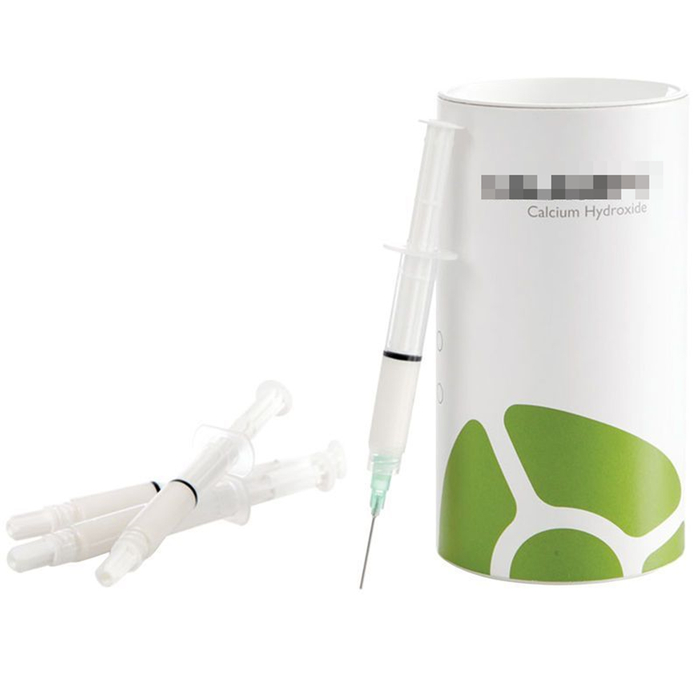
9) Временная пломбировка гидроксидом кальция.
Или как говорят пациентам, «кладем лекарство»
Это паста, которая представляет собой концентрированную щелочь, которая, по идее, выжигает всю ту немногую заразу, которая осталась после гиплохлорита натрия. «По идее» - ключевое слово, так как было бы всё так хорошо, кисты бы у всех заживали без исключения.
Это работает как химическое оружие. Что не разнесли, то травим.
10) Закрытие доступа в каналы.
После пломбировки канала надо закрыть канал зуба от внешней среды тефлоновой прокладкой и временной пломбой.
Теперь можно пациента отпускать!
Что дальше?
11 ) Постоянная пломбировка каналов.
После того, как гидроксид кальция убьет многие бактерии в каналах, зуб пломбируют постоянно. Работает как замуровывание недобитых бактерий заживо, не давая им куда-то вылезти.
В некоторых случаях «лекарство» могут 1-2 раза заменить, особенно если воспаление острое и большое.
По методикам постоянной пломбировки грузить не буду, их много. Самые современные и надежные с использованием гуттаперчи и эпоксидных смол.
Доисторический резорцин-формалиновый лучше не использовать. Уточни у врача, если он работает с ним, то лучше рассмотреть что-то более современное.
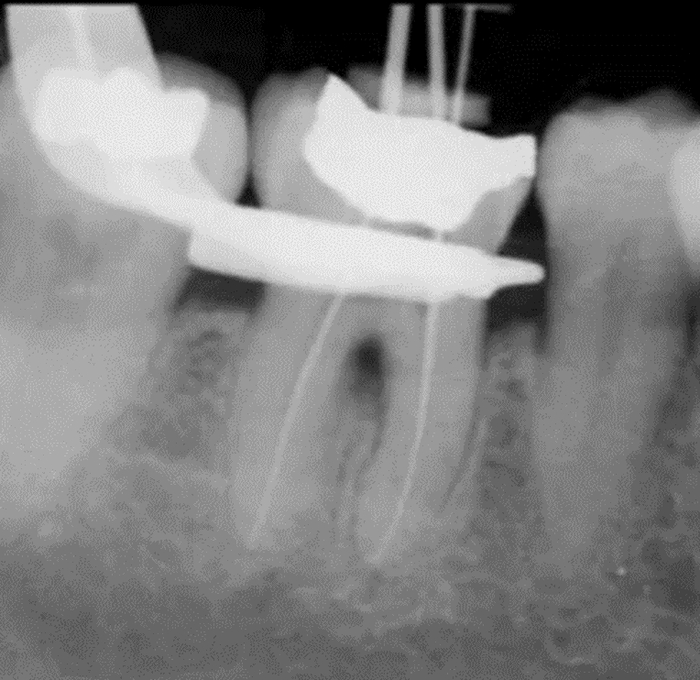
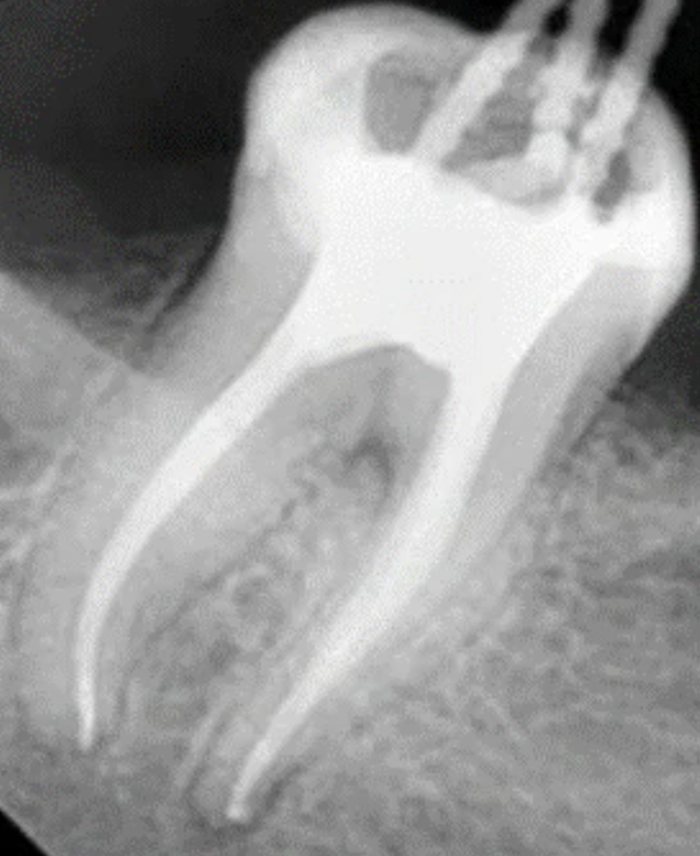
На снимке это выглядит примерно так:
После этого ставим на зуб временную пломбу и пациента на пару дней пока пломбировочный материл в канале не застынет.
Тут уже можно ставить постоянную пломбу, или временную коронку. Зуб обязательно должен быть функционально восстановлен, так как только так мы поймем, как реагирует зуб на лечение. Только «боевые условия» позволят нам максимально восстановить обменные процессы в тканях и показать прогноз такой какой он есть.
Плоская временная пломба-залепуха, которая не в прикусе, полноценно функцию зуба не обеспечивает.
После восстановления зуба мы наблюдаем на сроках 6, 12, 18, 24 месяца в зависимости от объема воспаления. Ничего больше трогать не надо, организм сделает всё сам.
Помним горную деревушку, где не получалось всё зачистить из-за узких тропинок? Так вот после того, как мы провели «бомбежку», «химическую атаку» и залили всё до верха «бетоном», вся органика в каналах «по идее» подыхает, а кисту организм задушит своей иммунной системой, как обычный прыщ где-нибудь на заднице.
Если через 6 месяцев у нас на снимке очаг воспаления уменьшается или вовсе прошел, костный рисунок стал более выраженным. Если зуб не болел, не воспалялся, то прогноз лечения такого зуба уже можно оценивать как более высокий.
Если через год результат ещё лучше, то динамику можно оценивать как положительную и даже сделать постоянную коронку.
А почему временную коронку, спросите вы? Потому что я экономлю деньги своих пациентов, особенно там, где гарантию дать невозможно. В этом месте остановимся подробнее.
Какие гарантии лечения кист?
Говорить о гарантиях в медицине, как например, в бытовой технике, не совсем правильно, так как её невозможно дать на динамическую систему, которая индивидуальна сделана, которую ты не контролируешь, и которая каждый день функционирует в меняющейся среде.
Например, Мастер по ремонту пылесосов меняет деталь, давая гарантию, что она не сломается, так как базовые параметры заложены производителем пылесоса, все разъемы известны, деталь 100% подойдет к пылесосу и если деталь вырубится (при правильном использовании), то тут уже вопросы к мастеру.
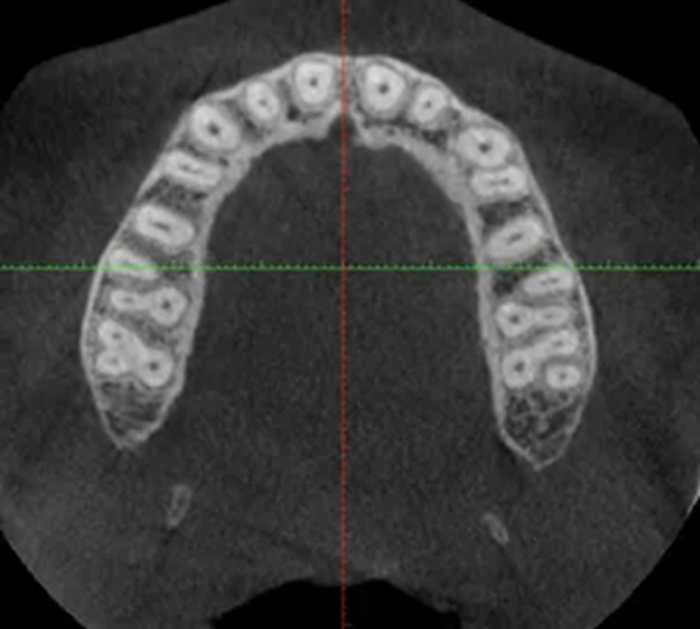
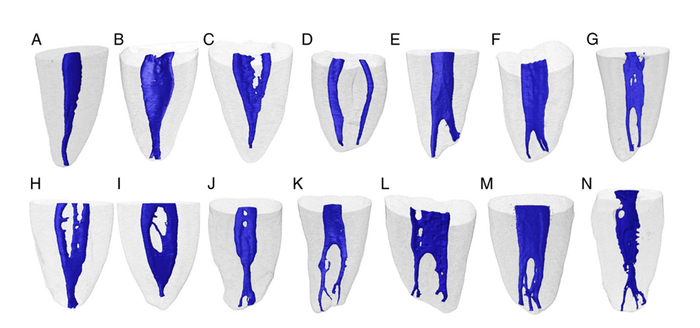
Человеческий организм уникален, его анатомия может сильно отличаться от того, что мы видим в учебниках.
А вот варианты анатомии каналов только у однокорневого моляра
И каналы не двухмерные, а трехмерные. И у них может быть масса ответвлений, поднутрений и дельт, которые ни физически, ни химически обработать и запломбировать на все 100% просто невозможно. Это я и имел в виду, заключая слово «по идее» в кавычки, когда говорили про обработку каналов. Вины врача тут быть не может, если он всё делал правильно.
И если у нас где-то инфекция останется, то воспалительный процесс в лучшем случае останется такой какой и был или вовсе усилится.
А ещё человек после лечения может промочить ноги и его иммунитет ослабнет, и инфекция начнет стремительно распространяться и тут придется думать о том, как бы на больничную койку его не отправить с абсцессом лица, а не зуб сохранить.
А ещё пациент положит болт на твои рекомендации и никаких антибиотиков не будет пить или забьет хрен и не придет на замену лекарства. Как ты это проконтролируешь?
Какие тут могут быть гарантии?
Прогноз у зуба с кистой изначально оценивается как плохой. Он в любой момент может стать кандидатом на удаление. Не один вменяемый доктор не даст гарантию на лечение кист.
Я всегда с пациентом обсуждаю это на берегу и всегда произношу следующую мантру:
«На верхушке корня этого зуба имеется воспаление, у этого зуба ПРОГНОЗ ПЛОХОЙ, но его можно ПОПРОБОВАТЬ вылечить. Мы приложим все усилия, чтобы это сделать, но ЛЕЧЕНИЕ БУДЕТ БЕЗ ГАРАНТИИ. Вы должны понимать, что в любом случае будет риск того, что ВЫ ПОТРАТИТЕ ДЕНЬГИ, ПОТРАТИТЕ ВРЕМЯ И ЛИШИТЕСЬ В ИТОГЕ ЗУБА. Это может произойти как в процессе лечения, так и в ходе наблюдения за зубом. Если нужны более хорошие прогнозы, то это УДАЛЕНИЕ С ПОСЛЕДУЮЩИМ ПРОТЕЗИРОВАНИЕМ»
Адекватный пациент это поймет, с неадекватными… работать не надо.
Именно поэтому я постоянные коронки на такие зубы до появления ярко выраженной положительной динамики не ставлю. Я считаю, что постоянная коронка стоит достаточно дорого и делать её, чтобы потом удалить этот зуб я неправильно. Большинству пациентов деньги с неба не падают, а временная коронка не хуже восстанавливает жевательную функцию. Её тоже можно хорошо сделать и спокойно с ней проходить больше года.
Ну, а на сегодня всё! Сохраняем обязательно пост себе, чтобы не потерять! Обязательно подписываемся и ставим лайк!
Если вы тут недавно, то читаем все главы, уверен, много нового для себя узнаете.
Если есть какие-то вопросы, то смело задавайте в комментариях.
Если что-то персональное, то пишите в ЛИЧНО в телеграм https://t.me/vadbel1310, отвечу всем! Консультация БЕСПЛАТНАЯ, мне не жалко.
Если что-то срочное, то звоните +79057685253 (телеги на номере нет) с 8 до 22 по Москве. Также по этому номер вы можете написать мне в WhatsApp или Max. Если не отвечаю, то значит работаю, пишите!
Если вдруг кому удобнее читать всё это в телеграме, то у меня есть паблик https://t.me/vadbel1310public Там дублируются все посты и удобнее навигация по главам.
Никаких ПЛАТНЫХ медицинских услуг в интернете или по телефону не оказываю! Также у меня нет никаких "представителей" и "учеников", консультирую только лично!
Так как вас много, то СРАЗУ ПО ДЕЛУ! Не надо прелюдий "а можно вопрос, удобно ли вам?" и т.д. Сразу пишем по форме. Следующий абзац можете прям скопировать и заполнить.
___________________________
Здравствуйте, я с Пикабу, меня зовут:
Это очень важно, чтобы смог сразу понять, к кому можно будет вас направить, если что!
Задаём вопрос. Если вопрос связан с заболеванием, то заполняем форму:
Жалобы: что болит, когда появилось, когда началось… и т.д.
История болезни: когда началось, что, где, когда лечили, и т.д. Соблюдаем хронологию. Стараемся рассказывать покороче. Если возможно, то присылаем фотографию на телефон.
Какие сопутствующие патологии: обмен веществ, инфекционные заболевания, какие препараты принимаем.
Кидаем снимки, если есть. Если есть КТ, то пишем "Есть КТ"
Что бы вы хотели получить от консультации: Совет, направление, лечение?
___________________________
Пишите, пожалуйста, текстом и по форме, мне проще читать. Отвечать буду голосовыми, так как строчить ответ десяткам людей в день тяжело. Без обид, я стараюсь помочь всем! Отвечаю, по возможности, быстро, но так как я практикующий врач и прием у меня достаточно интенсивный, то могу реагировать не сразу. Если вдруг не отвечаю, не стесняемся, через день-другой напоминаем.
И не забываем вступать в Лигу плохих зубов!