Зачем нужна кольпоскопия?
Автор: Хоперская Ольга Викторовна, акушер-гинеколог, к. м. н.
Добрый день, уважаемые любители почитать. Сегодня мы поговорим с вами о том, что такое кольпоскопия, для чего она выполняется, и почему без нее нельзя обойтись, а также коснемся понятия «биопсия».
«У вас эрозия!»
Ежегодно мы с вами проходим профилактический осмотр у врача-гинеколога, и очень часто приходится слышать: «У вас эрозия!». Услышь я подобное без понимания сути процесса, наверное, с трудом бы встала с гинекологического кресла и вряд ли спала бы ближайшие ночи, читая все подряд в интернете и все больше накручивая себя.
Позволю себе лирическое отступление, оглядываясь на годы обучения в институте. Сразу отмечу, что на 4 курсе и не помышляла ни о какой другой специальности, кроме хирургии, поэтому гинекологией, откровенно говоря, не интересовалась, но усердно читала положенные по программе объемы литературы.
Так вот, на тот момент полной картины возможных заболеваний шейки матки у меня в голове не было (куда интереснее было «вязать узлы» и штопать иглодержателем с пинцетом кур и уток).
Зато у меня была хорошая знакомая, планировавшая стать именно гинекологом. И, как это часто бывает (ведь сапожник-то без сапог), из соответствующего кабинета она практически не выходила. И вот однажды ей был поставлен диагноз «эрозия шейки матки».
Сейчас я, конечно, знаю, что истинная эрозия не может существовать больше 1,5 – 2 недель. И посему этот распространенный диагноз не говорит мне ни о чем, кроме наличия красного пятна на влагалищной части шейки. А на тот момент вердикт казался грозным, весомым, пугающим.
Знакомой было разъяснено, что ходить с таким ужасом на шейке нельзя, нужно срочно рожать, а то и проблемы с беременностью подстерегают, и мало ли что… Она была напугана, а я – в группе поддержки, переживая и безраздельно доверяя словам «взрослых» врачей (в студенчестве доктора казались мне недосягаемыми, выше на голову и умнее раз в сто, хотя разделяет студента и специалиста всего лишь несколько лет).
Мы не сразу поверили словам нашего преподавателя (он же теоретик!), что красное пятно, которое расположилось на влагалищной порции шейки матки моей знакомой, могло быть обычной эктопией, что по представлениям сегодняшнего дня является нормой, и лечения (за исключением отдельных ситуаций) не требует. Цитология была «хорошая», о ВПЧ мы на тот момент имели смутные представления.
В общем, к кому только не обращалась моя знакомая, и у каждого доктора было свое мнение (кстати говоря, не агрессивное - коллеги предлагали наблюдение в различных вариантах до родов). Но стресс и переживания взяли верх, девушка очень волновалась, особенно после занятий на тему рака шейки матки. Думаю, просто замучила коллег своими хождениями и, в итоге, взяли-таки ей биопсию. Получили абсолютную норму.
Теперь я понимаю, что показаний к этой манипуляции никаких особых не было, а тогда все было вполне складным и логичным. И все хорошо, что хорошо заканчивается. После окончания ВУЗа с красным дипломом знакомая окончила интернатуру по терапии и родила двух прекрасных малышей.
А красное пятно, благо, исчезло само, и, как и предполагал наш преподаватель, итоговым диагнозом была «эктопия цилиндрического эпителия».
К чему я все это вспомнила? Да к тому, что «знание – сила». Понимай мы тогда, что и как, не нужно было бы делать лишние телодвижения и тратить столько сил на бессмысленные переживания. И здесь приведен пример гипердиагностики, что на порядок лучше, чем обратная ситуация. Куда хуже быть спокойным тогда, когда действовать нужно было еще вчера.
Кольпоскопия. Что важно знать
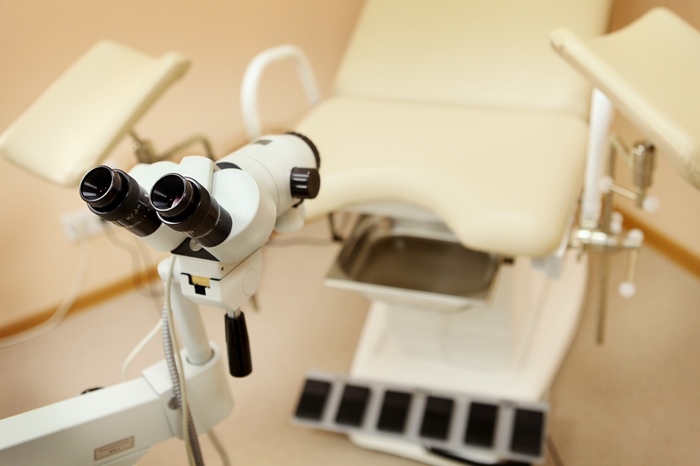
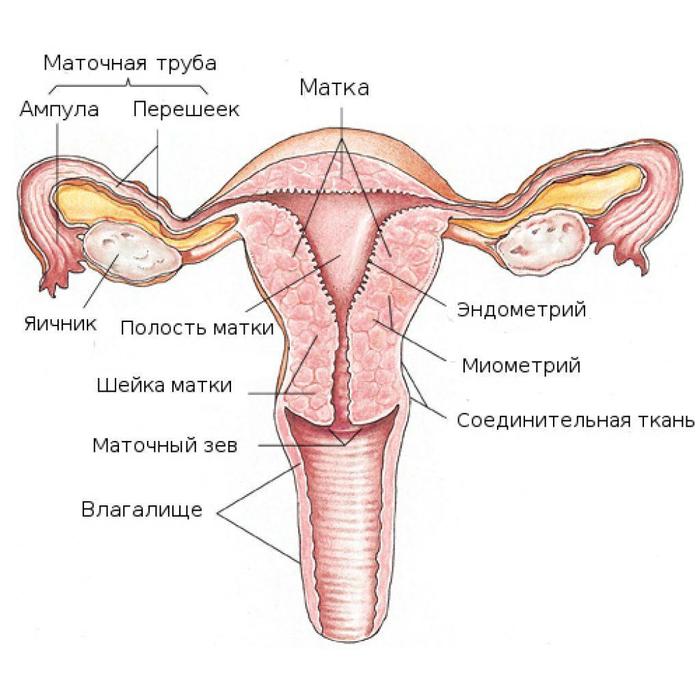
Кольпоскопия (от греческого κόλπος — «чрево, утроба, влагалище» и skopéo — «смотрю») – высокоинформативный метод диагностики, заключающийся в осмотре эпителия влагалищной части шейки матки, стенок влагалища и вульвы при помощи специального микроскопа (кольпоскопа), дающего увеличение от 8 до 40 раз, в условиях дополнительного освещения.
Для визуализации патологических состояний эпителия, невидимых при обычной (простой) кольпоскопии, врачи используют растворы уксусной кислоты и водный раствор Люголя, проводя расширенную диагностику. Также применяются цветные фильтры, позволяющие детально изучить сосудистый рисунок подлежащей стромы.
Метод известен еще с 1925 года, когда немецкий гинеколог Ганс Гинзельман изобрел первый кольпоскоп. Современные модели кольпоскопов позволяют осуществлять фотофиксацию полученных изображений или видеодокументацию, что позволяет врачу, к примеру, наблюдать за эффективностью лечения или осуществлять консультирование с коллегами в диагностически сложных случаях. Впрочем, данная опция не обязательна, так как доктор, выполнив исследование, заполняет протокол, в котором графически отражает увиденное.
Согласно приказу Минздрава 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология»», кольпоскопия входит в обязательный минимум обследований гинекологических больных.
Процедура имеет следующие показания к проведению
- аномальное цитологическое заключение;
- подозрительные визуальные изменения на шейке;
- выявление ВПЧ высокого онкогенного риска;
- при необходимости выбора места для биопсии;
- при определении объема оперативного вмешательства;
- для оценки эффективности проведенного лечения.
Биопсия шейки матки
Биопсия (от древнегреческого βίος — «жизнь» + ὄψις — «внешний вид») – забор небольшого участка шейки матки при помощи скальпеля (ножевая), биопсийных щипцов или радиоволновым методом с последующим гистологическим исследованием.
Цель – определить, насколько далеко зашел патологический процесс.
Гистолог определяет стадию поражения в зависимости от глубины поражения эпителия:
- диагноз CIN (дисплазия) I устанавливают, если поражено до 1/3 эпителиального пласта;
- CIN II – 2/3, CIN III - весь эпителий представлен атипичными клетками.
Все совсем нехорошо, когда поражен не только эпителиальный покров, но и подлежащие ткани.
Но не будем о грустном! Читают – только сознательные и ответственные, регулярно посещающие докторов, так что, я уверена, все у Вас будет хорошо!
Когда можно и когда нельзя проводить кольпоскопию
Желательно проводить кольпоскопию, когда есть результаты:
- общего мазка,
- цитологии,
- и, еще лучше, и ВПЧ – теста.
Это нужно, так как чувствительность метода высока, а вот специфичность – низкая, и за измененные участки можно принять совершенно безопасные физиологические процессы.
Не имеет смысла проводить кольпоскопию:
- если есть воспалительный процесс,
- во время менструации.
Об имеющемся воспалении вам сообщат либо при взятии мазка на флору, либо по его результатам. В таком случае лучше сначала выполнить объем лечения, назначенный доктором, и уже затем обратиться для проведения кольпоскопии.
Еще одна «неудобная» ситуация в плане интерпретации увиденного – атрофия эпителия шейки матки и влагалища, которая часто встречается у женщин в постменопаузе. Но и здесь существует терапия, после которой врач проведет кольпоскопию без особых трудностей.
Почему нужна кольпоскопия?
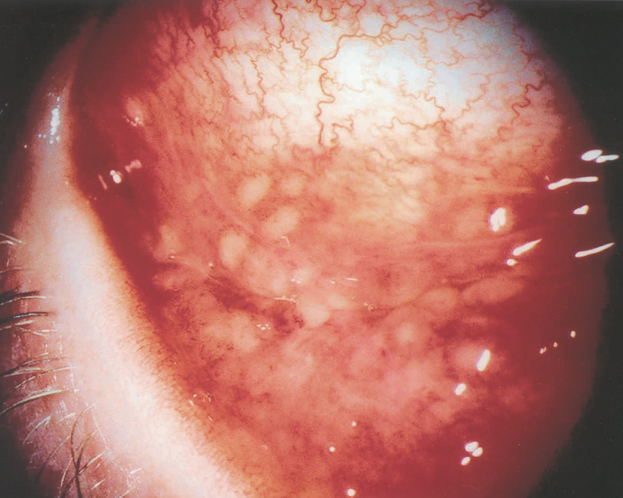
Необходимость проведения данного метода диагностики при отклонениях в цитологическом заключении обусловлена тем, что при обычном осмотре в зеркалах шейка может выглядеть вполне нормально, и только обработка специальными растворами позволяет найти измененный эпителий.
Цель кольпоскопии – выявить заболевание шейки матки на ранних этапах и вовремя предпринять необходимые лечебные мероприятия.
Почему нельзя выполнять биопсию без кольпоскопа? Все просто! Потому что без кольпоскопа можно взять образец не из очага поражения, а по соседству с ним, и при наличии заболевания получить отрицательный результат гистологического исследования, отпустить человека с миром на неопределенный промежуток времени и тем самым упустить драгоценное время.
Так что, кольпоскоп очень полезен, и, пожалуй, добросовестно работать без его применения невозможно.
Конечно, как и у любого другого метода диагностики, существуют ситуации, когда кольпоскопия бывает неинформативна, но процент их крайне невелик.
Надеюсь, мне удалось создать в ваших светлых головах общее представление о том, что такое кольпоскопия. Если тема Вам интересна, задавайте вопросы. Расскажу все, что знаю, и буду очень рада, если предоставленная информация окажется полезной и изменит чью-то судьбу в лучшую сторону. Здоровья Вам, милые представительницы прекрасного пола!
Источник: www.vsevrachizdes.ru/blog/zachem-nuzhna-kolposkopiya