Инфекции, передающиеся половым путем
Автор: Хоперская Ольга Викторовна, акушер-гинеколог, к. м. н.
Уважаемые девушки, женщины, хочу отметить, что 65-68% случаев обращения к гинекологу обусловлены воспалительными заболеваниями органов малого таза. Самой частой причиной воспалительных заболеваний органов малого таза являются инфекции, передающиеся половым путем (ИППП).
Причины распространения ИППП
- образ жизни современных людей (беспорядочные половые связи, частая смена партнеров, курение, злоупотребление алкоголем), создающий благоприятные условия для инфицирования;
- неблагоприятная экологическая обстановка, снижение качества продуктов питания, высокий уровень стрессовых влияний негативно сказываются на работе нашей иммунной системы, облегчая задачу патогенных микроорганизмов;
- общедоступность антибактериальных препаратов в аптечных пунктах и информации о рекомендуемых схемах терапии в интернете нередко приводит к тому, что пациенты занимаются самолечением.
О последней причине хочу сказать отдельно! Некорректные самоназначения переводят течение заболевания из острой стадии в хроническую, плохо выявляемую и поддающуюся лечению впоследствии.
В свете вышеизложенного прошу, доверьте назначения препаратов, любых, даже самых безобидных, профессионалам, имеющим базовые и специальные знания, небезразличным и регулярно повышающим свой уровень знаний.
Неверные схемы, длительное использование одного и того же препарата уже привели к тому, что многие лекарственные средства, зарекомендовавшие себя хорошо ранее, сегодня не справляются со своими функциями. Научное сообщество говорит о начале «эры антибиотикорезистентности» - невосприимчивости микроорганизмов к антибиотикам, что заставляет задуматься о поиске новых эффективных методов терапии инфекционных заболеваний.
В наше время уже не существует заболеваний, вызванных только одним микроорганизмом!
Поэтому практически всегда возникает необходимость комплексного подхода к назначению терапии, с целью одновременного воздействия на все патофизиологические процессы. Именно для того, чтобы получить о Вас полную информацию, и необходим врачебный осмотр, который, к сожалению, невозможно выполнить в рамках телемедицины.
Распространенная проблема при самолечении ИППП
При появлении патологических выделений из половых путей первым делом пациентка N, решив, что у нее обострение молочницы, самостоятельно использует свечи, которые:
- когда – то помогли при аналогичной ситуации;
- порекомендовали подруги;
- были прорекламированы в интернете.
Будет ли адекватным мазок, необходимый врачу для постановки диагноза, выполненный после использования препарата? Конечно, нет! И теперь, в случае если был использован антибиотик, для получения биоматериала и постановки диагноза необходим перерыв в использовании препарата в течение 14 дней!
А у пациентки N зуд, жжение (препарат не помог, иначе бы она просто не пришла)! Вот и выходит, что доктор вынужден лечить предполагаемое им, основываясь на жалобах пациентки, заболевание, что в XXI веке неприемлемо.
Уважаемые девушки, женщины, под патологическими выделениями из половых путей могут скрываться не только молочница (вульвовагинальный кандидоз), бактериальный вагиноз и аэробный вагинит, но также и ИППП, которые не лечатся свечами "от молочницы"!
В чем опасность ИППП?
Клинические проявления большинства ИППП неспецифичны (не имеют характерных для конкретного заболевания особенностей), и ни один врач не сможет поставить правильный диагноз без использования лабораторных методов исследования. Поэтому, правильнее всего при появлении жалоб, провести диагностические исследования, объем которых, исходя из Ваших жалоб и данных осмотра, определит врач.
Опасность ИППП заключается в формировании, прежде всего, неблагоприятных последствий для репродуктивного здоровья женщины.
Так, бесплодие развивается в 1 из 12 случаев однократно перенесенного инфицирования, в 1 из 5 – после второго случая и у каждой второй после третьего эпизода. Внематочная беременность всегда происходит по вине перенесенного воспаления женских половых органов. Я уже не говорю о тазовых болях, нарушениях менструального цикла и прочих последствиях, которые часто остаются и тогда, когда возбудитель уже отсутствует.
Список ИППП
К ИППП относят:
- сифилис,
- гонококковую инфекцию,
- урогенитальную хламидийную инфекцию,
- урогенитальный трихомониаз,
- аногенитальную герпетическую вирусную инфекцию,
- ВПЧ,
- ВИЧ-инфекцию (инфекцию, вызванную вирусом иммунодефицита человека),
- вирусные гепатиты.
Очень часто на вопрос о перенесенных ИППП, слышу ответ: «Я лежала в стационаре и меня проверяли на все инфекции, сказали, что все хорошо». Да, верно, все хорошо, иначе бы Вас проинформировали, но отрицательный результат говорит об отсутствии ВИЧ, сифилиса и вирусных гепатитов – именно данные анализы сдает человек при госпитализации в стационар, прохождении плановых медицинских осмотров, любом виде оперативных вмешательств. Но не более!
Большая часть девушек, которым еще только предстоит стать мамами, имея не одного полового партнера, ни разу не сдавали анализы на предмет обнаружения таких возбудителей, как Chlamydia trachomatis и Mycoplasma genitalium – доказанных виновников воспалительных заболеваний органов малого таза, бесплодия и внематочных беременностей.
Частота бесплодия при перенесенной и не леченной хламидийной инфекции составляет 50%, а при инфицировании Mycoplasma genitalium — более 30%.
Выражаю свое мнение: каждый новый половой партнер потенциально может являться источником инфицирования, поэтому стоит тщательно выбирать человека, с которым Вы собираетесь иметь, подчеркиваю, любой вид полового контакта. Идеально знать о состоянии его здоровья заблаговременно, равно как и своего. Но, если дело уже сделано, имеет смысл проверить, не подарили ли Вам ИППП, особенно если Вы планируете иметь детей. И, пожалуйста, не забывайте о том, что каждая инфекция имеет свой инкубационный период (до момента клинических проявлений и, как правило, до возможности ее обнаружения при помощи лабораторной диагностики), который будет зависеть не только от возбудителя, но и от особенностей иммунной системы организма человека.
С большой долей вероятности можно установить наличие или отсутствие хламидий, микоплазм, трихомонад, гонококка, бледной трепонемы (возбудителя сифилиса) и даже ВИЧ (вируса иммунодефицита человека) и возбудителей вирусных гепатитов спустя месяц после незащищенного контакта. А вот факт заражения вирусом папилломы человека может быть установлен наверняка спустя 3 - 6, а то и 9 - 12 месяцев после момента инфицирования.
Гинекологический мазок как метод выявления ИППП
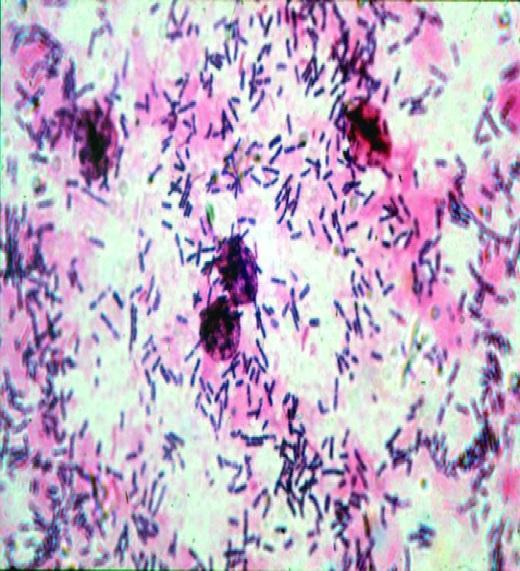
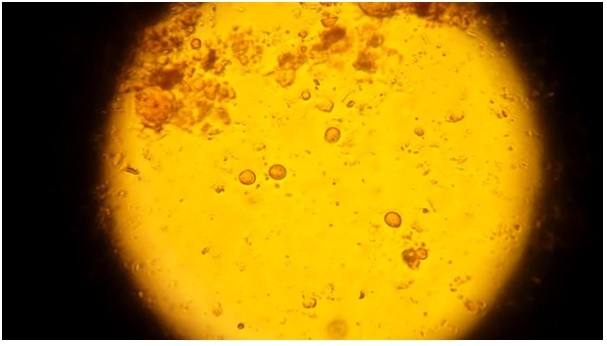
Ежегодно все мы, я надеюсь, сдаем «мазок на флору» - исследование под микроскопом отделяемого из уретры (мочеиспускательного канала), цервикального канала шейки матки и влагалища на предмет обнаружения патогенных микроорганизмов (Neisseria gonorrhoeae, Trichomonas vaginalis), условно – патогенных (стрептококки, стафилококки, энтерококки, грибы рода Candida) и оценки преобладающей флоры, которая в норме должна быть лактобациллярной. Также в ходе микроскопии определяют количество лейкоцитов, в идеале их количество не должно быть более 10 единиц в отделяемом уретры, 20 – влагалища и 10 – из канала шейки матки. Возможно определение ключевых клеток (клеток вагинального эпителия, окруженных условно-патогенными микроорганизмами), частых спутников бактериального вагиноза (рисунок 1).
Напомню, что анализ сдается во время отсутствия кровянистых выделений, желательно не иметь полового контакта за 1 – 2 дня, а также не вставлять свечи, сдавать анализ до вагинального ультразвукового исследования. Ну и, естественно – не спринцеваться! Призываю Вас вообще этим не заниматься!
Итак, при микроскопии гинекологического мазка могут быть выявлены гонорея и трихомониаз. К сожалению, это далеко не весь перечень ИППП.
А между тем…
Мировая статистика насчитывает 357 000 000 новых зарегистрированных случаев инфицирования ИППП в год, что соответствует 1000 000 случаев заражения в день!
Лидирующие позиции занимают трихомониаз (около 142 000 000 случаев инфицирования ежегодно) и хламидийная инфекция (около 131 000 000 случаев).
Вопреки расхожему мнению о малой распространенности гонореи и сифилиса, статистические данные говорят о 78 000 000 случаев инфицирования гонореей и 6 000 000 – сифилисом ежегодно.
Кому необходимо проходить обследование с целью выявления возбудителей ИППП?
- обоим половым партнерам на этапе планирования беременности,
- беременным,
- сексуально активным девушкам, которые хотят стать мамами в отсроченном периоде,
- женщинам, имевшим незащищенный контакт с сомнительным партнером,
- женщинам, часто меняющим половых партнеров,
- партнерам инфицированных ИППП лиц,
- пациенткам с воспалительными заболеваниями органов малого таза и их половым партнерам,
- пациенткам с наличием патологических выделений из половых путей,
- пациенткам с бесплодием и потерями беременности,
- пациенткам, которым предстоят оперативные вмешательства на органах малого таза.
Коротко коснусь в данной статье бактериальных инфекций, находящихся в ведомстве гинекологов. Гонорея и сифилис – сфера врачей - дерматовенерологов, а ВИЧ и вирусные гепатиты лечат коллеги – инфекционисты.
Хламидийная инфекция
В Российской Федерации в 2015 году было зарегистрировано 41,3 случаев хламидийной инфекции на 100 000 населения, что, в сравнении со средним показателем в Европе – 184 случая на 100 000 населения, говорит (по мнению ведущих экспертов РФ) не о реальной заболеваемости, а о том, что большая часть инфицированных людей не обращаются в медицинские учреждения за помощью, так как в большинстве случаев инфекция протекает бессимптомно.
При анализе уровня заболеваемости в зависимости от возраста, наибольшая приходится на категорию молодых людей: 44,7 на 100 000 – на возрастную категорию от 15 до 17 лет, и 49,7 – на репродуктивный период старше 18 лет. А между тем к частым осложнениям бессимптомно текущей хламидийной инфекции относят бесплодие! Опасность для инфицированных беременных пациенток состоит в высокой вероятности возникновения преждевременного разрыва плодных оболочек и развития преждевременных родов, рождения плода с низким весом, возможности передачи инфекции плоду (в 50% случаев при естественных родах).
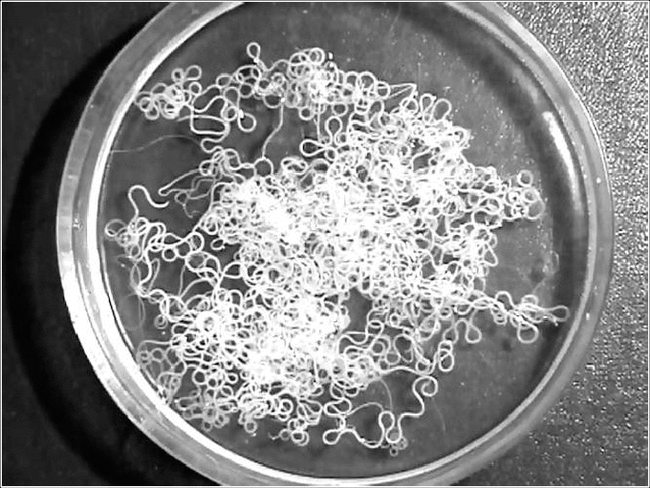
Возбудителем инфекции является Сhlamydia trachomatis (рисунок 2).
Вероятность передачи хламидийной инфекции при однократном незащищенном половом контакте с инфицированным человеком не превышает 10%, тогда как при регулярной половой жизни в течение двух месяцев – составляет уже 55%. Вот почему необходимо лечить обоих партнеров. Инкубационный период может длиться от 1 до 4 недель.
В 70 – 95% случаев инфекция протекает бессимптомно. Симптомы инфекции неспецифичны и могут проявляться общей слабостью, повышенной утомляемостью, патологическими выделениями из половых путей, болями внизу живота, нарушениями цикла, контактными кровянистыми выделениями (возникающими после полового контакта), резями при мочеиспускании, учащенным мочеиспусканием. Возможно развитие реактивного артрита. При осмотре в зеркалах врач-гинеколог часто видит признаки цервицита (воспаления в цервикальном канале) и отечности слизистой шейки матки.
Исследование крови не должно применяться для диагностики. Используют метод амплификации нуклеиновых кислот (NASBA, nucleic acid sequence based amplification), ПЦР (полимеразная цепная реакция) и ПЦР в реальном времени (ПЦР-РВ), материалом служат отделяемое (соскобы) из уретры и цервикального канала, а также первая порция свободно выпущенной мочи.
Заболевания, вызванные Mycoplasma genitalium (микоплазменная инфекция)
Частота выявления Mycoplasma genitalium (рисунок 3) в общей популяции составляет от 1 до 5%, тогда как у женщин с высоким риском инфицирования – до 42%. Инфицирование происходит при контакте слизистых оболочек половых органов, аногенитальной области и полости рта. В 40 - 70% случаев заболевание протекает бессимптомно, в остальных случаях – клиническая картина такая же, как и при хламидийной инфекции.
Осложнениями являются воспалительные заболевания органов малого таза и внематочная беременность. И хламидии и микоплазмы повреждают реснитчатый эпителий маточных труб, необходимый для продвижения оплодотворенной яйцеклетки в полость матки. В связи с тем, что маточной трубе попросту нечем обеспечить движение яйцеклетки, беременность развивается в трубе, формируется опасное для жизни состояние.
При возникновении беременности инфицирование Mycoplasma genitalium увеличивает риск невынашивания, преждевременных родов. Диагностика такая же, как и при хламидийной инфекции.
В данной статье намеренно не привожу рекомендуемых на сегодняшний день схем терапии, так как считаю необходимым очное посещение врача. Оценку эффективности проведенного лечения (подтверждение факта отсутствия микроорганизма) обеих инфекций не стоит проводить ранее, чем через 2 недели при использовании NASBA, или месяца после окончания курса терапии - ПЦР, ПЦР-РВ, при отрицательном результате повторный скрининг не обязателен!
Заболевания, вызванные Mycoplasma hominis и Ureaplasma species
Что до таких, часто обнаруживаемых микроорганизмов, как Mycoplasma hominis и Ureaplasma species (рисунок 4), их относят к условно-патогенным, то есть их присутствие в небольшом количестве у здорового человека допустимо. При отсутствии клинических проявлений лечению подлежат пациенты, страдающие бесплодием, женщины с потерями беременности в анамнезе, а также доноры спермы. А вот признаки цистита, уретрита и цервицита, а также восходящего инфицирования – показание к терапии. При этом эффективно проведенным лечением считается отсутствие клинических и лабораторных признаков воспалительного процесса, а не отсутствие микроорганизмов.
Методы выявления такие же, как и при хламидийной и микоплазменной инфекции, материалом для исследований также могут служить вагинальные выделения.
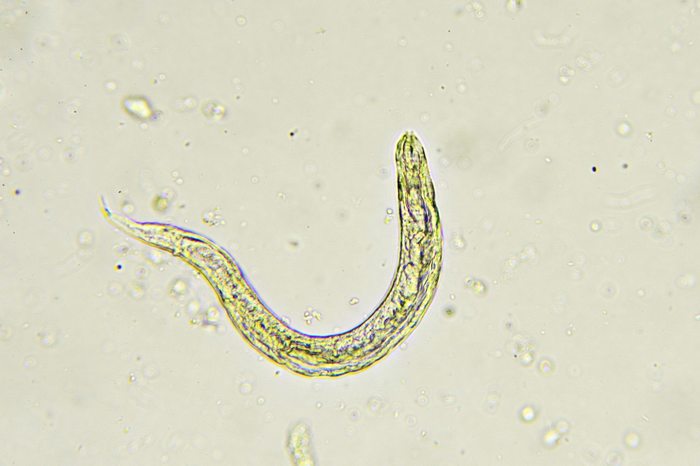
Трихомониаз (трихомоноз)
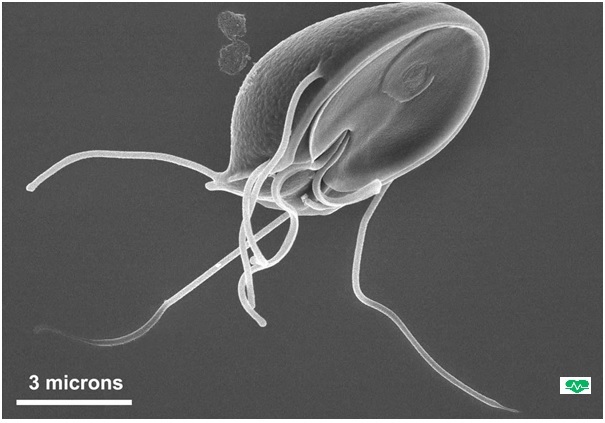
Тrichomonas vaginalis – одноклеточный жгутиковый микроорганизм, является возбудителем трихомониаза (трихомоноза) (рисунок 5).
Согласно официальным статистическим данным за год распространенность трихомониаза в Российской Федерации составляет 112,2 на 100 000, а в мире ежегодно регистрируется 170 000 000 новых случаев заболевания. Доказано, что само по себе инфицирование Тrichomonas vaginalis увеличивает вероятность заразиться другими ИППП, которые встречаются у 92% пациенток с трихомониазом.
Инкубационный период трихомониаза варьирует от 2 дней до 2 месяцев (в среднем от 4 дней до 3 недель). Как и подавляющее большинство ИППП, в 40 – 50% случаев инфекция протекает бессимптомно. Для трихомониаза характерны серо-желтые пенистые выделения из половых путей с неприятным запахом, повышение pH влагалища, при осмотре в зеркалах шейка матки воспалена, имеет пятнистый вид за счет кровоизлияний, ввиду чего получила название «клубничной шейки матки». К неспецифическим проявлениям инфекции относятся зуд, жжение в области наружных половых органов, усиливающиеся при мочеиспускании, болезненность во время половых контактов, боли внизу живота. Трихомониаз может приводить к развитию эндометрита и сальпингоофорита (воспаление эндометрия, маточных труб и яичников). Частота бесплодия после осложненного течения инфекции составляет 45-50%.
Диагностируют наличие Тrichomonas vaginalis чаще всего в отделяемом влагалища (ввиду простоты забора биоматериала и особенностей выявления микроорганизма), а также цервикального канала, уретры и первой порции свободно выпущенной мочи. Диагностировать трихомониаз можно при микроскопии гинекологического мазка, но нужно понимать, что чувствительность данного метода составляет порядка 40 – 60% (в высушенном мазке жгутики трихомонад отпадают и возбудителя становится сложно отличить от эпителиальной клетки), поэтому сегодня ведущими методами диагностики являются молекулярно-биологические (ПЦР или NASBA (метод амплификации РНК)). Выявление Тrichomonas vaginalis в нативном (только что взятом) мазке - точный и быстрый, а самое главное – доступный в любом медицинском учреждении методом.
Критерием излеченности является отсутствие микроорганизма в нативном мазке, выполненном спустя две недели после завершения лечения (использование ПЦР для подтверждения факта отсутствия микроорганизма допустимо только по истечении месяца).
Дорогие девушки, женщины, относитесь бдительно к своему репродуктивному потенциалу. Способность выносить и родить ребенка – чудо, великий дар, огромное счастье! Не относитесь к нему, как к данности! Храните и берегите!
Прочитать статью на сайте и задать вопрос автору можно по ссылке