Коклюш, откуда берется, как выявляется, как лечится?
Коклюш/паракоклюш - Вид бактерий. Передается воздушно-капельным путем. Особенно заразен в детском возрасте, но могут болеть и взрослые, люди пенсионного возраста.
Источником инфекции является больной человек, а также бессимптомный бактерионоситель (чаще всего это вакцинированный человек)
Заболевание делится на несколько этапов:
1. Катаральная. Небольшой подъем Т до 37,5, першение в горле, подкашливание. Ничем не отличается от обычного течения ОРВИ.
2. Пароксизмальная. На 10-14 день болезни начинается приступообразный кашель по несколько минут, кашель такой силы, что затруднен вдох. Вдох очень специфичен, очень быстрый и глубокий, сопровождаемый характерным гулом (еще называют хлопкОм) Количество приступов может варьироваться от 10 до 30 в сутки. На видео отличный пример
3. Разрешающая (выздоровление) Примерно через 4 недели после заболевания количество приступов уменьшается. В этот период человек уже не выделяет инфекцию, но длительное время в организме остается токсин, который продолжает раздражать дыхательный центр. Приступы кашля могут случаться в любой момент от психических/физических раздражений. Данный период может длится от 3 до 6 месяцев.
Проблемные в диагностике для меня становится именно неполностью привитые или давно привитые дети (больше 5 лет назад от последней АКДС). У них стертое течение и таких детей чаще приводят примерно через 2-3 недели с начала симптомов. В основном до этого периода они зодили в школу или садики и заражали своих сверстников. Поэтому, мы сейчас и видим небывалый взлет заболеваемости, когда до этого я ставил данный диагноз раз в год.
Диагностика простая, слава богу, очень чувствительная.
1. Бакпосев до 2х недель с момента болезни. Для меня это долго, анализ может готовится до 5 - 7 дней. Проводится двукратно в момент болезни и после лечения и только потом выписывается
2. ПЦР из зева. можно брать до 3х недель. Выполняется однократно в момент болезни и в момент выписки. Готовится за 2-3 суток
3. Антитела IgM - появляются через месяц после заболевания, тут можно констатировать о недавно перенесенном коклюше и дать рекомендации пациенту
Только по однократному IgG нельзя ставить коклюш. анализ нужно сдавать двукратно: в начале симптомов и через месяц, если отмечается прирост в 4 раза, тогда можно говорить о коклюше
Лечить данную инфекцию нужно как можно скорее, чем дольше потратится время на диагностику, тем дольше у пациента будет разрешающая стадия болезни.
Первая линия антибиотика: Макролиды (азитромицин/кларитромицин)
Вторая линия антибиотика, при непереносимости макролидов: Защищенный амоксициллин
Подытожу тем: "Дорогие мои, прививайте своих детей вовремя и прививайтесь сами, защитите себя и своих близких"
Что делать, когда у ребенка первые признаки ОРВИ?
В нашем менталитете так заведено, что если малыш начинает болеть первыми симптомами: насморк и покашливание, то необходимо нагружать организм всеми ЛС какие есть дома по поводу и без. Одним из таких ЛС – это препараты для кашля (лазолван, аскорил, гербион и тд.)
Необходимы ли они так сразу? Уберем частные случаи, возьмем общие признаки ОРВИ, заболевание начинается с поражения носоглотки и горла. От их раздражения начинается покашливание днем и ночью сухим или влажным кашлем. Но наша душа неспокойна и есть желание помочь, нельзя же сидеть без дела и к лечению добавляется те самые препараты, особенно в ночное время. Кашель проходит? – нет, он становится еще сильнее в ту же ночь. Все эти ЛС действуют больше на нижние дыхательные пути, а воспаление там еще может и не быть, а выработка мокроты началась и организму от нее надо избавляться, тем самым мы усугубляем состояние и кашель может стать постоянным, до позывов к рвоте.
Еще наши врачи грешат тем, что после 5-7 дней препарата, если не стало лучше, могут назначить второй подобный препарат еще на 7 дней и вызывая «болото» в легких и повышая риск развития пневмонии. В таких ситуациях нельзя переходить на второй препарат. Необходимо разбираться с причиной кашля и прибегать к физическим методам откашливания: массаж, физкультура, физиолечение, дыхательная гимнастика.
Изучая клинические рекомендации западных европейских стран, к отхаркивающим подходят аккуратно и тот же амброксол не назначают детям до 2-х лет. И назначается только при затяжных или хронических процессах.
Даже в российских рекомендациях есть абзац, что при рутинном орви НЕ рекомендовано назначение муколитиков. Скрин ниже. https://cr.minzdrav.gov.ru/schema/25_2
Давайте резюмируем. При обычной простуде(если у вашего ребенка нет других хронических заболеваний) мы не начинаем пить отхаркивающее в первые дни без назначений доктора. При их назначении ни в коем случае не пить после 18:00.
Будьте здоровы и берегите себя!
Про пассивное курение от врача педиатра-пульмонолога
Реальные случаи из реальной практики.
Частая жалоба: затяжной сухой/малопродуктивный кашель. У кого то и раньше встречались данные жалобы, у кого то впервые. Подробный опрос про аллергию с детства, прививки, питание, образ жизни, предыдущие анализы, пробное лечение - не дает никакого результата.
Но я обязательно задам этот вопрос: "Дома кто-то курит?" и иногда я вижу удивленное лицо мамы/папы: "я/мы дома нет, курим на улице или на балконе"
Тут я включаю свою пластинку. Что пассивное курение - это не курить при ком то, а пассивное курение может считаться то, что с вами после сигареты кто-то рядом находится и дышит тем же самым воздухом. Потом этот запах остается на поверхностях в жилом помещении. Частенько у курящих родителей при близком осмотре ребенка я замечаю как от одежды пахнет СИГАРЕТАМИ!
В этот момент я напрямую говорю родителям, что поиски таких затяжных кашлей безрезультатны, если ребенок дышит табачным дымом. Некоторые, я вижу по лицу, недовольны таким результатом, им нужен анализ или волшебное лекарство, а бросать курить в планы не входит.
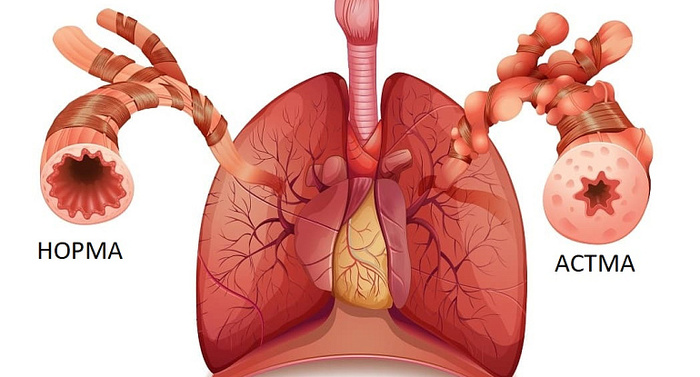
Все прекрасно понимают, что табак негативно влияет на здоровье. Про взрослых молчу, это их выбор, но рядом страдают их же дети. Табак вызывает раздражение слизистых носа, горла, аденоидов, трахеи, бронхов и является причиной подкашливаний, постоянной заложенности носа, длительного выздоровления или провоцирование развития бронхиальной астмы. К этому будут добавляться расходы не только на сигареты, но и на анализы, лекарства, врачей. А болеть с каждым годом все дороже и дороже.
Тем, кто читает данный пост, я прошу задуматься, если у вас есть малыш, нагружая его запахом табака, вы погружаетесь в финансовую яму и яму с хроническими заболеваниями
Антигистаминные при ОРВИ
Часто ли вы встречаете в своей практике назначения антигистаминных при ОРВИ?
Я довольно часто. Каюсь, по молодости и сам назначал. Как же аргументируют это врачи? - Для снятия отека на слизистой носа, горла, температура, чтобы высоко не повышалась и тд. На практике быстро стал замечать, пьет или не пьет, ребенок болеет одинаково, если у него нет сопутствующей аллергопатологии.
Родители, чьи дети старше семи лет, могут вспомнить как на каждое ОРВИ назначали препараты с фенспиридом, тоже один из антигистаминных препаратов, "Эреспал" , "Сиресп", "Эриспирус". Некоторые пили его литрами. Но стоило выявить пару доказанных случаев нарушения ритма сердца, как его запретили по всему миру. Внезапно оказалось, что крайне маловероятный риск преобладает над потенциальной пользой
Но препараты на основе цетиризина и др. никуда не делись, и их продолжают назначать при простудах. Но стоит немного углубиться и понять, что и эти препараты на ОРВИ никак не действуют https://pubmed.ncbi.nlm.nih.gov/26615034/
Попадаются и статьи: при одновременном назначении азитромицина и цетиризина может наблюдаться удлинение интервала QT у здоровых людей. Хотя официальные инструкции пишут об отсутствии взаимодействия данных препараторов. Стоит все равно взять на заметку данные и стараться не совмещать данные группы лекарств.
Я не против антигистаминных препаратов, когда они реально нужны: крапивница, аллергический ринит и конъюнктивит. И даже во время орви, если у пациента имеются вышесказанные симптомы. Но при отсутствии аллергии – воздержитесь от назначения антигистаминных препаратов
Исповедь педиатра-пульмонолога
И снова о пульмонологии. Июль и август, когда в клиниках сказал, что записывайте ко мне пульмонологических больных - я вышел из своей зоны комфорта. Каждый раз было не по себе, видя напротив фамилии пункт "пульмонолог".
Но пациент за пациентом, перечитывая литературу после приема и, даже, во время приема пациентов - рука набивалась, страх пропадал, слова становились более уверенные. На сегодня у меня возникает больше вопрос, не как поставить диагноз пациенту, а как убедить пациента в диагнозе.
Проводил спирографию молодому человеку, лет 24-25. Курит. На вопрос что случилось, зачем это исследование, отвечает: "на профосмотре во время исследования дыхания сказали, что показатели скорости выдоха ниже нормы" при этом самочувствие не страдает, кашля нет. Я провел ему исследование, были легкие нарушения проходимости путей. Я ему объяснил, что это первые признаки заболевания "ХОБЛ" и лучше начинать бросать прям сейчас, дальше будет только хуже. В ответ услышал парирование: "знакомый курил 30 лет, бросил, а ему легче не стало". Справедливая логика? У знакомого видать сформировался уже махровый ХОБЛ, а это заболевание прогрессирующее и откатиться назад уже нельзя, бросая курить мы только останавливаем болезнь и не даем ей развиваться дальше. На этом прием закончился и я так не понял, смог я его убедить или нет
С детьми еще сложнее, когда заходит разговор о бронхиальной астме. Типичный случай: ребенок болеет обструктивным бронхитом 4-5ый раз за год, и в прошлом году тоже были приступы, но меньше. Каждая обструкция длиться по 2-3 недели и каждый раз только с антибиотиками. Во время болезни слышен свист от ребенка, находясь в одной комнате. Каждый раз горе врачи назначают гербион/геделикс и "до свидания, хрипов не слышно, кашель может длиться до месяца". Знакомо? Дай бог, что бы на анализах показалась какая то аллергия, а если не покажется то тут мы и приплыли. С отрицательными анализами многие идут в отказ, не верят что это бронхиальная астма, не соглашаются на базовую терапию для профилактики приступов. На мои доводы, что не всегда получается найти аллерген, да и найденный может быть не причиной приступов. Чаще в детском возрасте астма ВИРУСИНДУЦИРОВАННАЯ, то есть обструкция происходит во время заражения обычного ОРВИ и дальше наша тактики строится, чтобы ребенок получал правильную базовую терапию, был вакцинирован от всего и развивал личные навыки гигиены.
Но на деле некоторые не принимают диагноз, не принимают назначенные препараты, пропадают с приемов. Ходят к другим врачам и ищут снова причину своих бронхитов во множествах мазков из носа, риноцитограммы и т.д. Но чем дольше человека беспокоят приступы бронхиальной астмы, тем меньше вероятность развития стойкой ремиссии в будущем, когда можно спокойно наслаждаться жизнью, спортом и не думать о своей болезни.