На МРТ написали "грыжа межпозвонкового диска". Сразу под нож? Отвечает нейрохирург
Удаление грыжи межпозвонкового диска, наверное, самая частая операция в нейрохирургии, но нужна ли эта операция всем, у кого грыжа есть? Чтобы ответить вам на этот вопрос приведу случай из своей практики.
Пациент А, 43 года. Жалуется на боли в поясничной и крестцовой области в течение 3 лет, периодические обострения, во время которых по совету своего терапевта принимает обезболивающие и витамины группы В курсом (7-10 дней). В последнее обострение появились тянущие боли по задней поверхности ноги и слабость в стопе. Пациент самостоятельно проходит МРТ поясничного отдела позвоночника, где ему в заключении черным по белому пишут: «Грыжа межпозвонкового диска L5-S1» и в рекомендациях добавляют «консультация невролога, нейрохирурга». Невролог, видя заключение МРТ, отправляет пациента на консультацию к нейрохирургу, тот, посмотрев снимки, оценив наличие неврологической симптоматики, говорит пациенту, что ему нужна операция. Собрав все необходимые анализы, пациент поступает в больницу, его оперируют, после операции отмечает улучшение в виде исчезновения болей. Будучи очень довольным лечением радостно отправляется домой.
Через неделю после выписки боли вернулись. Обратившись к своему хирургу, он получает ответ: "Мы убрали Вам грыжу, боли лечите вместе со своим неврологом".
Пациент идёт уже в другую клинику, где ему говорят, что грыжу убрали, но развился рубцовый перидурит, спайки зажали корешок и необходимо снова оперировать. Ещё одна операция, ситуация повторяется.
Невролог выписывает все более сильные обезболивающие, у пациента формируется хронический болевой синдром.
Так что же пошло не так во всей этой истории?
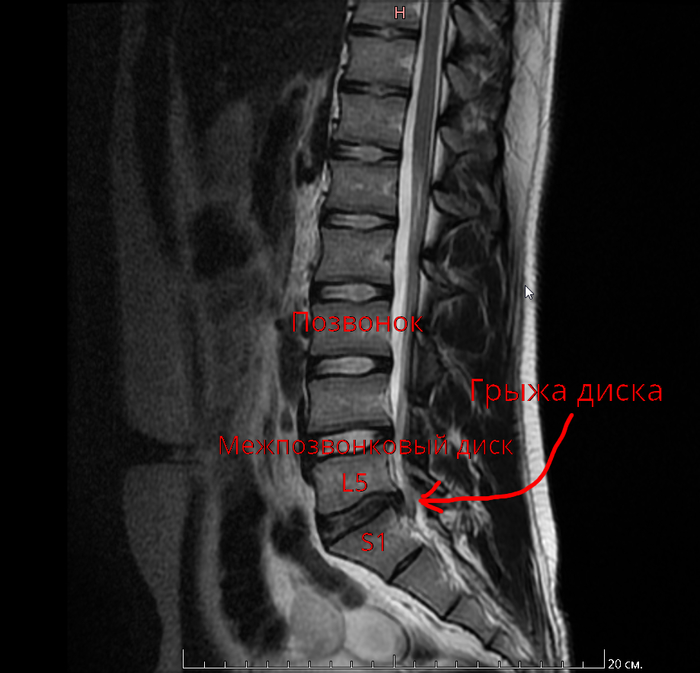
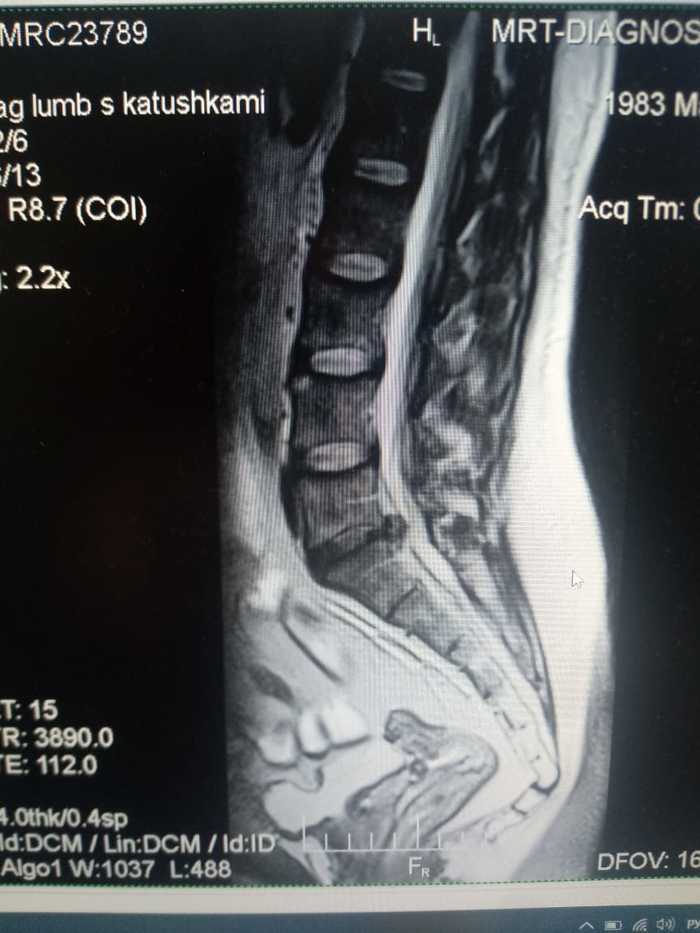
1. Оценим картинку на МРТ
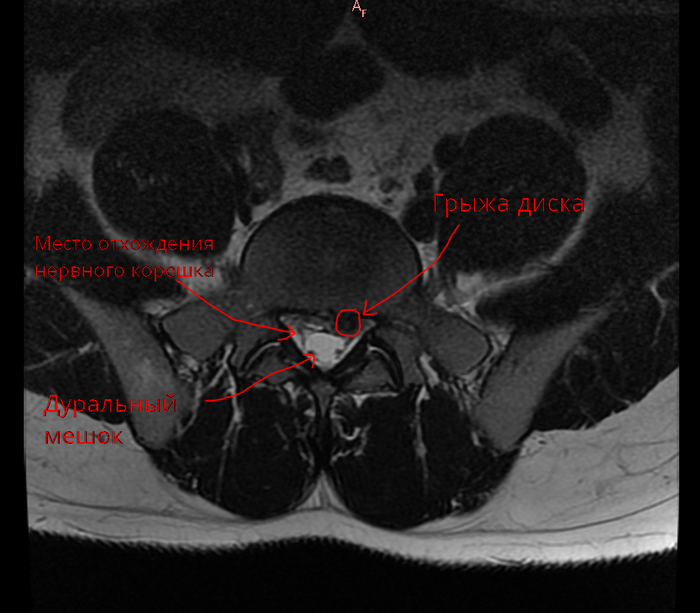
На МРТ мы чётко видимо парамедианную грыжу межпозвонкового диска между 5 поясничный и первым крестцовым позвонком (L5-S1).
Скажу вам сразу, снимки это последнее, на что должен опираться нейрохирург, потому что даже небольшая грыжа может вызывать ужаснейшую симптоматику в виде слабости в ногах, нарушения мочеиспускания и потери чувствительности, но бывает и наоборот, огромная грыжа диска, а симптоматики нет никакой. Снимки являются ничем иным, как ориентировкой, они помогают установить локализацию патологического процесса, оценить возможные объёмы оперативного лечения, или же наоборот исключить патологию и искать где-то в другом месте причину.
2. Что должен был сделать невролог?
Во-первых, само наличие грыжи межпозвонкового диска в сочетании с неврологической симптоматикой у человека не является показаниям к консультации нейрохирурга.
Второе исходит из первого, сначала пациента необходимо максимально, как это возможно, полечить консервативно. Есть специальные группы препаратов, которые применяются, условно говоря, для лечения грыжи межпозвонкового диска.
В-третьих, невролог, будучи поликлиническим врачом должен обследовать пациента на другие возможные причины его симптоматики (их выделяют как минимум 5). Лишь только тогда, когда пациент обследован и пролечен, но его симптоматика не проходит, есть смысл в консультации нейрохирурга
3. В чем ошибка нейрохирурга?
Здесь я бы хотел пожурить своих коллег. Показаний к операции на спине, скажем откровенно не было, и сказать вам, что сподвигло нейрохирурга их выставить, я не могу
4. Где собака зарыта?
Есть 2 момента, которые могли предупредить развитие этой ужасной истории:
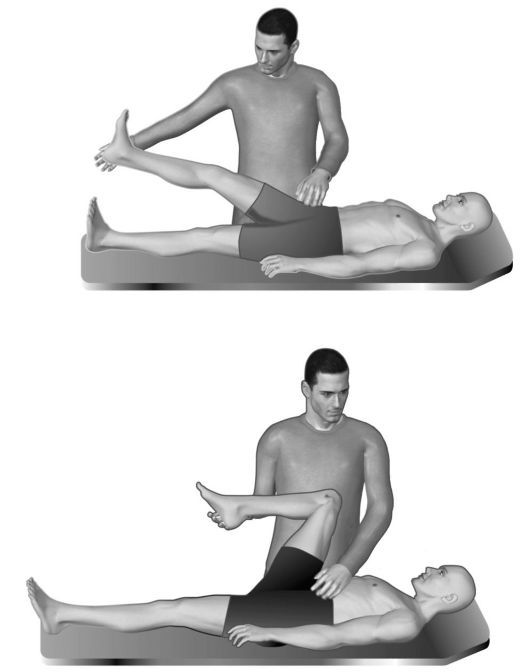
1. У пациента отсутствовал положительный симптом Ласега (лягте на спину, ноги вытините вперёд, поочерёдно поднимайте прямым ноги вверх, если подъем ноги сопровождается болью на отметке 40 градусов или ниже, а при ее сгибании в коленном суставе боль уходит - симптом положительный). Данный симптом один из важнейших, говорящих, что есть конфликт на уровне нервного корешка. К слову, при хорошем консервативном лечении грыжи этот симптом может быть отрицательный
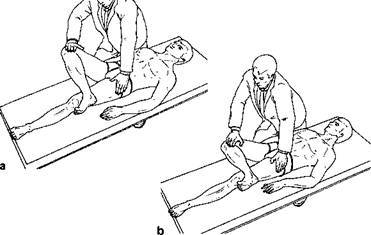
2. У пациента был положительный тест Патрика (лягте на спину, приведите правую пятку к левому колену и опускайте согнутую правую ногу вправо, если появилась боль или движение ограничено - симптом положительный). Данный симптом говорит о том, что имеется проблема на уровне тазобедренного сустава или крестцово-подвздошного сочленения.
Наличие этого симптома позволило предположить, что проблема кроется не в позвоночнике. Сделали компьютерную томографию тазобедренного сустава, где был выявлен артроз 2 степени, и электренейромиографию, которая показала, что нарушено проведение нервного импульса по седалищному нерву.
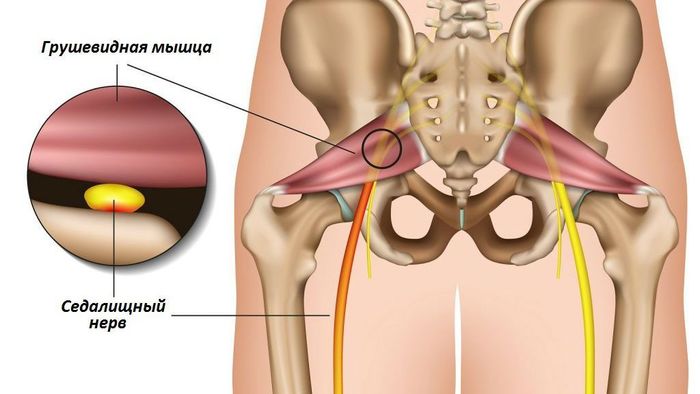
Теперь немного анатомии таза: грушевидная мышца, проходя через большое седалищное отверстие делит его на над- и подгрушевидное отверстие, последнее содержит седалищный нерв.
Постоянное раздражение с тазобедренного сустава передавалось на грушевидную, вызывая ее спазм. Спазм мышцы в свою очередь привёл к сдавлению нерва и нарушению притока крови к нему, нерв постепенно начал умирать, отсюда вся симптоматика.
Была выполнена операция по освобождению седалищного нерва от сдавления — невролиз. На следующий день пациент отмечал практически полное исчезновение болевого синдрома, через 2 месяца вернулась сила в стопе.
К чему же вся эта эпопея в рамках одного пациента? Каждый человек уникален и подход к каждому должен быть индивидуальный. Если у вас болит спина, а на МРТ вам написали грыжа, это ещё ни о чем не говорит. Сделай МРТ всему населению планеты старше 25 лет, процентам 80 напишут, что у них есть грыжа межпозвонкового диска, половину из них захочется прооперировать, опираясь только на картинку, но лишь процентам 5 действительно эта операция будет необходима.
Помните, причин для болей в спине много, грыжа диска это лишь одна из них, убирая одну, мы не исключаем другие, поэтому подход в лечении должен быть комплексным.
Спасибо всем, кто дочитал до конца.
Всем здоровья!
Всем привет, в первую очередь хотел бы поблагодарить всех за обратную, это мой первый пост, поэтому прочитал все комментарии к нему.
Также есть несколько моментов, которые хотел бы озвучить:
1. Хирургам лишь бы резать.
В клинике, где я работаю, есть чёткая установка, которой меня научили старшие коллеги, и которой я придерживаюсь: операция - это последний шаг отчаяния, оперировать надо лишь тех, кто приполз и умоляет об операции. Следует понимать, что есть всего 3 показания к оперативному лечению:
- прогрессирование неврологической симптоматики (слабость мышц, нарушение чувствительности, нарушие функции тазовых органов) в течение 2 месяцев на фоне проводимого консервативного лечения
- корешковый болевой синдром, не купируемый медикаментами в течение 3 месяцев
- кауда-синдром (выпадение грыжевого фрагмента в позвоночный канал с формированием абсолютного стеноза и развитием резкой неврологической симптоматики - перестали работать ноги, отсутствует чувствительность, невозможность помочится) - это уже показание к экстренной хирургии, т. к. уже после 6 часов с момента развития данного синдрома закрывается "терапевтическое окно" и даже после операции человек может остаться с этими симптомами навсегда
2. Консервативная терапия
Выскажу мнение, за которое меня мои коллеги неврологи сожрут с потрахами: вылечить грыжу невозможно, НО
- подсвязочные фрагменты без чёткой связи с диском имеют тенденцию к рассасыванию (даже без лечения)
Возникает нормальный вопрос, что же мы тогда лечим консервативно?
Начнём с того, что грыжа возникает далеко не тогда, когда мы о ней узнаем (исключение травматические грыжи), она появляется сильно раньше, и пока сил организма хватает, чтобы компенсировать возникшее сужение позвоночного канала, человек о своей грыже узнает лишь случайно. В тот момент, когда возможности организма заканчиваются наступает декомпенсация - сначала появляется боль, потом нарушение чувствительности, далее слабость, далее нарушение функции тазовых органов (последовательность может быть иной, может появиться все и сразу, но в большинстве случаев именно такая). Важно понимать, что в развитии декомпенсации играет роль не только сама грыжа, но и то, как организм компенсировал её, то есть мышечный спазм, отёк нервных структур, увеличение и деформация медпозвонковых суставов, разрастание жёлтой связки - это все компоненты порочного круга болезни. Поэтому цель лечения здесь такая же, как и при лечении любой другой болезни - разорвать этот порочный круг.
Болевой синдром - основоположник порочного круга, поэтому на него особое внимание: НПВС, антиконвульсанты, сильнодействующие препараты (при хронизации добавляются антидепрессанты, анксиолитики, работа с психиатором).
Мышечный спазм снимают миорелаксанты, отёк нервных структур - капельницы с гормонами и вазоактивными препаратами. Синдром межпозвонковых суставов, который очень часто берет на себя ведущую роль - очень хорошо помогают новокаиновые блокады (знаю пациентов, которые стабильно раз в полгода, когда у них наступает очередной момент декомпенсации, приходят за уколом и дальше живут нормальной жизнью).
Как только медикаментозно достигнута компенсация она может продлиться и месяц, и год, и 3 года, а может и до конца оставшейся жизни.
Важным моментом в консервативной терапии является покой, как бы это банально не звучало, в идеале постельный режим, но прекрасно понимаю, что не все могут себе позволить неделю-две просто полежать и отдохнуть, поэтому просто ограничение физической нагрузки.
При необходимость длительного сидения или работы - корсет.
По поводу ЛФК, гимнастики, растягиваний - в острый период болевого синдрома однозначно нет, может усугубить ситуацию. Далее только приветствую, свой мышечный корсет необходим, очень часто хорошие длинные мышцы спины компенсируют многие дегенеративные измения в позвоночнике.
Это относится и к любимыми многими неврологами витаминам группы В. В острый период могут усугубить болевой синдром в виду того, что улучшают нервную проводимость.
3. Манульаная терапия, подводное и гравитационное вытяжение
С большой осторожностью и только у профессионалов, в моей практике было 3 случая, когда во время этих процедур грыжевой фрагмент смещался не туда, куда хотелось бы, у пациента развивался вышеописанный кауда-синдром, к счастью во всех случаях попали в рамки, когда операция может ещё помочь, пациенты отделались лёгким испугом
4. Главная мысль поста была в необходимости индивидуального подхода в лечении, но многие все равно спрашивают "можно ли пить то, нужно ли пить это?"
Прошу меня понять, я могу написать как должно выглядеть лечение со всеми дозировками, режимом приёма лекарств и прочим, но подойдёт ли оно конкретно вам?
У Вас может быть аллергия и Вы умрёте от анафилактического шока. У Вас может быть язва и приём НПВС даст кровотечение, от которого вы умрете. Приём антиконвульсантах при определённых состояниях может дать нейромедиаторный шторм и вы впадете в кому или умрете. Брать на себя такую ответственность не видя и не зная пациента мне совесть не позволит.
5. Посоветуйте хорошего врача
Посоветовать не могу никого, врач - это прежде всего человек. Назову я Вам условного нейрохирурга Иванова, вы пойдёте у нему на приём, прямо перед вашим визитом ему позвонит жена и скажет, что она ему изменила, поверьте, ему будет точно не до Вас и ваших проблем.