Приложение для мониторинга диабета у домашних питомцев теперь можно установить на телефон
Привет снова, Пикабу!
Помните моё приложение для Манишки с диабетом? Вот в этой серии постов я писал о нем подробнее.
Так вот, теперь его можно установить на телефон как обычное приложение. Не через App Store или Google Play - прямо из браузера.
Что изменилось
Раньше это был просто сайт. Открыл в браузере, ввёл данные, посмотрел график. Закрыл браузер - надо снова искать ссылку, вводить адрес.
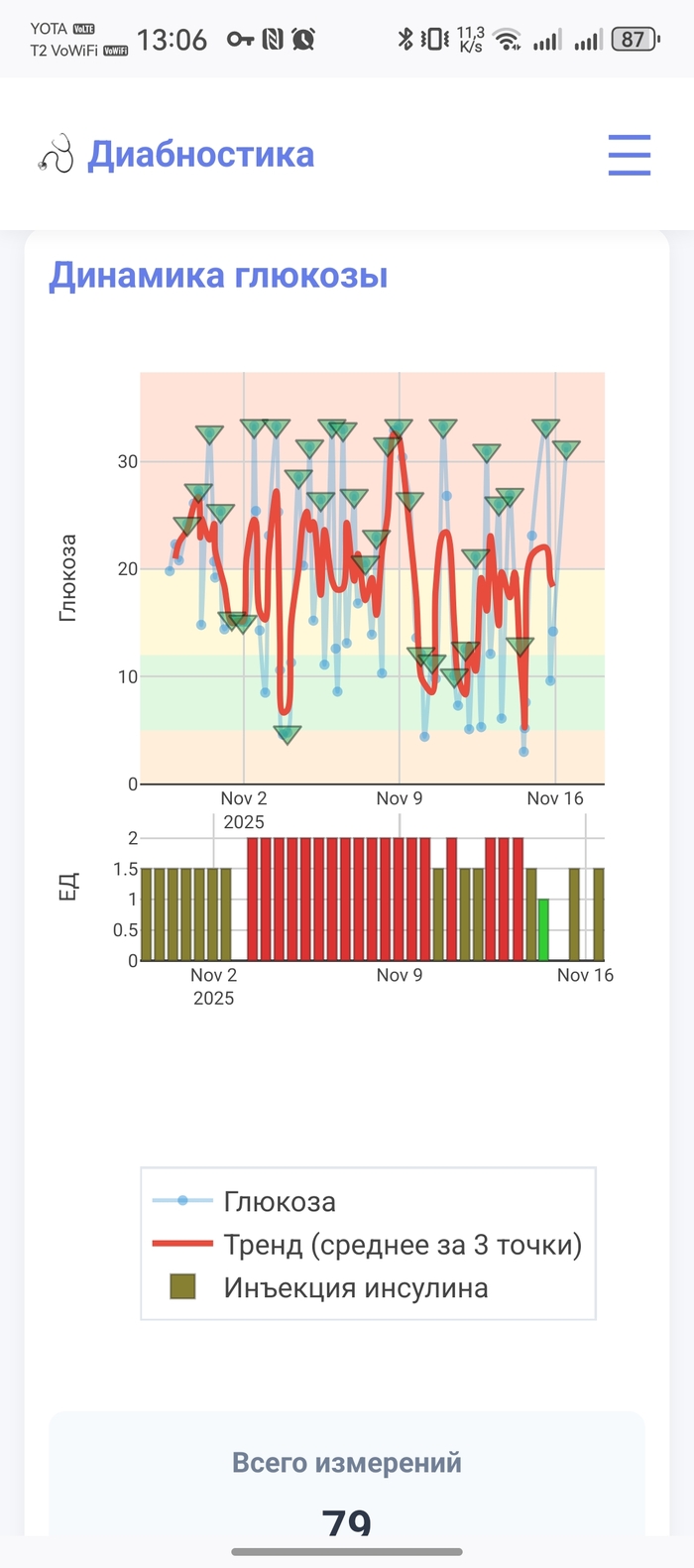
Теперь это Progressive Web App. Если по-простому - приложение которое работает через браузер, но ведёт себя как обычное приложение на телефоне. Можно установить на домашний экран рядом с другими приложениками. Кликаешь - открывается сразу, без браузерных кнопок, как будто настоящее приложение.
Самое главное - работает без интернета
Такая была просьба в комментариях на Хабре. У кого-то на даче плохая связь, у кого-то в деревне интернет через раз, в ветклинике WiFi не ловит.
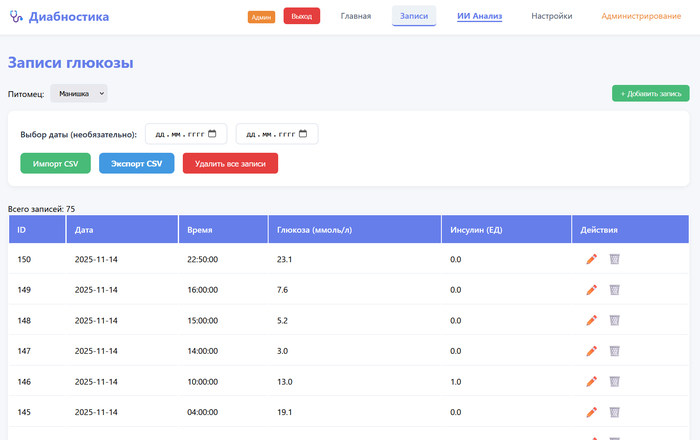
Теперь можно спокойно добавлять измерения глюкозы даже когда интернета нет вообще. Всё сохраняется прямо в телефоне. Как только появится связь - автоматически синхронизируется с сервером. Ничего не потеряется.
Я специально тестировал жёсткий сценарий. Отключил WiFi на телефоне. Добавил пять измерений. Отредактировал одно старое. Удалил другое. Включил интернет обратно. Подождал пару секунд - всё синхронизировалось само, все измерения на месте.
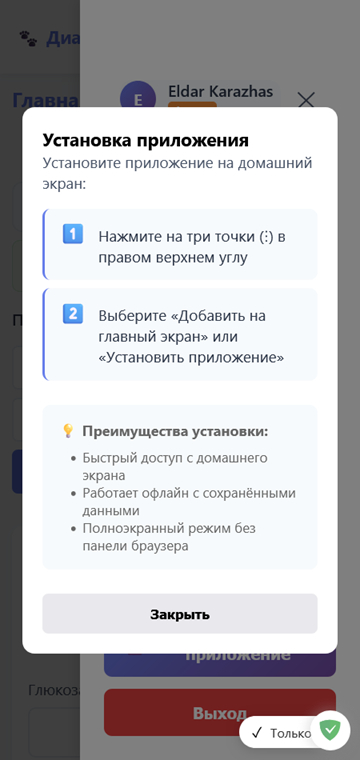
Как установить
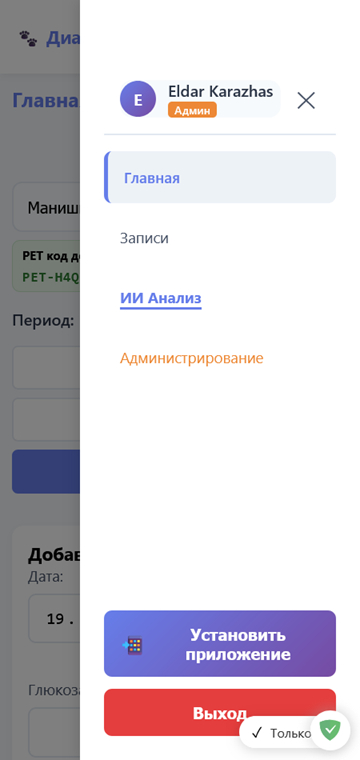
Открываете меню справа и нажимаете кнопку "Установить приложение". Далее следуете инструкциям.
Что ещё добавилось
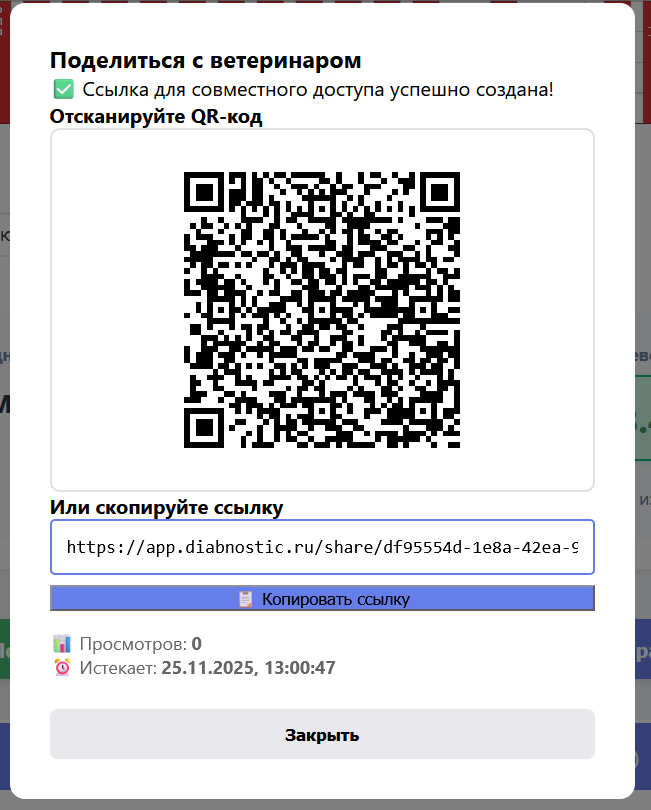
Кроме установки на телефон сделал кабинет для ветеринарных клиник. Если вы ветеринар - можете зарегистрироваться, получить свой код, дать его владельцам животных. Они подключатся к вам по коду, и вы будете видеть всех своих пациентов в одном месте с графиками и историей.
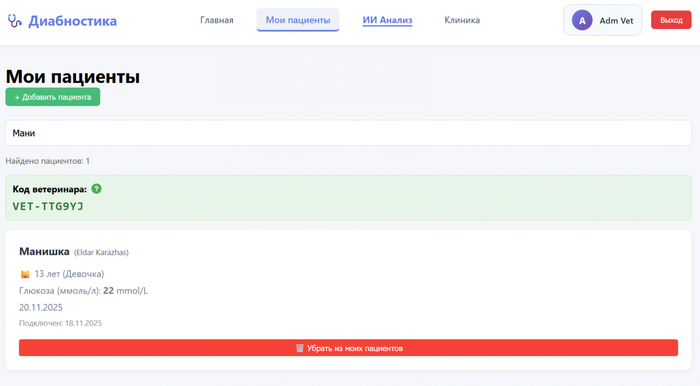
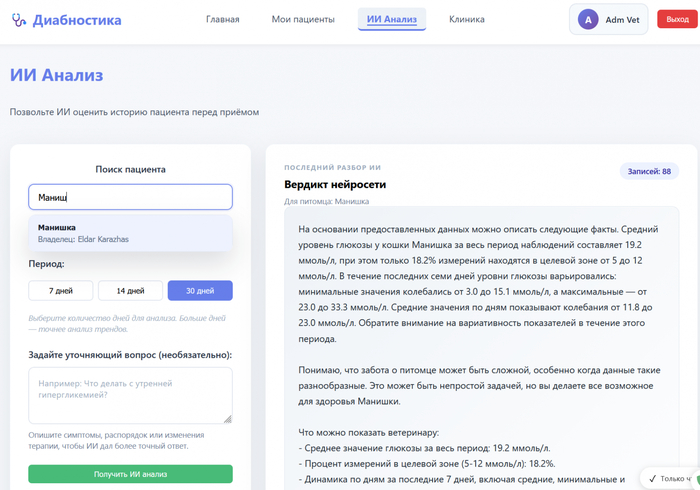
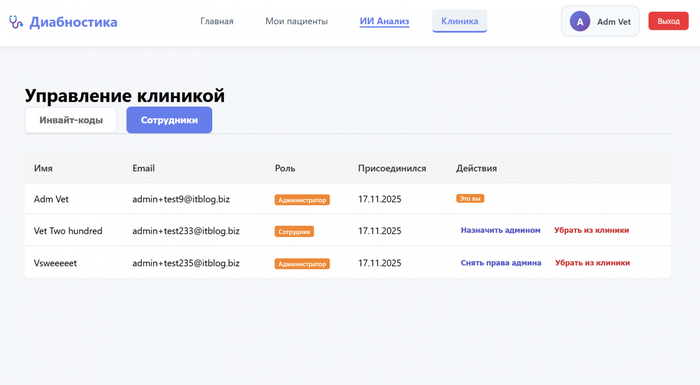
Так выглядит кабинет ветеринара на сайте
Добавил восстановление пароля. Забыли пароль - вводите email, получаете письмо со ссылкой, меняете пароль. Как у всех нормальных сайтов должно быть.
Про Манишку
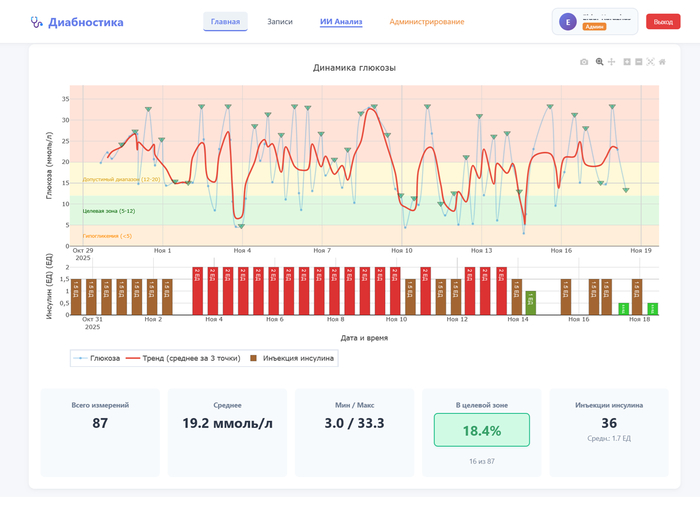
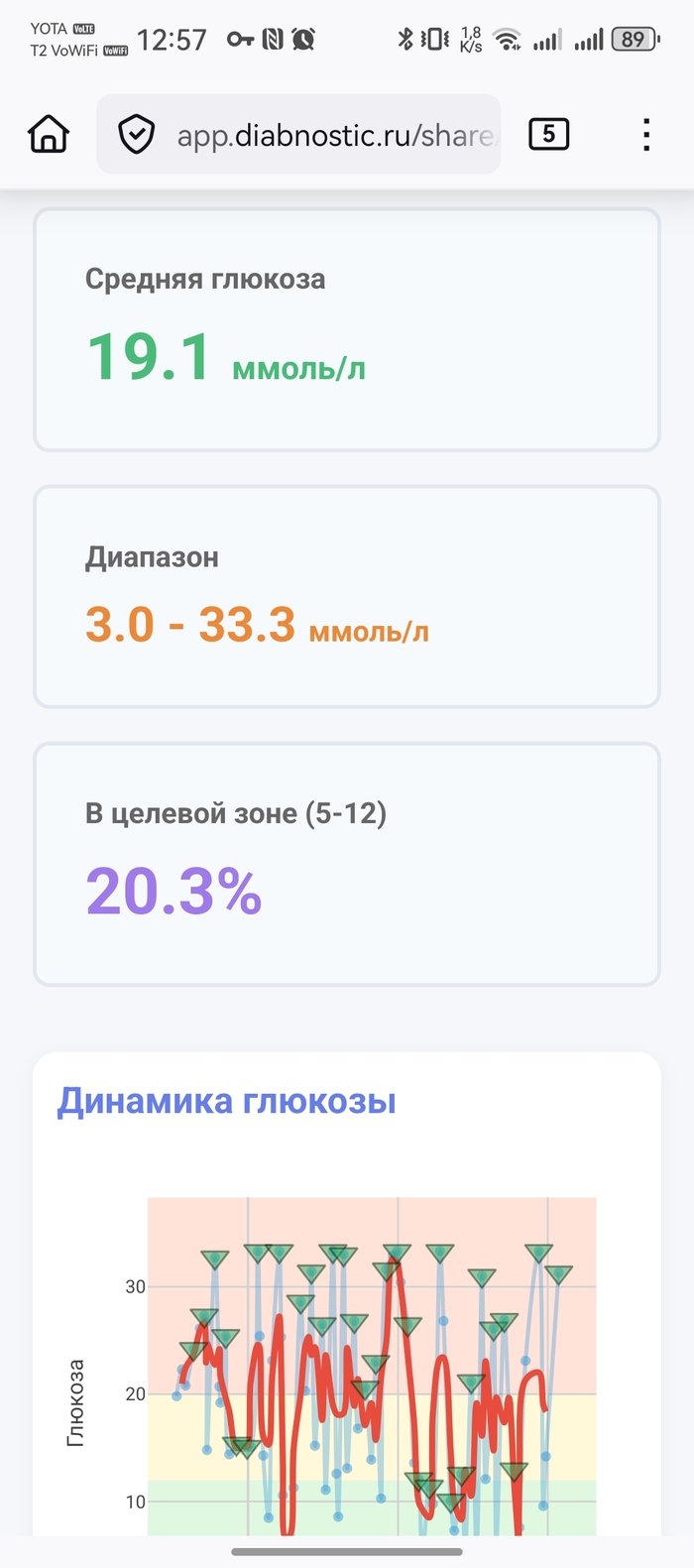
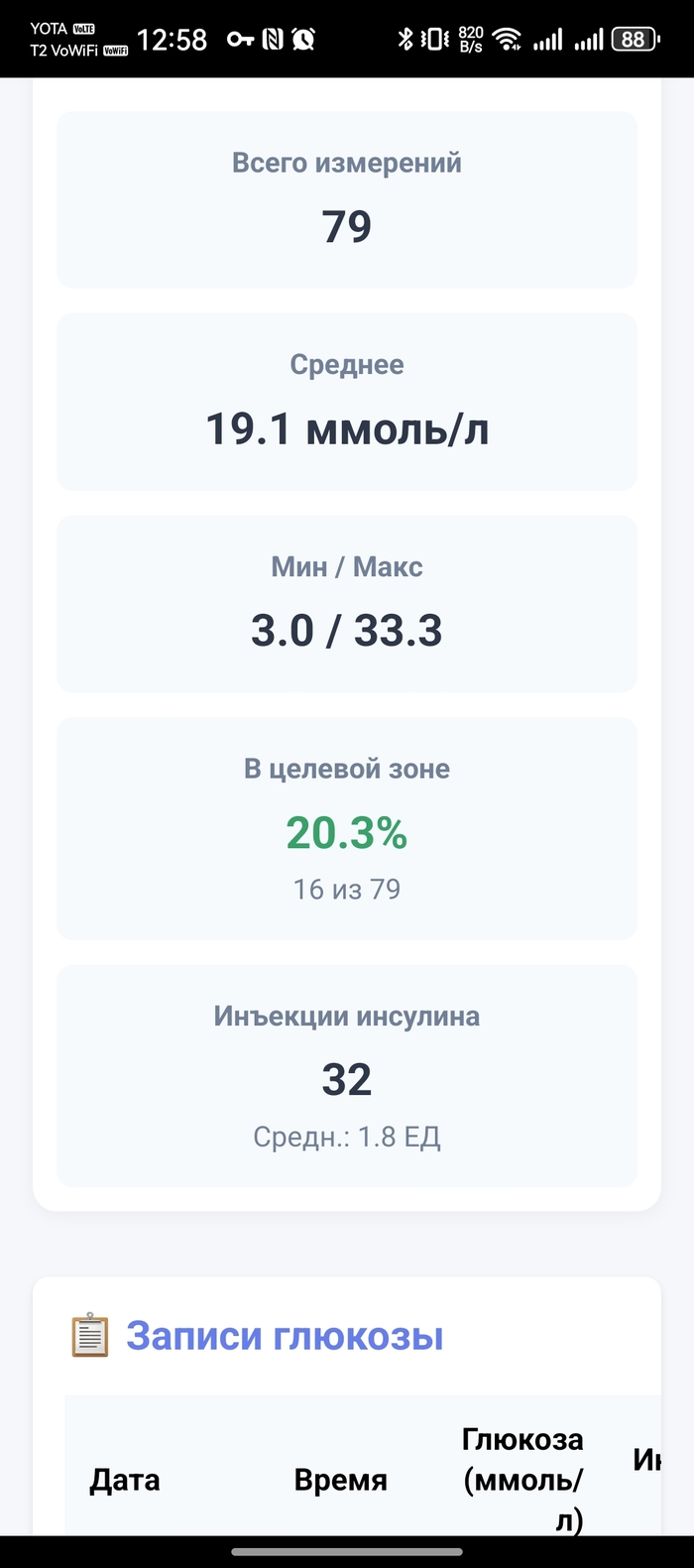
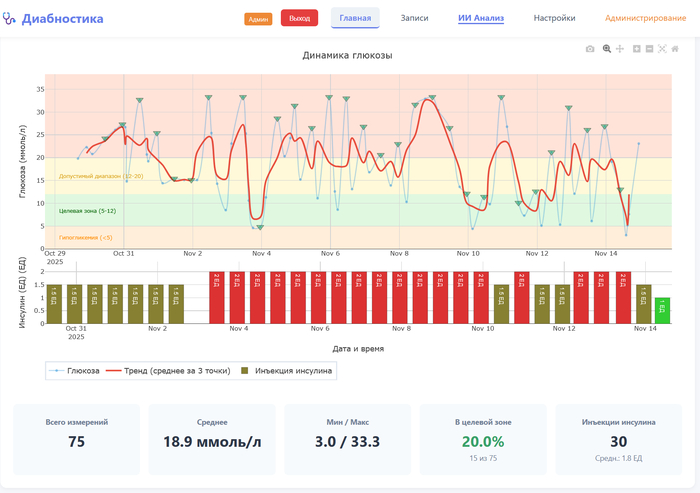
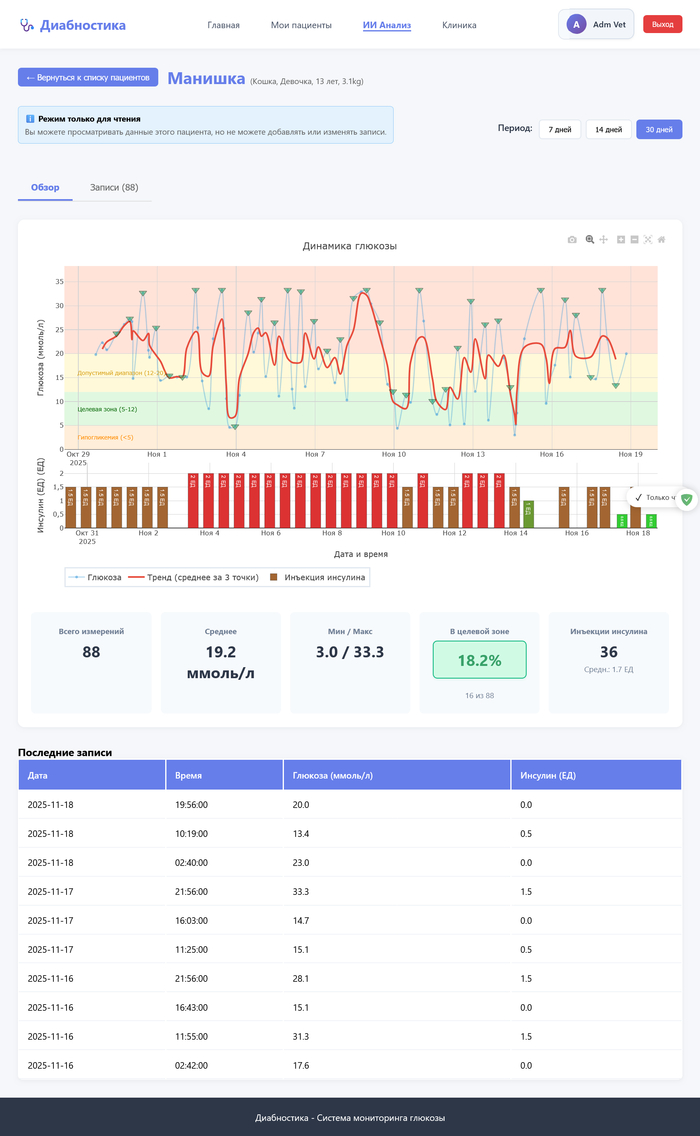
Её состояние пока без улучшений, буду честен. Средний сахар 19.2 при норме 5-12. График показывает что утром постоянно взлетает до 30+, днём иногда падает до 3, а это опасно низко. Но хотя бы теперь вижу полную картину - когда какие проблемы, какие паттерны повторяются.
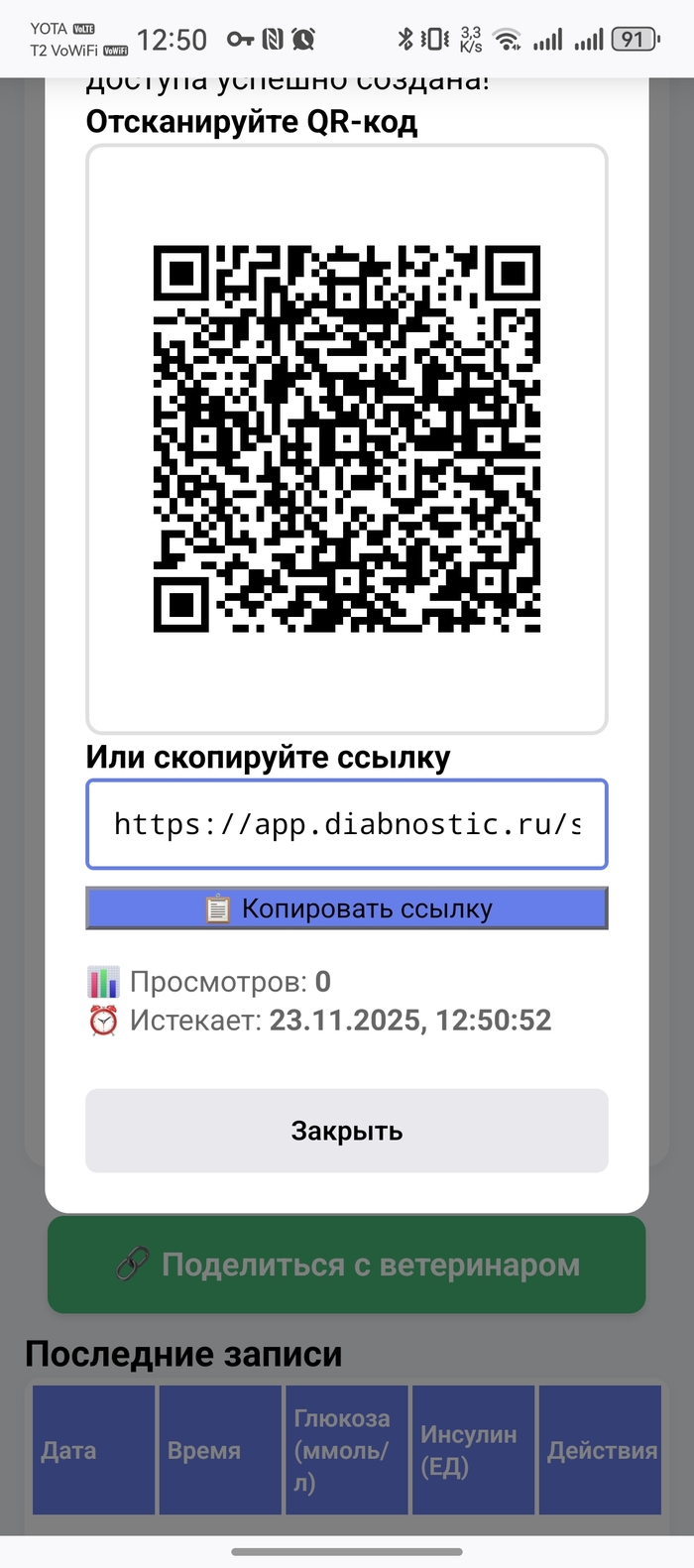
На приёме у ветеринара показываю график прямо с телефона. Раньше приносил распечатку Excel и пытался объяснить что там к чему. Теперь врач сканирует QR-код и видит все данные с графиками за любой период. Гораздо проще стало общаться.
Ссылка
Приложение (а теперь и приложение для телефона): https://diabnostic.ru
Всё бесплатно, без рекламы, без подписок. Делаю для себя и Манишки, делюсь с теми кому нужно.
Если есть вопросы по установке - пишите в комментах, помогу разобраться.
P.S. Ветеринарам которые хотят попробовать кабинет для своей клиники - пишите, выдам код для регистрации.