Мой предыдущий пост вызвал бурную реакцию и массу вопросов. В топе: как заказать пол мальчика, сколько можно воздерживаться, чтобы не умереть для эволюции и как сдавать спермограмму. Многие задавали личные вопросы и очень извинялись за то, что они, эти вопросы, "глупые". Ребята, спрашивать и ошибаться не стремно. Стремно не интересоваться и не развиваться. Всем, кто оставлял свою электронную почту, я стараюсь написать, я помню про вас. Но яндекс, на котором я завела специальный ящик для этого, упорно считает меня спамером и не позволяет отправлять больше одного письма в сутки, а mail вообще не дает зарегистрироваться. Короче, я работаю над этим, разберемся.
Посты про воздержание, спермограмму и мальчиков на развес я готовлю, все будет. Я не хочу выдать вам непроверенную или однобокую информацию, поэтому еще провожу "исследование".
А сегодня решила сделать подготовительный пост с терминологией и общими понятиями, чтобы нам было проще разговаривать и понимать друг друга. Для кого-то (возможно) эта информация станет ответом на интересующие вопросы. Очень длиннопост.
Сначала разберемся что такое сперматозоид, ооцит (или яйцеклетка), зигота, эмбрион. Судя по всему, есть некое недопонимание и путаница.
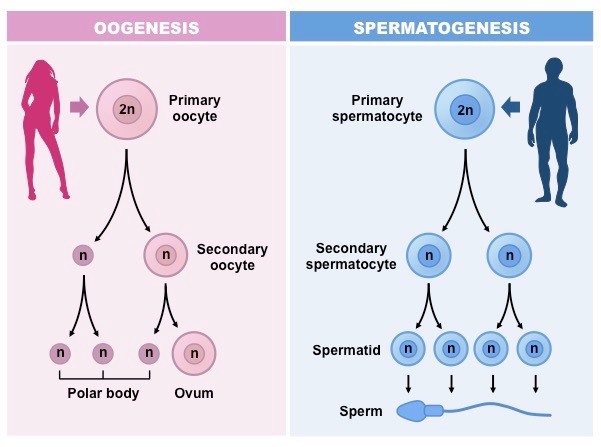
Сперматозоид и яйцеклетка - это половые клетки, или гаметы. Их отличие от других клеток организма в том, что они несут в себе половину из всего набора хромосом (для человека половина в норме - это 23).
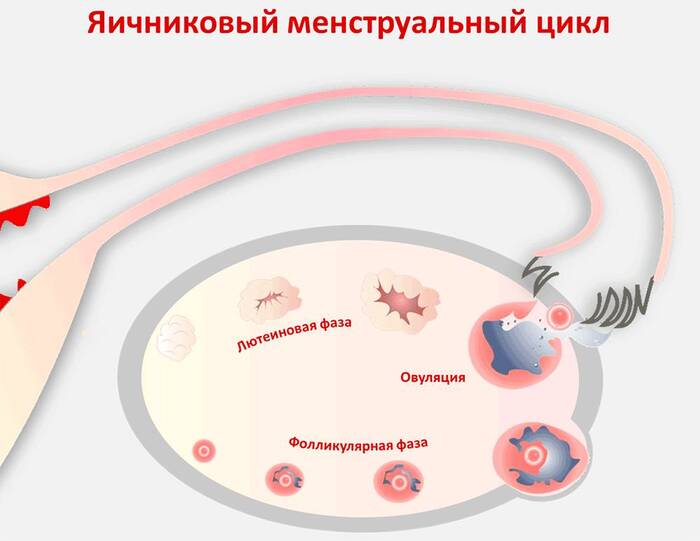
Гаметы у человека растут и развиваются в половых железах (яичниках или семенниках). Процесс их созревания и деления отличается от такового у соматических клеток и различен для мужского и женского организма.
Сперматогенез начинается в пубертатном возрасте и продолжается до старости, полный цикл равен примерно 70-80 дням. То есть, раз в 2,5 месяца сперма в норме обновляется. Поэтому циклы лечения у андрологов примерно равны этому периоду. Сперма может поменять свои параметры кардинально: если у мужчины есть один ребенок, которому 20 лет, или мужчина сдавал спермограмму 5 лет назад и все было норм, то это совсем не значит, что сейчас, в данный момент времени, у этого мужчины все в норме.
Оогенез сложнее и проходит в три этапа:
- размножение проходит еще внутриутробно, у девочки-эмбриона. Все количество яйцеклеток, которое будет у женщины в жизни, нарабатывается еще тогда. Увеличить их количество пока невозможно, это не возобновляемый запас.
- рост и начало созревания начинается с вступлением в пубертат, иногда занимает несколько месяцев. В это время нарабатываются все вещества, необходимые для раннего развития будущего эмбриона.
- окончательное созревание происходит уже после проникновения сперматозоида.
В результате гаметогенеза мы получаем абсолютно равнозначные клетки у мужчин и неравнозначные клетки у женщин. Если кто-то помнит из школьной жизни такие страшные слова как митоз и мейоз, то надеюсь помнит и о том, что в результате мейоза получаются 4 внешне одинаковые клетки с половинным (гаплоидным) набором хромосом. Так оно работает у мальчиков - на выходе 4 равнозначные высокоспециализированные подвижные клетки. У девочек - одна большая клетка-хранилище питательных веществ и три маленьких направительных тельца. Учитывая еще и то, что у женщин количество клеток заложено внутриутробно, можно представить возможности терапии репродуктивных заболеваний для мужчин и женщин.
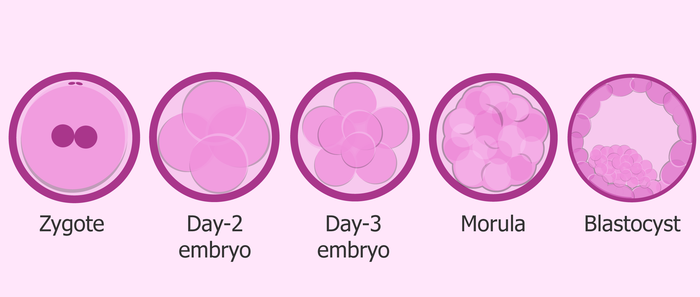
Результат слияния половых клеток (оплодотворения) называется зигота. Зигота имеет уже полный набор хромосом (46ХХ или 46XY).
Показателем успешности оплодотворения являются два пронуклеуса - мужское и женское ядро. Их видно через 12-14 часов после оплодотворения.
Далее пронуклеусы начинают реализовывать генетический материал, начинается деление. Появляется эмбрион. Эмбрион дробится многократно. На вторые сутки после оплодотворения 4 бластомера, на третьи - 8, на четвертые формируется морула, на пятые - бластоциста. Это в норме.
На каждом этапе, при искусственном оплодотворении в лаборатории, эмбриолог оценивает качество эмбрионов визуально. Оцениваются такие параметры как симметричность дробления, размер клеток, фрагментация, вакуоли, количество ядер, состояние блестящей оболочки, оставшейся от ооцита, в которой эмбрион пока находится. На стадии морулы обычно оценку не проводят, единственный доступный показатель - это степень компактизации клеток. На этапе бластоцисты оценивается состояние внутренней клеточной массы и трофобласта, размер полости, истончение блестящей оболочки. Тут главное не пропустить момент, когда бластоциста начнет вылупляться из оболочки (да, как цыпленок из яичка), иначе перенести ее потом будет проблематично.
В естественных условиях вылупление происходит в матке, а предыдущие этапы проходят во время миграции эмбриона из места оплодотворения в фаллопиевой трубе.
Выбранные эмбрионы переносятся в матку под контролем УЗИ. Обычно переносят 1-2 эмбриона, остальные, если есть, можно заморозить.
Ну, немножко разобрались, теперь поговорим про методы вспомогательных репродуктивных технологий.
Вариантов помощи при бесплодии немало. Помочь можно почти всем. Людей, которым невозможно помочь абсолютно никак, ничтожно мало, их буквально нет. Гораздо больше людей, которые не приемлют тот или иной метод ВРТ по каким-либо причинам - личным взглядам или бюджету.
Ремарка: бесплодие диагностируется если при регулярном (хотя бы раз-два в неделю) сексе без применения контрацептивных средств в течение года (для возраста до 35 лет) или 6 месяцев (после 35 лет) не произошло зачатие.
Помним, что лучший подход - одновременно с женской и мужской стороны. Нет смысла воздействовать на женщину, а про мужчину забыть, или наоборот. Еще лучше - мультидисциплинарный подход одновременно с терапевтами, эндокринологами, психотерапевтами и прочими врачами (ведь у каждого свой индивидуальный набор заболеваний).
Стимуляция овуляции.
Метод используют как самостоятельный или в сочетании с другими.
Что это: гормональное воздействие для вызова овуляции у женщины, если ее нет, или период между овуляциями больше нормы (не каждый цикл в норме овуляторный, примерно треть "пустые"), или овуляция "скачет" по циклу ( то рано, то поздно) и ее трудно спрогнозировать. Протокол стимуляции подбирается индивидуально для каждой пациентки с учетом оценки ее анамнеза. Самостоятельно по рекомендации подружек это делать нельзя, чревато как минимум неуспехом в зачатии, как максимум попаданием в стационар с огромными яичниками и дальнейшими гормональными нарушениями.
Зачатие происходит естественным путем, дома или в другом удобном месте, в установленное время. От вас требуется только своевременно принимать препараты в необходимых дозах и в определенный срок заниматься сексом.
Кому подойдет: парам с преимущественно женским фактором бесплодия, связанным с нерегулярной овуляцией или ее отсутствием. Парам с мужским или сочетанным фактором бесплодия, для увеличения шансов зачатия и подгона овуляции к хорошим показателям спермы, после лечения мужчины.
Стоимость равна стоимости препаратов для стимуляции и поддерживающей терапии + прием(ы) репродуктолога + УЗ фолликулогенезы/фолликулометрии для отслеживание созревания фолликула с яйцеклеткой.
Обычно после проведения обследования пары, репродуктологи начинают именно с этого. То есть лечение - это не обязательно ЭКО.
Искусственная инсеминация/внутриматочная инсеминация (IUI).
Что это: в цервикальный канал, либо матку женщины, с помощью катетера вводится сперма супруга или донора. Дальнейший процесс оплодотворения яйцеклетки сперматозоидом происходит естественным путем.
Искусственная инсеминация может проводиться в естественном менструальном цикле женщины, либо после проведенной медикаментозной стимуляции овуляции. Для оплодотворения может быть использована необработанная сперма, полученная за несколько часов до проведения процедуры, обработанный специальными средами эякулят, размороженная после криоконсервации сперма, а также единичные жизнеспособные сперматозоиды. Перед процедурой оценивается качество спермы, а у женщины с помощью УЗИ контролируется процесс созревание фолликула с яйцеклеткой. Процедура проводится перед овуляцией (не в день и не после).
Сперматозоиды при необходимости отмываются от секретов желез и обрабатывается специальными реагентами с разной плотностью (как фильтр с разным размером ячеек). Отсеиваются (тупо физика) мертвые, поломанные, неподвижные, большинство патологических форм. Показатели записываются до и после обработки.
ВАЖНО: отсеить таким методом спермотазоиды по хромосомному составу нельзя! Х и Y никак не отличаются друг от друга!
Кому подойдет: в случае мужского фактора бесплодия в паре, при иммунологическом бесплодии,
при непроходимости или других заболеваниях шейки матки, если у женщины диагностированы заболевания, препятствующие оплодотворению естественным путем, например, вагинизм.
Стоимость: прием(ы) репродуктолога + УЗ фолликулогенезы/фолликулометрии для отслеживание созревания фолликула с яйцеклеткой + работа лаборанта/эмбриолога для подготовки спермы + работа репродуктолога на переносе спермы + (далее опционально) стоимость реактивов для работы со спермой + стоимость донорского материала + препараты для стимуляции и поддерживающей терапии.
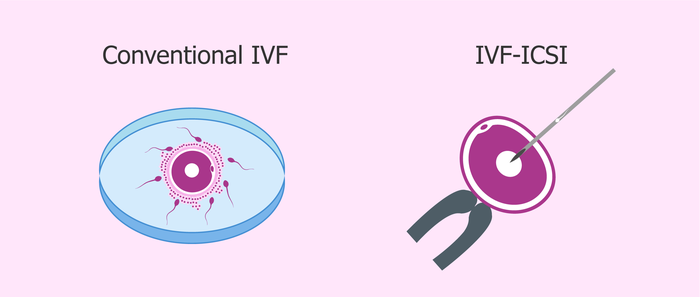
Классическое ЭКО (classical IVF).
Что это: искусственное инсеминирование яйцеклетки сперматозоидами в лаборатории и последующее культивирование эмбрионов и перенос их в полость матки на 3-5 сутки развития. Может быть как в естественном так и в стимулированном цикле.
Репродуктологом отслеживается рост, количество и местоположение фолликулов, и перед овуляцией, при определенном размере фолликула, происходит:
- пункция фолликулов под контролем УЗИ, иглой через стенку влагалища. Может быть под наркозом или без. Один фолликул - один шприц. Маркируется откуда был произведен забор.
- передача материала эмбриологу, который сразу же, пока гинеколог пунктирует другой фолликул, проверяет материал на наличие ооцита (его может не быть) и сообщает гинекологу есть что или нет ничего. И так столько раз, сколько фолликулов созрело.
- обработка полученных клеток от фолликулярных клеток и кумулюса, очистка ооцитов и оценка их качества, перенос их в отдельную чашку со специальной средой. Параллельно мужчина сдает сперму, ее оценивают и обрабатывают как на инсеминацию, но концентрацию отобранных сперматозоидов доводят до 50-150 тысяч на ооцит.
- инсеминация ооцитов в чашке (на одну ЯК 50-150 тысяч спермиев).
- оценка успешности оплодотворения через 12-14 часов, культивирование эмбрионов и оценка их качества в течение 3-5 дней.
- эмбриоперенос или криоконсервация эмбрионов (в зависимости от состояния женщины и прогноза).
Кому подойдет: преимущественно женский фактор бесплодия: при иммунологическом бесплодии, частичном или полном отсутствии проходимости маточных труб, эндометриозе, ановуляции. Но сперматозоиды должны быть в основном подвижны, в достаточной концентрации, преимущественно с нормальной морфологией. Шансы выше ,чем моложе возраст, чем меньше масса тела. Так же влияет наличие различных заболеваний.
Стоимость: плавает в зависимости от того, была ли стимуляция и наркоз, нужна ли заморозка/хранение или был перенос, сколько клеток получено, сколько дней их культивировали, сколько криоконсервировали, материал донорский или свой.
Внутриклеточная инъекция сперматозоида (ИКСИ /ICSI).
Что это: вспомогательный метод ВРТ, когда единичный сперматозоид вводится внутрь ооцита с помощью микроиглы.
Проводится так же, как и классическое ЭКО, только вместо добавления взвеси сперматозоидов к ЯК, используется единичный сперматозоид. Спермий отбирается визуально по подвижности и морфологии. Отобрать сперматозоид с определенной хромосомой таким путем невозможно. Внешне Х и Y сперматозоиды ничем не отличаются!
Перед введением сперматозоид обездвиживается надламыванием хвоста (иглой или лазером). Это позволяет поймать его, а так же приводит к последовательным биохимическим реакциям, вызывающих декомпенсацию ядра сперматозоида и его активации. Так сперматозоид становится готовым к оплодотворению.
Возможно сочетанное применение двух методик в одном протоколе, когда часть клеток оплодотворяется осеменением, часть колется.
Кому подойдет: преимущественно мужской фактор, или сочетанное бесплодие, или неудачи в предыдущих попытках: тяжелое нарушение сперматогенеза, эякуляторная дисфункция, отсутствие или низкий процент оплодотворения (менее 20%) ооцитов в предыдущейпрограмме ЭКО, малое количество ооцитов (менее 4-х), высокий процент аномального оплодотворения при ЭКО в первой попытке, оплодотворение размороженных яицеклеток, использование криоконсервированнойспермы, при выполнении некоторых видов предимплантационной генетическойдиагностики, контаминация культуральной среды при проведении процедуры ЭКО.
Стоимость: еще более плавающая, но дороже классического ЭКО из-за более сложной процедуры, стоимости реагентов и расходных материалов.
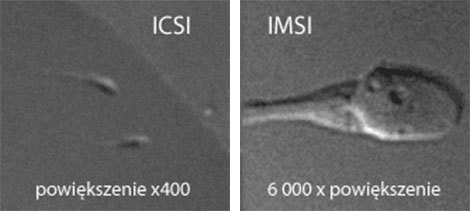
ИМСИ, ПИКСИ (IMSI, PICSI) - вариации ИКСИ с селекцией сперматозоидов.
Что это: дополнительные методы для отбора спермиев.
ИМСИ – выбор лучшего сперматозоида осуществляется при x6000 увеличении с помощью специального микроскопа, что позволяет давать более точную морфологическую оценку подвижности и жизнеспособности сперматозоидов.
При ПИКСИ (дополнительно к визуальному) осуществляется отбор с помощью специальных сред с гиалуроновый кислотой, максимально приближенных по своим характеристикам к оболочке яйцеклетки. Зрелые сперматозоиды, наиболее способные к оплодотворению, связываются с молекулами состава, что и определяет выбор эмбриолога. Зрелые сперматозоиды имеют меньшую вероятность наличия генетических и хромосомных патологий, которые могут передаваться по наследству.
ИМСИ может применяться как самостоятельно в протоколе ЭКО ИМСИ, так и как дополнительное исследование морфологических характеристик сперматозоидов после уже проведенного отбора во время ИКСИ или ПИКСИ. В ряде случаев ИМСИ может быть рекомендовано как исследование сперматозоидов для принятия решения о необходимости применения вспомогательных репродуктивных технологий в паре.
Кому подойдет: те же показания, что и для ИКСИ, но более выраженный мужской фактор.
Стоимость: еще выше, чем для ИКСИ из-за специального оборудования и расходных материалов.
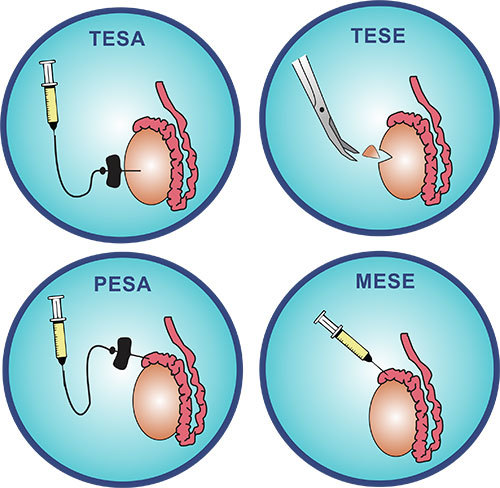
Биопсия яичка и его придатка (TESA, TESE, PESA, MESE).
Что это: метод получения сперматозоидов для ЭКО, когда сперматозоиды по тем или иным причинам отсутствуют в эякуляте, однако велика вероятность, что жизнеспособные клетки есть непосредственно в придатке яичка.
TESA (Testicular Sperm Aspiration) - малоинвазивная процедура, при которой мужские половые клетки извлекаются с помощью пункции яичка (через кожу), которая проводится специальной иглой под контролем УЗИ.
TESE (Testicular Sperm Extraction) - техника открытой биопсии яичка с последующей экстракцией сперматозоидов из тестикулярной ткани.
PESA (Percutaneous Epididymal Sperm Aspiration) - малоинвазивная операция, во время которой врач извлекает эпидимиальную жидкость из семенных канальцев придатка яичка через кожу при помощи аспирационной иглы.
MESE (Microscopic Epididymal Sperm Aspiration) - микрохирургическая экстракция сперматозоидов из ткани придатка яичка.
Кому подойдет: парам с сильным мужским фактором бесплодия: врожденные аномалии строения органов репродуктивной системы, травмы и хирургические вмешательства, приведшие к нарушению проходимости семявыносящих путей, апоптоз сперматозоидов, варикоцеле, вазэктомия, первичная тестикулярная недостаточность, ретроградная эякуляция, последствия онкологии и химиотерапии, иммунологическое бесплодие.
Возможна криоконсервация полученного материала.
Стоимость: зависит от клиники и типа процедуры.
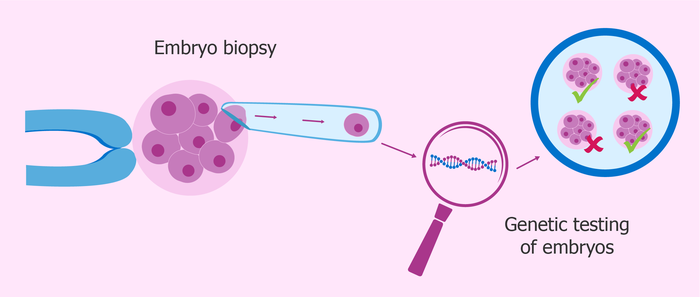
Предимплантационная генетическая диагностика (ПГД)/PGD.
Что это: молекулярно-биологический метод исключения различных генетических и хромосомных патологий у эмбрионов, которые могут негативно отразиться на здоровье и жизнедеятельности плода, а также благополучном вынашивании беременности. Таким образом, основное преимущество и главный результат ПГД – перенос в полость матки жизнеспособных здоровых эмбрионов.
На третий или на пятый день культивирования проводят биопсию эмбриона, материал передают генетику, который проводит определенный анализ, в зависимости от анамнеза пациентов. Биопсия эмбриона на этих сроках никак не влияет на его жизнеспособность, так как на данном этапе развития все его клетки - стволовые, и легко восстанавливают недостающий кусочек.
Кому подойдет: при неудачах в предыдущих циклах ЭКО, в случаях невынашивания беременности, если у одного или обоих будущих родителей диагностированы хромосомные патологии, если возраст будущей мамы превышает 39 лет, а отца - 44 года. В некоторых странах таким методом можно выбирать пол ребенка без медицинской необходимости. Но об этом потом.
Стоимость: высокая, от 30тр до 150тр, зависит от клиники. Это без учета стоимости процедур, проведенных для получения эмбриона.
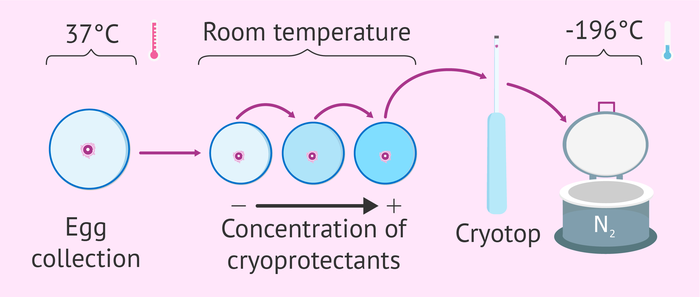
Криоконсервация и витрификация.
Что это: (коротко, всю информацию не впихнешь в один абзац) метод заморозки и хранения клеток человека с возможностью полного восстановления их биологических функций после разморозки. Варианты заморозки: медленное контролируемое и сверхбыстрое (витрификация). Витрификация более приемлема для заморозки эмбрионов и ооцитов, так как при таком методе не формируется разрушающих клетку кристаллов льда. Для заморозки используются криопротекторы (для каждого типа клеток свои). При процедуре клетки/эмбрионы последовательно помещаются в различные среды, которые замещают собой воду, что не дает образовываться льду. При разморозке так же последовательно проводят клетки по растворам, замещая криопротекторы на воду.
Замораживать и хранить можно ооциты, сперматозоиды, эмбрионы на разной стадии дробления, ткани яичника или яичка. Хранят в жидком азоте, срок неограничен.
Перенос эмбрионов после криоконсервации приводит к наступлению беременности с такой же вероятностью, что и в рамках «обычного» цикла ЭКО.
Кому подойдет: если после переноса остались эмбрионы, которые в последствии можно использовать для беременности без дополнительной стимуляции. Для хранения эмбрионов при ПГД. При повышенном риске развития синдрома гиперстимуляции яичников. Для хранения донорского материала и отсроченного родительства. Для сохранения фертильности онкопациентов.
Стоимость: варьирует от клиники к клинике и в зависимости от типа клеток, их количества и времени хранения.
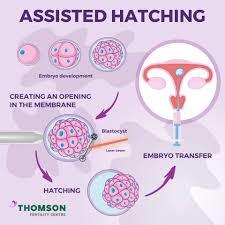
Вспомогательный хетчинг (Assisted Hatching).
Что это: вспомогательная процедура которая позволяет помочь бластоцисте вылупиться из блестящей оболочки. В основном проводится после разморозки эмбрионов для увеличения шанса имплантации и беременности. Необходимость оценивается эмбриологом по состоянию и толщине оболочки.
Хетчинг бывает механический, химический и лазерный - зависит от того, каким образом будет "вскрыта" оболочка для выхода бластоцисты. Звучит страшно, но в руках специалиста эта процедура не приносит никакого вреда эмбриону.
Кому подойдет: парам, идущим на перенос криоконсервированных эмбрионов.
Стоимость: зависит от типа хетчинга и количества эмбрионов.
Так же не будем забывать про донорские программы и суррогатное материнство.
Зачем я так много написала, что вы устали читать?
Для понимания, что выход есть всегда! Способ есть! Он может вам не нравиться, но все же. Вариантов решения проблемы масса, ставить на себе крест, сдав только анализы, необдуманно. Обязательно найдется группа специалистов, которые вам помогут, главное - ваше желание. Поверьте, я не по наслышке знаю о чувствах, когда в тебе что-то не так. Но опускать руки точно не стоит. Можно немного поплакать и погоревать недолго, но потом собраться и делать дело!
Надеюсь информация была полезной, и кто-нибудь нашел для себя ответы на тревожащие вопросы.