Прошу совета и помощь
Привет всем, я парень, 21 год, у меня спид, возникла проблема. Вот вы думаете что самый важный орган это сердце? легкие? печень?
Нееееет, самый важный это пищевод. После кучи ФГДС и других анализов там нашли грибы, грибы благополучно вылечили, но осталась просто адская боль при глотании. Пробовали алмагелем, но он не особо помогает. Может есть у кого какие советы?
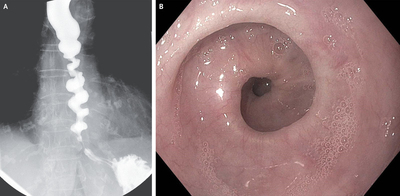
Штопор пищевода при ахалазии
83-летняя женщина обратилась в гастроэнтерологическую клинику с дисфагией и срыгиванием, которые возникали при каждом приеме пищи в сочетании с постпрандиальной болью в груди.
В течение нескольких лет она испытывала трудности с глотанием как твердых веществ, так и жидкостей, и этот симптом ухудшился в течение года до осмотра. Она также сообщила о потере веса на 9 кг в прошлом году. На бариевой эзофаграмме был изображен штопор (картинка А). При верхней эндоскопии отмечались неперистальтические спастические сокращения (картинка В) и плотное гастроэзофагеальное соединение.
Манометрия пищевода высокого разрешения показала повышенное интегральное давление релаксации нижнего пищеводного сфинктера, отсутствие перистальтики и спастические сокращения, соответствующие ахалазии III типа (спастическое сужение входа в желудок на нервной почве, не органическое).
Пациентка отказал от эндоскопической миотомии (рассечение спазма) и предпочла лечение эндоскопической инъекцией ботулотоксина. При последующем наблюдении через 5 месяцев после лечения у нее наблюдалась только интермиттирующая дисфагия и не было регургитации.
Взято тут https://www.nejm.org/doi/full/10.1056/NEJMicm1911516
Будни врача
Сегодня к нам пришел ребенок на такую процедуру как бужирование пищевода.
Ребенку 5 лет, в 3 года ребенок выпил щелочь (быт. химия) и получил ожог пищевода. Ткань пищевода постепенно восстанавливалась, но рубцы неизбежны в данной ситуации. По итогу просвет пищевода сужается, там становиться маленькая дырочка и ребенок не может нормально есть.
Вот тут на помощь и приходим мы с хирургом.
Ребенок поступает к нам в малую операционную, дышит газом - засыпает. Переводим мальчика на ИВЛ, хирурги уже готовы провести ФГС и оценить масштаб трагедии:
В месте сужения пищевода отверстие примерно 6 мм, то есть очень маленькое для нормального приема пищи.
Достаем наши бужи:
Они идут по размерам, начиная с маленького размера вводим в пищевод, тем самым раздвигая (разрывая) края отверстия, увеличиваем его. Это самый трудоемкий процесс, потому что делать нужно все не спеша, останавливаясь на каждом буже. После размера, которому должен соответствовать пищевод мы заходим еще раз с ФГС посмотреть результат наших работ:
Снимки конечно не совсем информативны, поэтому расскажу так. Здесь отверстие стало намного больше изначального, но и края раны тоже травмировались.
К сожалению для ребенка, такая процедура будет частой, по мере зарастания пищевода.
После всего мы выводим ребенка из наркоза и отправляем маме в палату. Мама винит себя, но это дети, от всего тяжело отгородить, каждый раз плачет когда видит ребенка после операции.
Даю рекомендации и идем дальше..
Как найти рак на ранней стадии "для чайников" (рак пищевода)
Рак пищевода это не очень часто встречающееся болезнь, но все же находится на 6 месте по причинам смерти от онкологической патологии. Пятилетняя выживаемость, как и при всех почти раках, зависит от стадии на момент диагностики. Соответственно, чем раньше обнаружили, тем больше шансов вылечиться и наоборот.
Симптомы, а это в первую очередь дисфагия те нарушение проходимости твёрдой, а потом и жидкой пищи, а также боли при прохождении пищи развиваются достаточно поздно. В частности, дисфагия наступает, когда пищевод сузится до примерно 13 мм и менее, а это будет далеко не на первой стадии.
Рак этой локализации, кстати бывает 2х типов - плоскоклеточным и аденокарциномой. На западе, в частности в США аденокарцинома пищевода по частоте встречаемости обогнала плоскоклеточным рак. И виноват в этом один человек, нет, не Путин, некто Барретт, а точнее состояние им описанное и названое его именем.
Заключается оно в замене (что называется красивым словом метаплазия) нормального плоскоклеточного эпителия пищевода на эпителий цилиндрического типа. Возникает метаплазия, как правило, у людей страдающих гастроэзофагеальной рефлюксной болезнью (но и без неё вполне встречается). Это когда кислое содержимое желудка слишком часто забрасывается в пищевод, человек чувствует изжогу, а содержимое повреждает нормальную выстилку пищевода.
Да, далеко не у всех людей с рефлюксом развивается метаплазия, а у примерно 10-15%. Но, при долгом (десять +) воздействии желудочного секрета +/- желчь, в сочетании с генетической предрасположенностью возникает метаплазия (которую и назвали Пищеводом Барретта), потом дисплазия и наконец аденокарцинома пищевода.
У люди с ожирением, а конкретно с BMI >30 kg/m2 риск аденокарциномы пищевода в 16,2 больше, с BMI <22 kg/m2.
Если вам поставили диагноз ПБ, не надо срочно писать завещание или растрачивать последние сбережения на вино и платных красавиц.
Во-первых, для этого состояния характерна гипердиагностика. Для диагноза ПБ нужно соблюдение 2х критериев - цилиндроклеточный эпителий должен распространяется на 1 и более см выше верхней границы желудочные складок. 2. В биопсии с этого участка должна быть обнаружена не проста любая цилиндроклеточная, а конкретно кишечная метаплазия (по крайней мере с точки зрения гастроэнтерологов США).
И даже если эти критерии соблюдены, все равно все не так страшно. Риск развития рака в ПБ без дисплазии составляет всего 0,3% в год. Но риск рака значительно повышается при наличии дисплазии.
Что хорошо бы знать при выявлении у вас ПБ? В описании эндоскопического обследования должно присутствовать две буквы С и М с цифрами после них. Они описывают длину циркулярной части (когда распространяется по всей окружности пищевода) максимальную длинну. Чем длиннее ПБ, тем больше шансов на развитие рака. При его обнаружении должны взять биопсию, причём не одну. Стандартно биопсию должны взять с 4 точек по окружности ПБ по всей его протяжённости и отдельную биопсию с подозрительных изменений (если они есть).
В описании биопсии должен быть отражен факт наличия метаплазии, её вид (желудочного, кардиального, кишечного и тд типа), наличие дисплазии (если есть) и её вид (лёгкая, тяжёлая) и, если не повезло, наличие аденокарциномы.
Да, подозрительные очаги найти в ПБ не легко и это требует времени. В среднем считается, что нужна 1 минута на осмотр 1 см ПБ в условии спокойного поведения больного. Учитывая факт, что люди с ПБ зачастую полные и не редко с грыжами пищеводного отверстия диафрагмы, то смотреть их легче и информативнее в седации.
В странах, где эндоскопия достаточно дорогая и очередь на неё может достигать нескольких месяцев, постоянно пытаются найти альтернативу. В частности, в США для скрининга ПБ была придумана Endo-sponge. Вы глотаете губку в свернутом состоянии, она у вас внутри расправляется и её вытягивают из вас за верёвочку. Губка по ходу пищевода слущивает клетки эпителия пищевода, которые потом оценивают на наличие метаплазии. Почувствуй себя карасем, так сказать.
При ПБ без дисплазии показано наблюдение. Иногда коммерческие центры предлагают его удалить различными методами, от резекции до аргон-плазменной коагуляции и радиочастотной абляции. Ну, все хотят кушать икру и ездить не на метро. Но с точки зрения медицины показаний к этим действиям нет, только наблюдать.
При длине ПБ 1-3 см наблюдение европейская ассоциация эндоскопии пищеварительного тракта рекомендуют осмотр раз в 5 лет, при 3-10 см - 1 раз 3 года, при длиннее более 10 см пациентом должен заниматься специализированный центр.
Другое дело, когда есть лёгкая дисплазия. Но тут тоже подводные камни. Первый - это сложный морфологических диагноз, лёгкую дисплазию можно перепутать с не определённой (связанной с воспалением). Поэтому её факт в некоторых руководства просят подтвердить двумя патологами.
При подтверждении её надо устранять. При наличие очагового образования - методом эндоскопическое резекции (удаление через рот) Без - лучшим методом по сочетании безопасность и эффективность является радиочастотная абляция. В РФ, мест, где её проводят, маловато.
При тяжёлой дисплазии её надо устранять побыстрее. При наличии очагового изменения методом эндоскопическое резекции без них той же радиочастотной абляции.
Да, лекарствами ПБ не лечится, но могут назначить лечение рефлюксной болезни, препараты снижающие кислотность, как правило ингибиторы протонной помпы.
Что касается плоскоклеточного рака. То кроме пищи с нитритами и нитратами, факторами риска является табак и алкоголь. Банально да? Есть любопытная китайская работе, где риск плоскоклеточного рака пищевода бы повышен в 5 раз у людей кто пил очень горячий чай и 15g алкоголя в день и в 2 раза, у тех, кто пил очень горячий чай и курил. Так что не глотайте кипяток.
Играет ли роль папилломавирус человека вопрос дискутабельный, да и вылечить ВПЧ не просто. В целом он не является основным фактором риска рака пищевода, но определённую роль играть может. Ожирение при этом виде рака роли не играет.
Люди с раком ротовой полости и ротоглотки, а также ожогом пищевода и рядом других заболеваний в анамнезе являются группой риска по плоскоклеточного раку пищевода. Им рекомендуют периодически выполнять ЭГДС, некоторые авторы советуют делать это с окраской пищевода раствором Люголя (очаги дисплазии и рака остаются не окрашенными и становятся хорошо заметны).
Риск плоскоклеточного ракабольше если вы азиат и есть семейный анамнез.
И так суммируя
1. Если вас давно и часто беспокоит изжога (пару раз в неделю) неплохо бы выполнить ЭГДС, а если вы ещё и мужчина, и нарастили пузо, выпивает и покуриваете, то тем более.
2. Если у вас есть родственники с раком пищевода и другие факторы риска, то тоже бы посмотреть надо. Особенно если вы азиатской национальности.
3. Если у вас диагностировать ПБ не переживайте, но и не забывайте наблюдаться.
4. Если появились проблемы с прохождением пищи, бегите обследоваться, это далеко не обязательно рак, но в любом случае, серьёзная проблема.
Из того, что близко мне по специальности, кроме редкостей, остался только рак печени, стоит на нем останавливатс или нет?
Лейкоплакия пищевода
Пациентов, проходивших ЭГДС, волнует то обстоятельство, которое возникает по итогам биопсии слизистой пищевода и отражается в гистологическом отчете термином «лейкоплакия пищевода».
На сегодняшний день, чтобы критично и конструктивно подходить к этому термину нужно понять и принять следующие положения не только пациенту, но и врачам, выставляющие определение «лейкоплакия пищевода» на суд общественности:
- Лейкоплакия – это только клинический термин, используемый для обозначения белого пятна или бляшки, возникающее на поверхности слизистых оболочек с плоским эпителием, которое не снимается и не может быть охарактеризована клинически, как любое другое заболевание (например, сифилис, красный плоский лишай, волчанка и др.).
- Лейкоплакия имеет широкий диапазон возможных гистологических проявлений. Это может быть определенная степень утолщения верхних слоев эпителия (гиперкератоза), утолщения срединной зоны эпителия (акантоз) или атрофии, воспалительной клеточной инфильтрации, дисплазии или рака.
- Как и любое состояние, гистологические проявления лейкоплакии могут носить характер обычного простого поражения, так и атипического. При простой лейкоплакии обнаруживается нормальный плоский эпителий. При атипической лейкоплакии – атипический эпителий, с дисплазией.
Различие лейкоплакии полости рта и лейкоплакии пищевода
Лейкоплакия полости рта – это относительно распространенное, безболезненное поражение слизистой оболочки полости рта. Она возникает преимущественно у мужчин среднего и пожилого возраста и прочно ассоциируется с табакокурением и употреблением алкоголя. Всемирная организация здравоохранения считает лейкоплакию одним из наиболее распространенных предраковых или потенциально злокачественных нарушений и фактором риска развития плоскоклеточного рака.
Лейкоплакия пищевода – редкое состояние по сравнению с лейкоплакией полости рта. Связь с раком пищевода остается неясной, потому что заболеваемость лейкоплакией пищевода слишком низка. В англоязычной литературе, по видимому, чтобы меньше было путаницы в терминах аналогичное поражение в пищеводе вместо «лейкоплакия пищевода» называют «эпидермоидной метаплазией пищевода», редко встречающееся и недостаточно описанное в литературе. За 10 лет в 6-ти специализированных клиниках США было зафиксировано 18 случаев эпидермоидной метаплазии пищевода или лейкоплакии пищевода. В самих поражениях явно отсутствовали признаки плоскоклеточной атипии и дисплазии. Но у 17% пациентов в 2 см от очага наблюдались соседствующие плоскоклеточная дисплазия высокой степени и/или рак, требующие пристального наблюдения. Эти пациенты были прооперированы. Рецидивов у них не наблюдалось. У остальных пациентов при наблюдении до 8 лет ни у одного не было выявлено дисплазии или рака пищевода при биопсии.
Руководство к действию
Лейкоплакия пищевода – термин просто калькированный с термина лейкоплакия полости рта. Выставлять клинический термин – «лейкоплакия пищевода» в гистологическом описании не совсем корректно. Лечащий врач ждет от описания в первую очередь гистологические процессы, которые и проявляют это клиническое состояние – т.е. за счет чего произошло очаговое утолщение – за счет гиперкератоза поверхностных отделов плоскоклеточного эпителия пищевода, за счет акантоза срединной зоны эпителия, за счет отека и инфильтрации, атрофии? И следующий вопрос освещения в гистологическом отчете – имеются ли атипические формы клеток в материале, есть ли дисплазия? Обращать внимание и обсуждать с врачом расширенную тактику обследования и наблюдения необходимо, если имеется наличие атипии клеток и различных степеней дисплазии либо в смежных участках, либо в участках самого поражения.
Просто коммент смешной
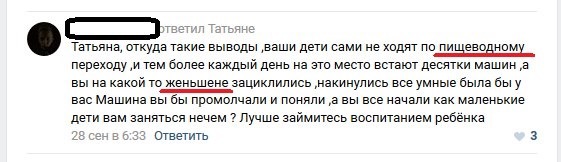
Наткнулся на коммент. Запись была чёт типа про парковку на пешеходном переходе у школы. А паренёк стал защищать нарушителя. Но это не так важно. Важна автозамена (или опечатка). Целых две!)))
Пищеводный переход у школы)))
И женьшена )))
Капец ржунемагу))))
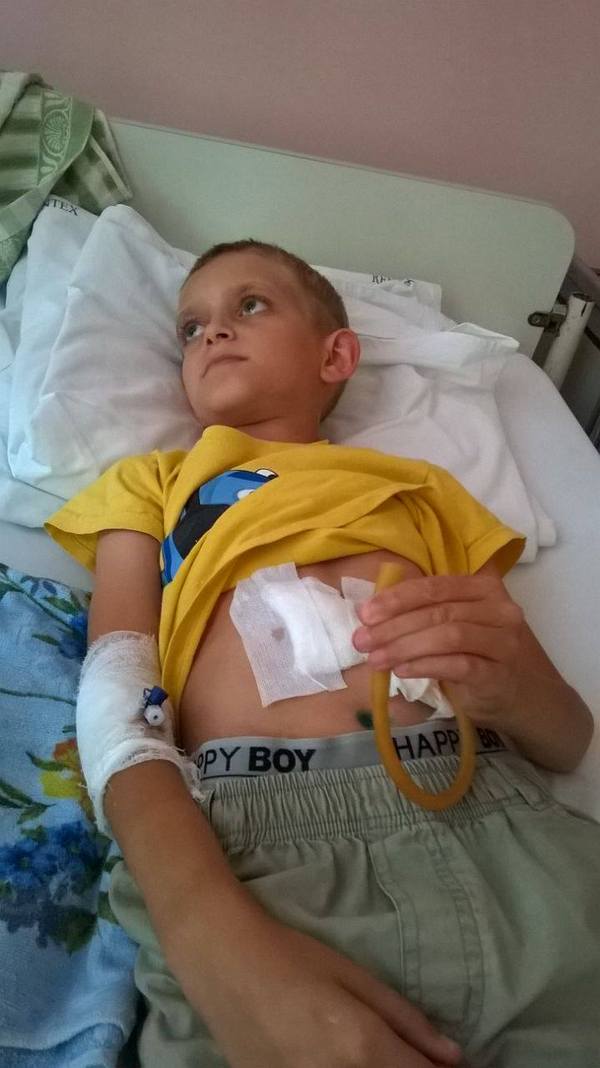
Пост Помощи
Добрый день. Понимаю, что подобные посты тут особо не ценят. Но подумал, что возможно поможет.
Максиму Гавриленко всего 11 лет. К сожалению в 5 лет по недосмотру и случайности он выпил электролит(как и почему, сложно сказать, но, что есть то есть) и это привело к тяжелому ожогу пищевода.
После лечения в Центре «Матери и Ребенка» в городе Кишинев, Молдова его состояние не улучшилось, так как отсутствовал аппарат для расширения пищевода. В этот период его лечили препаратом Каллолизином(KALOLIZIN). Данное лечение препаратом длилось полгода. Из-за отсутствия денег, не было возможности заказать еще больше препарата. Заказывали его из России.
Примерно 3 месяца назад состояние Максима ухудшилось и он похудел до 14 килограмм. Несколько недель назад его снова направили в Центра «Матери и ребенка» для проведения процедуры расширения пищевода, но что-то пошло не так и случился разрыв пищевода.
К сожалению у матери Максима нет денег(не алкоголичка или еще, что. просто не сложилось). Она живет одна, на 14 квадратных метрах с 3 детьми и работает уборщицей. Если у кого-то есть возможность помочь или посоветовать что-то, пожалуйста помогите.
Банковские реквизиты: MOLDMD2X316
Имя: Гавриленко Кэтэлина
Идентификационный номер: 2005011010835
Счет: MD61ML0000002259A1653461
P.S. Я практически никак не связан с данной семьей. Они из моего города. И я подумал, что подобный пост может чем-то помочь. Если кого-то что-то интересует. Я могу дополнительно все узнать. Спасибо. Все это происходит в Молдове.