Экстренная анестезиология
Все не было на неделе времени написать очередной пост... Да и идеи уже заканчиваются(сомневаюсь, что простым обывателям интересно как работает наркозный аппарат). Но в комментариях спрашивали о поступлении пациента "с колес" в операционную, попробую рассказать, хотя мне кажется рассказывать тут особо нечего.
Итак. Пусть будет поножовщина. Пациент приезжает скорой помощью, уже с катетером в вене, с проводящейся инфузионной терапией(кровопотерю же возмещать надо), обезболенный на сколько можно. И старший врач/диспетчер скорой звонит в стационар по указанию врача бригады, мол везем тяжелого больного пусть встречают.
В приемном отделении уже к моменту приезда бригады СМП собралась толпа народу(анестезиолог и его сестра, хирург,скорее всего не один и основные сотрудники приемника). Хирург принимает решение везти пациента в оперблок минуя приемное отделение(ну то есть оформим пациента потом). В процессе транспортировки в операционную проводится забор минимальных анализов(пока что, мы ориентируемся только на клинику), анестезиолог в этот момент пытается собрать минимальный анамнез(история заболевания) у больного и слушает врача скорой. И исходя из этой, я повторюсь - минимальной информации, принимает решение о выборе препаратов и тактике ведения наркоза.
Пациента подняли в операционную, надо начинать наркоз. Людей интересовало, что делать когда пациент хорошо поел(читай обожрался) перед травмой. Есть несколько хитростей: качественная преоксигенация перед началом. Обычно после выключения сознания, мы проводим вентиляцию лицевой маской, дожидаясь максимального эффекта релаксантов. Здесь же мы этого сделать не можем, в виду того, что пациент у нас с полным желудком и как не старайся часть воздуха пойдет в желудок и вытолкает еду вверх. Кашу в глотке мы уже получили а вставление трубки вслепую такое себе занятие( пациент не дышит). Но можно еще круче: заброс этой пищи вместе с желудочным соком в трахею и получаем синдром Мендельсона: химический ожог слизистой дыхательных путей. Представляете, что будет если выпить уксус? Вот. Только здесь это будет уже в дыхательных путях. Ну короче вы поняли.
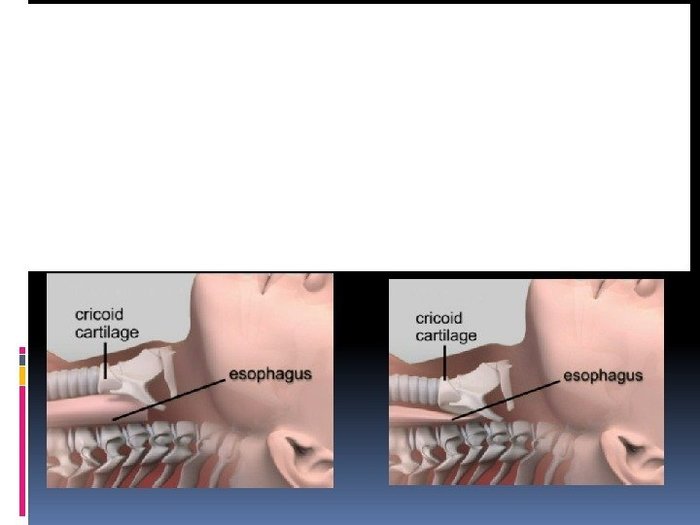
Нюанс при установке трубки в трахею: обязательно проводим прием Селлика: тремя пальцами давим на шею с целью передавить трахеей пищевод и предотвратить заброс.
После установки трубки, мы через рот в желудок ставим желудочный зонд(картинка была в предыдущих постах). В сознании, на живых рефлексах, на конской кровопотере, на выраженном болевом синдроме это проблемно. Да и всю пищу им удалить нереально. И не дай Бог, его вырвет в процессе установки зонда....
Про введение препаратов: обычно мы полностью выключаем сознание и потом вводим релаксанты(ну не прикольно лежать парализованным и не дышащим в сознании). Здесь мы очень быстро вводим гипнотик и сразу же вваливаем релаксанты(чем быстрее трубку вставим, тем лучше).
Если кому - то интересно, что делать если в виду человеческих особенностей трубка в экстренной ситуации не вставляется: поменять руку раз, попробовать позвать эндоскопистов, чтобы они засунули трубку(совместно с нами) по шлангу с камерой два и резать шею три. В плановой ситуации есть еще варианты, в экстренной нет.
Далее мы ведем наркоз. Но если сравнить с полетом на самолете, этот наркоз как турбулентность с молниями на протяжении всего полета. Мы контролируем постоянно все жизненные функции. Функцию дыхания мы заменили аппаратом. Кровообращение поддерживаем препаратами и льем растворы, плазму, клетки крови. И следим за хирургами, чего они там делают и сколько кровят. И про анализы не забываем - чем больше информации, тем лучше. Конечно осложнения можно находить клинически, но подтвердить цифрами никогда не помешает.
А далее - палата реанимации на трубе с аппаратом.
Нюанс про релаксанты: они бывают по времени действия короткие, средние и длинные. Короткий всего 1. Но он вызывает... так сказать... судороги всего тела. А что будет в желудке если все тело в судорогах? Правильно - выброс. Поэтому лучше стартовать сразу с длинных.
Для чего нужны короткие? В плановых операциях, на случай если не смог вставить трубку. Здесь же без трубки здесь и сейчас обойтись вообще никак, поэтому на короткие здесь можно не размениваться.
Пост получился сумбурный, но примерно так все и происходит. Только на автопилоте у всех.
Вот такой результат должен получиться в результате давления на шею(Esophagus - пищевод, а выше него трахея).