Когда за ваши почки работает аппарат #1
В РФ огромное количество людей с хронической болезнью почек разных стадий, а у примерно 80000 человек функция почек остановлена полностью. Для поддержания их жизни требуются постоянные жизнеспасающие процедуры. Самым распространенным методом лечения таких пациентов на сегодняшний день является гемодиализ. Примерно 60000 человек в РФ регулярно посещают диализный центр для прохождения процедуры гемодиализа. Среди пациентов, и здоровых людей ходят разные слухи об этом методе лечения, которые иногда противоречат здравому смыслу и пугают неискушенных. Не могу сказать, что страшилки про гемодиализ не имеют под собой почвы. Еще каких-то 10-20 лет назад, когда не было современного оборудования, препаратов и достаточного количества диализных центров диагноз конечная стадия ХБП – ХБП 5Д была почти приговором, который подразумевал крайне низкое качество жизни, постоянное плохое самочувствие, отсутствие сил, аппетита и желания что-либо делать. Сейчас все не так страшно. В нашем диализном центре я вижу вполне бодрых, с виду здоровых людей, которые ходят на работу, общаются, занимаются спортом и занимают высокие должности. За одной поправкой – у них полностью (или почти полностью) выключены функции почек.
Что представляет из себя такая процедура с другой стороны баррикад? Что проходит человек, прежде чем он попадает к нам, и что он видит уже в наших стенах?
В это посте будет в основном о подготовке к гемодиализу.
Сосудистый доступ. В некоторых учебниках видел, как его называли дорога жизни, что не лишено смысла. Дело в том, что просто так гемодиализ провести нельзя. Нельзя прийти в диализный центр и начать лечение. Наши почки трудоголики. Они работают 24/7. Нормальные почки имеют скорость клубочковой фильтрации более 90 мл/мин. Если это значение умножить на 2 (парный орган), то получается уже 180 мл/мин. Представьте, какой объем они пропускают через себя в час, или в неделю. Получается, что, если у человека выключены почки, его нужно подключить к аппарату, который будет работать вместо пораженного органа до конца жизни человека. Так? В идеале, да. Это был бы лучший вариант, который лучше всего бы имитировал настоящую почку, но в реальных условиях совершенно нереализуемый. Если мы жертвуем временем, нам необходимо что-то дать взамен. В нашем случае это будет скорость кровотока. Если при нормальной функции почек СКФ будет 90-100-110 мл/мин, то на процедуре гемодиализа мы будем выставлять ему 300-350-400 мл/мин и выше, если хотим хоть немного догнать нормальную функцию. Таких скоростей невозможно добиться с обычными сосудами (попробуйте вспомнить, как у вас брали крови из вены – как считаете, возможно ли забирать кровь с такой скоростью?). Поэтому пациент сначала попадает к сосудистому хирургу, который проводит небольшую операцию по формированию сосудистого доступа, или артериовенозной фистулы (АВФ). Чаще всего эта операция выполняется на предплечье. В ходе операции хирург пересекает ветку артерии и подшивает ее к поверхностной вене. В итоге создается паталогическое соединение (фистула). Через некоторое время (минимум через 21 день) стенка вены под напором артериальной крови укрепляется, «созревает», и становится доступна пункции. Для проведения гемодиализа используются две иглы, одна забирает кровь, вторая возвращает. Между иглами есть кровопроводящая магистраль, которая пропускает кровь через диализатор (фильтр) для очистки.
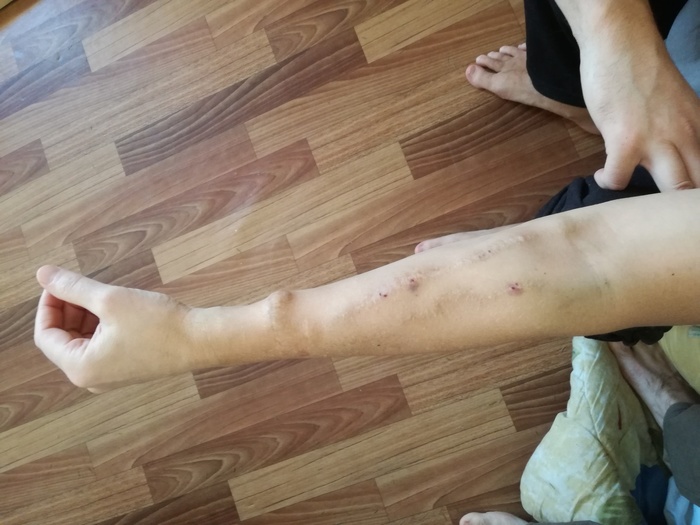
Вот так выглядит хорошая фистула. Возвышение, ближе к ладони - соустье, место встречи вены и артерии. И дорожки выше - укрепленная поверхтностная вена, куда можно уколоть. Картинка из интернета.
Если Вам не повезло, и врач установил вам диагноз ХБП 4, он будет предлагать вам сформировать такой сосудистый доступ, т.к. через некоторое время (может, год, а может несколько месяцев) вы попадете на гемодиализ. Не нужно воспринимать это в штыки, замыкаться и отказываться. К сожалению, ХБП невозможно остановить, если процесс запущен. Иногда его возможно затормозить, но на конечных стадиях это весьма затруднительно. Заранее проходя обследования и выявляя стадию, вы стелите себе соломку, и получаете шанс оттянуть и притормозить прогрессирование, либо комфортно начать лечение заместительной почечной терапией с уже созревшей фистулой, минуя реанимацию и установку катетера.
Чаще всего все разворачивается по другой схеме. Человек не обращается к врачу (ХБП не проявляет себя до конечных стадий, и он не чувствует себя плохо). При снижении СКФ до критических значений человек чувствует слабость, проявляются симптомы уремии (накопление конечных продуктов обмена, подлежащих удалению), отсутствует аппетит, снижается вес, нет сил подняться с кровати, на ногах отеки, т.к. почки уже давно не выводят всю воду, которую надо убрать. Если ранее он не состоял на учете, не проходил раз в год обследование, он однозначно не готов к гемодиализу, и у него нет сосудистого доступа. По линии скорой медицинской помощи он доставляется в больницу, где выполняются анализы, и без вариантов, в его яремную вену будет установлен катетер с двумя выходами – для забора и возврата крови. Через такой катетер будет проводится лечение. Катетер не самый лучший вариант, т.к. статистически чаще дает инфекционные осложнения и за ним трудно ухаживать. Так что фистулу ему все равно сошьют. А далее из реанимации он приедет к нам.
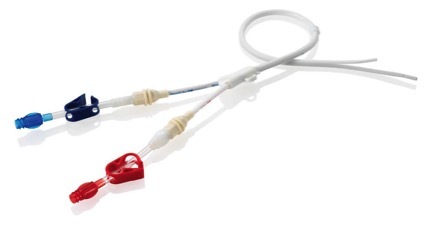
Вот так выглядит катетер. Цветные концы обозначают забор/возврат крови. Другая сторона будет имплантирована пациенту в вену. Картинка из интернета.
Ну собственно, уже и так много получилось, что с ним будет потом напишу в продолжении.
Не болейте и следите за здоровьем.