Предисловие (для ЛЛ – можно не читать): Я был в шоке от того какой ажиотаж вызвал этот пост: Ковид-заражение: миллион вирусных частиц (с каждым выдохом) не могут ошибаться! со множеством грубых неточностей (которые не-врачам обычно неочевидны) и малой долей реально полезной практической информации. Постараюсь это исправить, раз тема остаётся актуальной, несмотря на потоки информации отовсюду. На истину в последней инстанции не претендую, всё старался проверить в различных достоверных источниках.
- Если вы простудились, это может быть ОРВИ или грипп, не факт, что именно COVID-19. Так или иначе, не надо ехать на работу (если не на удаленке) и заражать других, возьмите больничный (я не связан с тем, что творится на догоспитальном этапе; тут вроде писали, что иногда требуют с подтвержденным ковидом в поликлинику явиться, эту дичь я комментировать не могу; то, что врачи приходят к пациентам с подозрением на корону только в маске – я тоже в шоке).
- Почему не надо ехать сломя голову делать тест на коронавирус или КТ ОГК (органов грудной клентки)?
Вы можете заразить других или заразиться сами, если у вас простуда не из-за коронавируса (и грипп и коронавирус могут присутствовать одновременно и это очень осложняет течение заболевания). Попытайтесь вызвать не скорую, а врача на дом и добиться теста (удачи).
- Если вы проживаете не один/одна:
Если возможно, минимизируйте нахождение с родными в одной комнате. Выделите для себя посуду и столовые приборы. Старайтесь максимально часто проветривать помещение. Заражение обычно происходит при длительном контакте с больным (если не брать нахождение в общественном транспорте и закрытые людные помещения), от непродолжительного контакта риск невысокий. Мерами выше у вас есть шанс хотя бы минимизировать вирусную нагрузку на близких (что и делают маски в общественных местах).
Как лечиться?
- COVID-19 – вирусное заболевание, поэтому антибиотики здесь никак не помогут. И в больницах их назначают только при подозрении на присоединение бактериальной инфекции. В амбулаторных условиях на такой вывод может подтолкнуть наличие мокроты, особенно гнойного характера. Если вы сделали КТ ОГК и в описании картина «консолидации», то это хороший показатель именно бактериального генеза пневмонии (для коронавируса характерна картина по типу «матового стекла»). Для назначения антибиотика (АБ) обратитесь к врачу. Я советовать не имею права, так как препараты АБ выпускаются по рецепту (но мы то все с вами знаем как…) и нужен сбор анамнеза (аллергологического, хронических заболеваний и т.д.).
- Минимизируйте умственную и физическую нагрузку. ОЧЕНЬ важно обильное теплое питьё. При ковиде часто не хочется пить, но вы постарайтесь.
- чего НЕ стоит делать: лечиться народными методами или ЛЮБЫМИ рецептами из интернета/от знакомых и т.д. Покупать и принимать антивирусные, иммуномодуляторы, Хлорохин (или другие антималярийные), Дексаметазон (особенно!) и т.д. – этиотропного лечения не существует, а препараты могут ударить как минимум по кошельку, а как максимум по здоровью побочками.
- Температура: сбивать только если она выше 38.5 градусов. Парацетамолом или ибупрофеном (не тратьтесь на дорогие смеси типа Колдрекса, лучше не будет).
Мониторирование своего состояния:
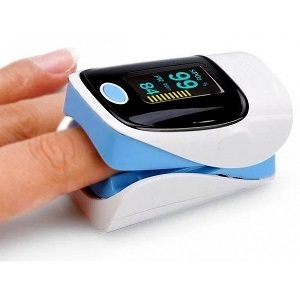
Самым лучшим и объективным способом мониторирования функции дыхания является пульсоксиметрия. Она определяет степень насыщение крови кислородом. Прибор очень прост в использовании – надевается на палец и показывает результат насыщения крови из 100% (у здоровых людей или с сохраненной функцией легких 97-99%) и частоту пульса. Перед измерением нужно подышать полной грудью.
Чем это лучше, чем пойти сделать КТ ОГК? Чтобы пойти на КТ, требуется субъективное восприятие состояния: сильный продолжительный кашель и значительная одышка. На КТ не факт что будет достаточного %-а поражения легких для госпитализации, а состояние может позже резко ухудшится (а много раз КТ делать не будешь). Да и очень дорого это.
Измерения нужно проводить несколько раз в день. При насыщении >95% - нет повода для беспокойства. При 92% и ниже – необходимо вызывать скорую и настаивать на госпитализации. В случае сомнительного результата повторите измерение.
!- ВАЖНО: Ковидная пневмония – интерстициальная. «Главное отличие от обычной это то что возникает аутоиммунный-инфекционный процесс воспаления МЕЖДУ АЛЬВЕОЛАМИ. Нарастает отек в межклеточном пространстве, капилляры альвеол со временем забиваются тромбами, и внутренняя стенка сосудов (эндотелий) воспаляется = возникает эндотелиит. При обычной БАКТЕРИАЛЬНОЙ под действием патогена альвеолы воспалены ИЗНУТРИ - внутри много слизи и гноя, поэтому и возникает обильный кашель с мокротой. Если понимать различия то можно легко понять, почему гипоксичные ходят и радуются жизни в то время, когда сатурация полнормы. Если при бактериальной пневмонии лёгкие моментально начинают забиваться жидкостью и компенсаторные силы легких быстро падают-одышка, кашель, синюшность, то при ковиде альвеолы лёгких долгое время могут справляться и выполнять функцию газообмена, но с течением времени возникает КРИТИЧЕСКАЯ ТОЧКА ( альвеолы сжираются извне), и в какой то момент начинается коллапс всего - большой барабум. Вот чем болезнь непредсказуема. + Интер. пневмония отличается сильным фиброзом=остаточные явления даже после восстановления.» Спасибо большое DocTicTac за комментарий: #comment_182614765. Там весь комментарий правильный и очень полезный!
Вывод: При ковидной пневмонии больной может длительно не ощущать очень низкое насыщение крови кислородом до критического состояния. Поэтому, в данном случае, пульсоксиметр тем более полезен.
Стоимость: от 2000 до 6000 рублей. Какой лучше – советовать не буду, так как пост не реклама. Дорого, но прибор с вами будет надолго.
Другие важные показатели вызова скорой для госпитализации:
- Частота дыхательных движений около 30 в мин и выше (объективнее чтобы другой человек считал пока больной не знает) или сильная одышка в покое, синюшность кожи
- Значительное снижение артериального давления (если систолическое <90 мм.рт.ст. и/или диастолическое <60 мм.рт.ст. – срочно вызывать бригаду). Не измеряйте давление более 3х раз в день, это не нужно.
- спутанность сознания или возбуждение, судороги
- появление болей и тяжести (сдавленности) в груди
- нарушение речи или двигательных функций
- сохранение высокой температуры >38.5 в течение 4-5 дней, особенно если плохо сбивается
Немного дополнений про COVID-19:
Можно ли считать потерю/снижение обоняния и/или вкуса специфическим для ковида симптомом?
- Если отсутствует заложенность носа и дыхание через нос свободное (что достаточно частое явление для ковида в легкой форме), то можно с большой долей вероятности утверждать, что это именно ковид. Дисфункция обоняния (ДО) и вкуса при гриппе имеет совершенно другой механизм и проявляется примерно в 1% случаев и то после всех респираторных симптомов (если вирус остается и формирует скрытый резервуар в околоушных железах во рту и в серозных железах носа). SARS-CoV-2 прямо и косвенно повреждает нервную систему и, при тяжелом течении, может вызвать и другие неврологические симптомы.
- Частота ДО: частота этого симптома очень различается в разных исследованиях. Среди больных различной степени тяжести от 47% до 74% имели различной степени дисфункции (от частичной до полной потери) обоняния и/или вкуса. В основном у пациентов обычно развивалась дисфункция обоняния и/или вкуса через 4,4 дня после начала первых симптомов ковида с продолжительностью ДО в среднем 8,96 дня. 98% пациентов полностью восстановили обоняние и вкус течение 28 дней. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7265845/. Также многие исследования показали, что процент симптома ДО намного выше: точные тесты функции обоняния выявили наличие гипосмии (снижение обоняния) у более чем 70% пациентов которые не проявляли жалоб или утверждали о полном восстановлении обоняния.
- обильная ринорея (выделения из носа) достаточно редкий симптом при ковиде (вещь весьма субъективная, на это лучше не опираться)
- контагиозность (заразность) SARS-CoV-2 максимальна за 3-1 дня до появления симптомов. Значительно снижается с каждым днем болезни, и человек прекращает выделять живой вирус примерно на 10й день при легкой/средней тяжести инфекции и 15 дней при тяжелой или при иммунодефиците (максимальный срок выделения в одном исследовании был 20 дней).
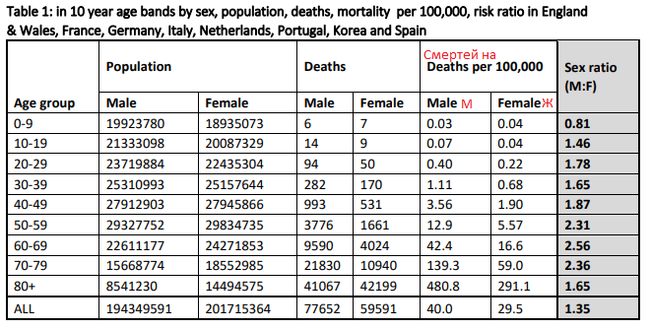
- Группы риска: возраст старше 55 лет, мужской пол (см. таблицу), ожирение (!), сахарный диабет, сердечная недостаточность, хроническая патология легких (бронхиальная астма, хроническая обструктивная болезнь легких, бронхоэктатическая болезнь, муковисцидоз) злокачественные новообразования, и заболевания, которые лечат иммуносупрессивными, глюкокортикоидными лекарствами.
Отсюда: https://www.thelancet.com/journals/lancet/article/PIIS0140-6...
Можно ли заразиться COVID-19 повторно?
Официально, "На сегодняшний день убедительных данных о повторном заболевании новой коронавирусной инфекцией нет." Доказать повторное заражение сложно и очень затратно. Необходимо чтобы после первого заболевания оставались только ковид-специфические иммуноглобулины G в клинически значимых количествах, а при втором заболевании снова появились бы ковид-специфические IgM. Тогда да - можно было бы достоверно говорить.
П.С.
Хочу написать пост про маски (эффективность, материалы и т.д.). Будет ли это интересно?
Для моих нескольких подписчиков: Над обещанными постами о депрессии я работаю. Даются мне очень сложно. Извините за долгое ожидание - пытаюсь сделать качественно.