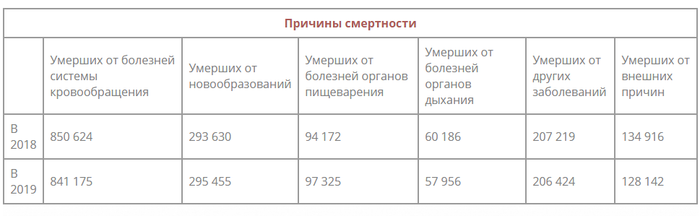
За 2019 год в РФ, 97 325 людей умерло от болезней органов пищеварения. Панкреатит
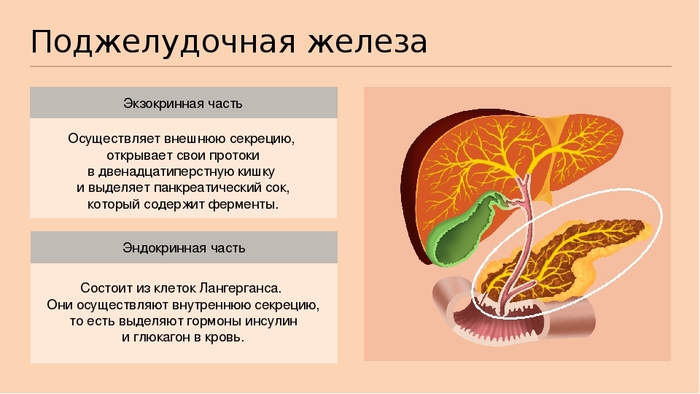
Поджелудочная железа – крупная эндокринная и пищеварительная железа, расположенная позади желудка, на уровне нижних грудных и верхних поясничных позвонков
Она вырабатывает пищеварительные ферменты (амилазу, липазу и протеазы), которые ответственны за расщепление компонентов пищи и обеспечение усвоения питательных веществ. Амилаза расщепляет углеводы, липаза – жиры, а протеазы – белки.
Действие эндокринной функции обеспечивает обогащение крови основными гормонами – инсулином и глюкагоном.
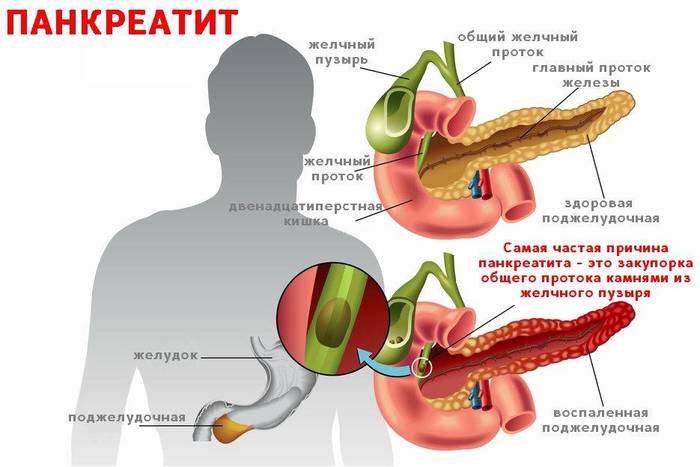
Панкреатит - это воспалительный процесс в поджелудочной железе. Основной причиной, является нарушение выведения ферментов, которые активируются в поджелудочной железе и начинают разрушает ее. Если процесс затянуть - начинается переваривание собственных органов, очень часто со смертельным исходом.
СМЕРТНОСТЬ В РОССИИ ЗА 2019 ГОД.
Федеральная служба государственной статистики (коротко называемая «Росстат») с опорой на данные, которые поставляет министерство Здравоохранения РФ, каждый год аккумулирует данные о рождаемости и смертности.
В числе болезней органов пищеварения - панкреатит - лидер летальности* и смертности.
*Летальность не является синонимом смертности.
Если из 1000 человек заболело 300, а умерло из их числа 100 человек, то смертность от заболевания будет составлять 10 %, а летальность — 33 %.
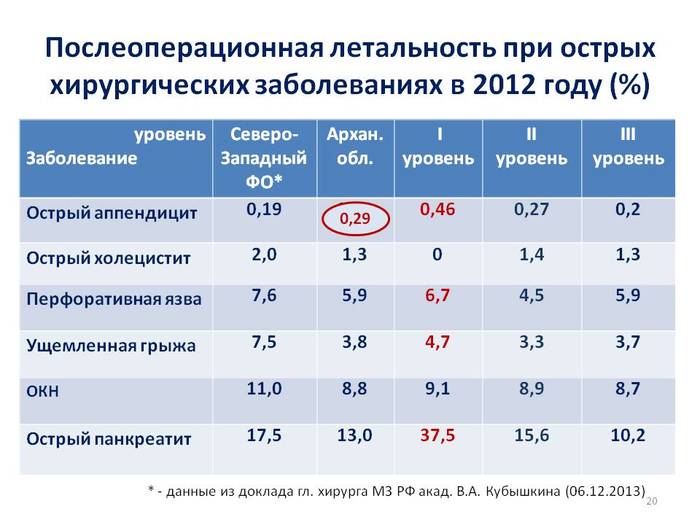
Данные за 2012, но актуальные и сегодня, видно что послеоперационная летальность у ОП самая высокая.
Летальность после первичного установления диагноза - хронический панкреатит, составляет до 20% в течение первых 10 лет и более 50% - через 20 лет.
15-20% больных ХП погибают от осложнений, связанных с атаками панкреатита, другие - вследствие вторичных нарушений пищеварения и инфекционных осложнений.
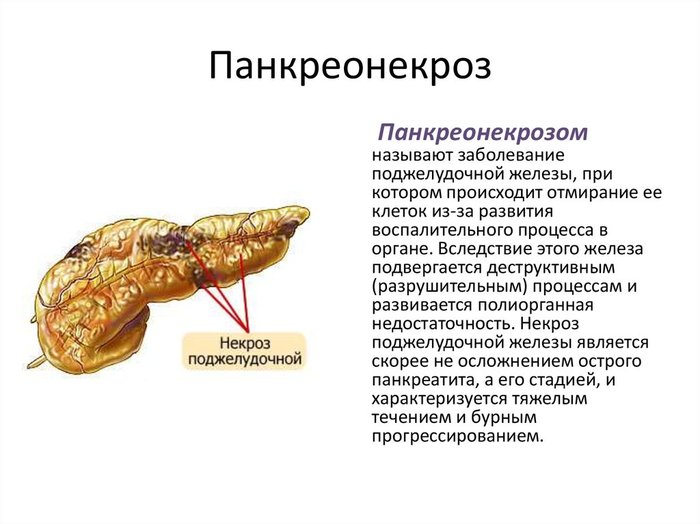
В любой момент может развиться панкреонекроз.
Развитие событий, может быть разным. Как я писал выше, статистика печальная.
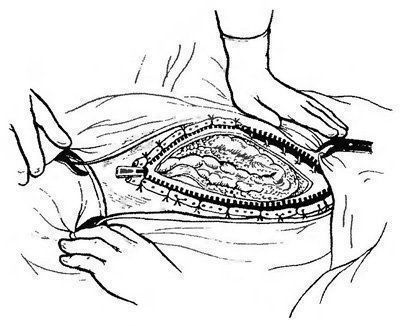
В годы моей учёбы, часто после операции на поджелудочной, вшивали молнию, чтобы легче было лечить - послеоперационный перитонит. Фото не прилагаю - жесть.
Панкреатит нередко развивается годами, многие не подозревают что заболели, часто не придавая значения или путают это с другими болезнями.
Независимо от природы и течения заболевания панкреатит имеет ряд общих клинических проявлений, объединяемых в следующие синдромы и признаки.
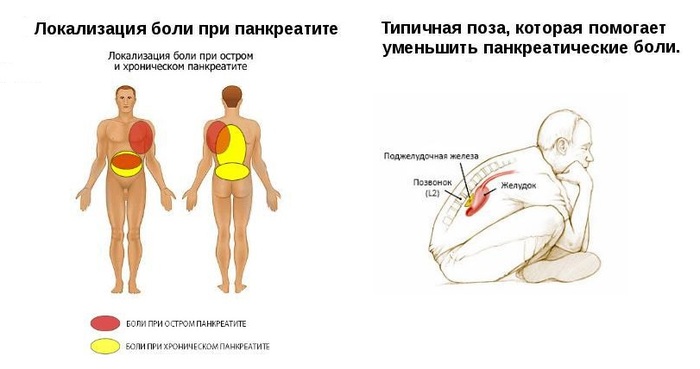
1. Болевой синдром характеризуется болями в верхней половине живота, слева и справа от срединной линии тела, которые иррадиируют в поясницу, левую ногу, носят опоясывающий характер. Боли усиливаются при приеме любой пищи, облегчаются голодом, холодом и покоем. Интенсивность болей может быть различной, однако чаще всего они интенсивные, продолжаются несколько часов, плохо купируются, лежа на спине боли - усиливаются.
Опасность заболевания - боль от панкреатита можно не заметить, думая что это другое заболевание.
Надо исключить похожие по симптомам и синдромам заболевания как:
1. рак поджелудочной железы
2. язвенная болезнь, гастрит
3. хронический холецистит, острый холецистит, желчно-каменная болезнь
4. воспалительные заболевания тонкой и толстой кишки
5. абдоминальный ишемический синдром
6. пищевая интоксикация
7. прободная язва желудка и ДПК
8. острый аппендицит
9. кишечная непроходимость
10. почечная колика
11. инфаркт миокарда (бывает болит, похоже на сердце с изменением давления и пульса)
12. необходимо учитывать возможность мезентериальной непроходимости, внематочной беременности, нижнедолевой пневмонии и паранефрита.
Боль в зоне 2, можно спутать с болью в сердце или желудке, иногда люди с гастритом не придают значения боли в этой области, они по началу не сильные и короткие по времени.
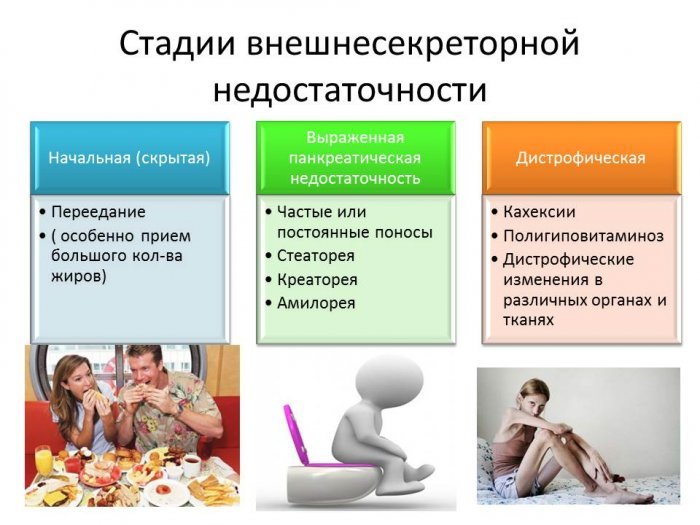
2. Диспепсический синдром (синдром нарушенного пищеварения): обусловлен экзокринной недостаточностью поджелудочной железы и проявляется:
поносами, стеатореей (маслянистый кал), метеоризмом, отрыжкой, тошнотой, потерей аппетита, похуданием, рвотой, не приносящей облегчения, что можно спутать с патологией желудка.
3. Синдром экзокринной (внешнесекреторной) недостаточности связан с дефицитом пищеварительных ферментов:
- амилазы (амилорея - выделение с калом крахмала),
- трипсина (креаторея - непереваренные мышечные волокна),
- липазы (стеаторея I типа - выделение более 9% нейтрального жира при содержании в суточном рационе 100 г жиров) и определяется по данным копрограммы (особенности каловых масс).
Характерна полифекалия (аномально большое выведение кала) более 400 г/сут.
Цвет кала будет необычно светлым, маслянистым.
4. Синдром эндокринной (внутрисекреторной) недостаточности проявляется гипергликемией и кетозом.
5. Появление красных точек на теле при панкреатите в медицине называется - синдромом Тужилина.
Высыпания представляют собой красноватые образование в форме точек на коже.
Могут появиться и у здоровых людей. Возникают из-за неправильного рациона питания (избытка острой, соленой, жирной пищи, частого приема алкоголя). Так организм сигнализирует о перегрузке поджелудочной железы.
Иногда возможно образование пятен Тужилина при аллергии и проблемах с сердечно-сосудистой системой. Если после нажатия на пятно капелька не бледнеет и не меняет свою форму, то вероятнее всего речь идет именно о панкреатите. Для точной постановки диагноза обязательно пройти дополнительное обследование.
Теперь про точные методы обследования.
Информативным методом считают УЗИ.
Другой чувствительный метод обнаружения изменений в поджелудочной железе - компьютерная томография, он имеет преимущество перед УЗИ, так как обеспечивает лучшую специфическую визуализацию ткани поджелудочной железы и ретроперитонеальных (забрюшинных) образований.
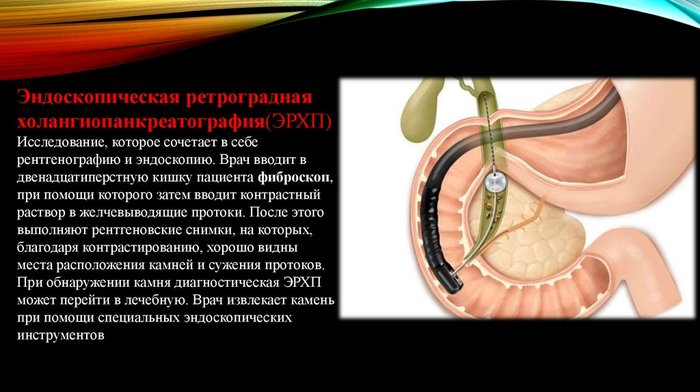
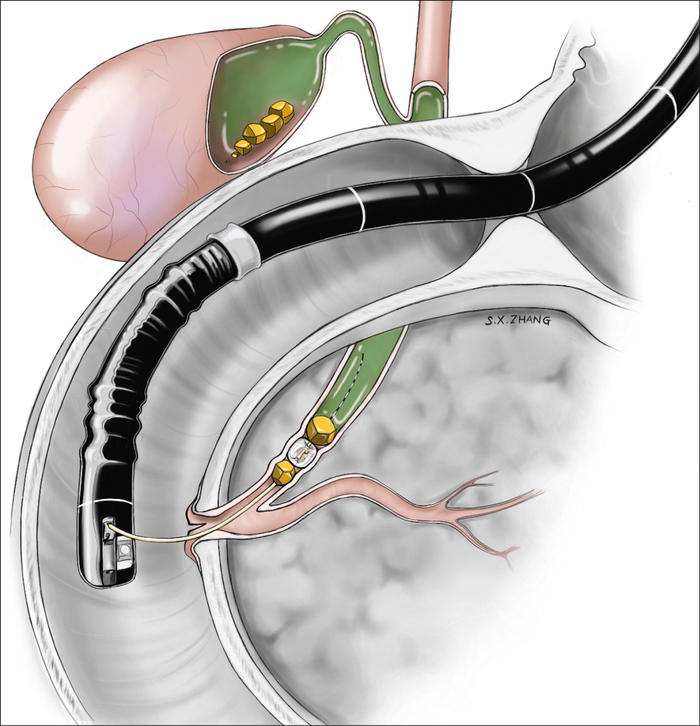
При подозрении на обструкцию (нарушение проходимости) протоков проводят эндоскопическую ретроградную холангиопанкреатографию. Основная цель этого исследования - уточнение состояния протоков поджелудочной железы и желчных протоков.
На картинке зонд в двенадцатиперстной кишке, который удаляет камень из жёлчного протока.
Лабораторная диагностика. Выбирается лечащим врачом.
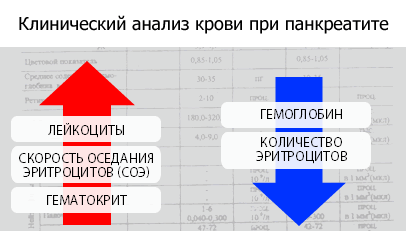
1. Клинический анализ крови (при обострении хронического панкреатита может встречаться лейкоцитоз, ускорение СОЭ. при развитии белково–энергетической недостаточности – анемия).
2. Исследование содержания (активности) ферментов поджелудочной железы:
• амилаза в крови и моче: амилаза мочи – менее чувствительный маркер острого панкреатита, чем амилаза крови;
• эластаза-1 в крови и кале – высокочувствительный маркер; активность этого фермента в крови повышается при панкреатите раньше, чем уровень других ферментов, и удерживается дольше.
3. Другие ферменты поджелудочной железы. Высокочувствительными и специфичными тестами, свидетельствующими об обострении заболевания, являются повышение активности сывороточной липазы, а также сывороточного трипсина и уменьшение концентрации ингибитора трипсина. Однако при выраженном фиброзе поджелудочной железы уровень ферментов в сыворотке крови даже при обострении заболевания может быть нормальным или низким.
4. Оценка внешнесекреторной функции поджелудочной железы: осуществляется с помощью зондовых (инвазивных, требующих введения кишечного зонда) и беззондовых методов. Зондовые методы (тесты) информативные, но трудоемкие, дорогостоящие и могут иметь осложнения и в настоящее время применяются редко. Преимущество беззондовых методов заключается в безопасности для пациента и относительно низкой стоимости, однако практически все они имеют низкую чувствительность и специфичность по сравнению с инвазивными методиками.
5. Оценка инкреторной функции поджелудочной железы: расстройства углеводного обмена при хроническом панкреатите выявляются примерно у 1/3 больных; всем пациентам с хроническим панкреатитом рекомендуется проводить глюкозотолерантный тест для выявления нарушенной толерантности к глюкозе и сахарного диабета.
Виды панкреатита
1. Острый панкреатит развивается при нарушении оттока панкреатического сока (дискинезия протоков), проникновении желчи в выводной проток железы (билиопанкреатический рефлюкс), отравлении алкоголем, алиментарных нарушениях (переедание) и др. Изменения железы сводятся к отеку, появлению бело-желтых участков некроза (жировые некрозы), кровоизлияний, фокусов нагноения, ложных кист, секвестров.
При преобладании геморрагических изменений, которые становятся диффузными, говорят о геморрагическом панкреатите, гнойного воспаления — об остром гнойном панкреатите, некротических изменений о панкреонекрозе.
2. Хронический панкреатит может быть следствием рецидивов острого панкреатита. Преобладают склеротические (уплотнение) и атрофические (мало питания) процессы. Склеротические изменения ведут к нарушению проходимости протоков, образованию кист. Рубцовая деформация железы сочетается с обызвествлением (отложения солей кальция) ее ткани. Железа уменьшается, приобретает хрящевую плотность.
При хроническом панкреатите возможны проявления сахарного диабета.
Условно о хроническом панкреатите говорят, когда воспалительный процесс в поджелудочной железе продолжается более 6 месяцев.
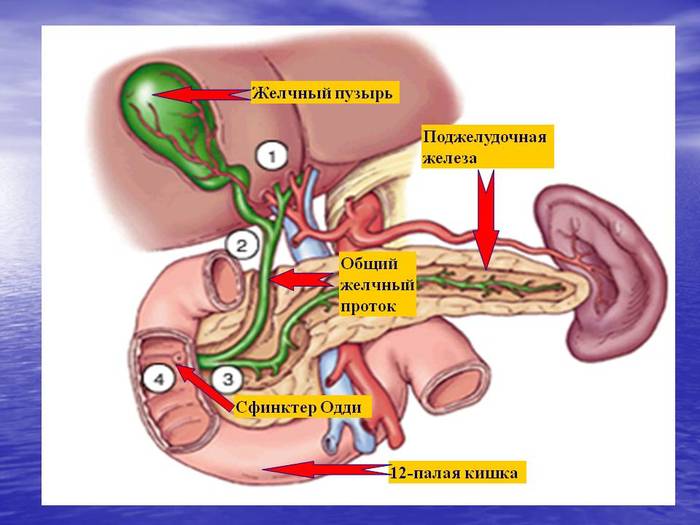
На картинке: желчнокаменная болезнь (ЖКБ), приводящая к обструкции (закупорки) панкреатического протока, с дальнейшим самоперевариванием поджелудочной.
Этиология (отчего). В основном причина в ухудшении выхода активного сока из поджелудочной и он начинает сам разрушать её (например - закупорка протока желчным камнем).
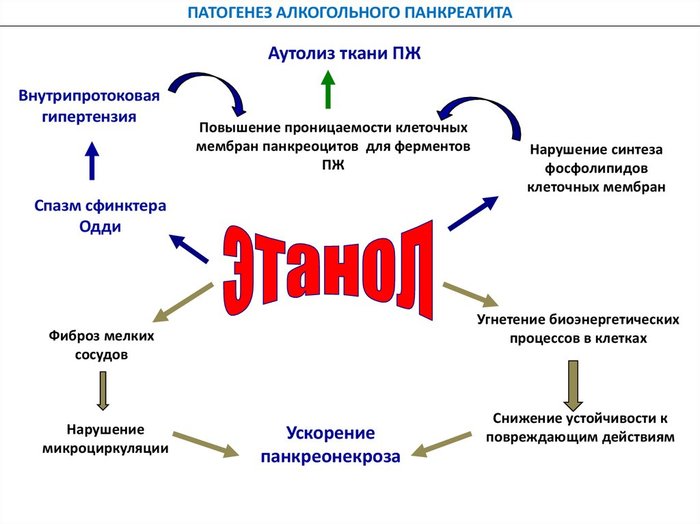
1. Алкоголь (употребление алкогольных напитков ежедневно более 20 г в пересчете на этанол).
Этанол спазмирует сфинктер Одди (клапан для сброса желчи и сока поджелудочной), увеличивает вязкость, что тоже ухудшает отток сока, образуются пробки в протоках.
Особенно опасно, когда алкоголь попал на сфинктер Одди, он может сильно огорчиться и сжаться не выпуская едкую жидкость из поджелудочной, она быстро прожжет в себе отверстие, жижа из нее растечется по складкам брюшины и вычистить их оттуда почти нереально, следствие - перитонит - смерть, поэтому смертность от алкогольного панкреатита очень высока до 50%. Не пейте на голодный желудок, как минимум!
Картинка сложная, но мне она нравится (оставлю).
2. Прием лекарств: азатиоприн, гидрохлортиазид, фуросемид, сульфаниламиды, тетрациклины, сульфасалазин, аспарагиназа, глюкокортикоиды, метронидазол, нитро-фураны, НПВС, витамины А и Е в больших дозах.
Тут все просто - лекарства имеют побочки - слабый орган лечим, сильный орган выдержит (или нет).
3. Наследственная предрасположенность – например, повышенная продукция амилазы и липазы, семейная гиперлипидемия.
4. Недоедание, особенно в детстве (потребление менее 30 г жира и 50 г белка в сутки).
5. Инфекция, проникшая в поджелудочную железу с током крови – она сама по себе провоцирует воспаления, а также нарушение продукции ферментов.
6. Травмы живота, хирургическое вмешательство – все это может нарушить нормальную работу поджелудочной железы, спровоцировать проникновение и развитие инфекции в ее тканях.
7. Неправильное питание - скорее фактор обострения, но если постараться...
Профилактика панкреатита.
От состояния желчных путей и желчного пузыря напрямую зависит функционирование поджелудочной железы. Если в желчном пузыре уже сформировались камни, то следует вывести их из организма, и чем раньше, тем лучше.
Во время приема пищи прислушивайтесь к своему организму, переедание всегда очень отрицательно влияет на состояние обмена веществ, желудочно-кишечного тракта, и поджелудочной железы в том числе.
Отказавшись от курения и излишнего употребления алкоголя, нагрузка на поджелудочную железу снизится в разы и при наличии хронического панкреатита человек гарантировано надолго продлит период ремиссии.
Чрезмерные тренировки в тренажерных залах, непосильные упражнения, бег и прыжки, посещение бань и саун способны также вызвать обострение хронического панкреатита. Самый оптимальный вариант для физических упражнений — это лечебная гимнастика, дыхательные упражнения и массаж.
Структура этого поста - панкреатит может маскироваться под другие болезни, смертелен, я специально уделил большее место как его обнаружить и статистики смертности.
Лечить самостоятельно - риск, не лечить - риск.
Зачем вы это прочитали? Чтобы знать как дольше жить.
Спасибо 119 подписчикам которые простимулировали написать этот пост.