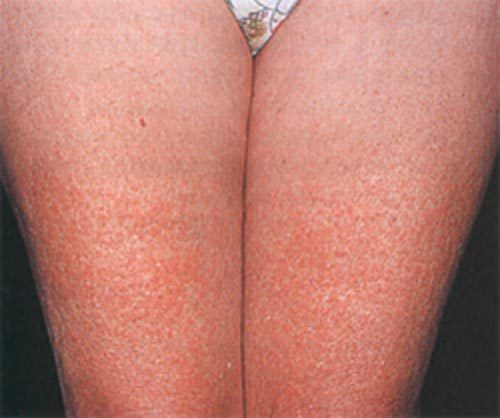
Крапивница и отек Квинке
В целом мы уже разобрали основные механизмы (ну как получилось :)) аллергии и псевдоаллергии. Теперь перейдём к частностям. Много вопросов было по поводу крапивницы, потому пишу об этом в первую очередь. Честно, думала сделать один коротенький пост, но, начала писать, поднимать литературу и т.д., поняла, что эта тема в один пост не уместится. Потому пока основной обзор и первая часть по типам хронической крапивницы (решила разобрать каждый тип отдельно, так как мне кажется, что это будет интересно). В комментариях не стесняйтесь задавать вопросы, если какие-то термины вам будут непонятны.
В первую очередь стоит рассказать, что же такое крапивница и ангионевротический отек.
Эти два заболевания имеют общий механизм и, по сути, ангионевротический отек является тяжелой формой крапивницы, поэтому второе его название - гигантская крапивница (название отек Квинке на данный момент считается устаревшим).
Основной процесс, происходящий при этих заболеваниях — это отек. При крапивнице отек локализуется в сосочковом слое дермы, то есть достаточно поверхностно. При ангиоотеке отек захватывает всю дерму, подкожную жировую клетчатку и, в редких случая, даже мышцы. Отек вызывается процессами и медиаторами, которые описаны в моем прошлом посте (http://pikabu.ru/story/allergicheskaya_reaktsiya_4075533), в первую очередь гистамином.
По классификации крапивница бывает:
-острая (длится до 6 недель)
-хроническая (более 6 недель).
Так же среди крапивниц выделяют аллергическую, псевдоаллергическую и особые формы крапивницы и ангиоотека.
Крапивница — достаточно частое встречающееся заболевание, хотя точная распространенность изучена недостаточно. По имеющимся данным, в общей популяции она составляет 0,05–0,5%, а среди детей и подростков 2,1–6,7%. По данным эпидемиологических исследований, выполненных в США, хотя бы один раз на протяжении жизни крапивница наблюдается у 15—25% населения. У 49% пациентов крапивница сочетается с отеком Квинке. Причем 40% больных имеют изолированную крапивницу, а 11% пациентов — изолированный отек Квинке. У 75% пациентов наблюдается острая, а у 25% — хроническая крапивница.
Острая крапивница
Острая крапивница чаще всего бывает аллергической или псевдоаллергической. Этой формой чаще страдают дети и подростки.
Аллергическая форма характеризуется именно IgE-зависимым механизмом развития, который описан в предыдущем посте. Для ее развития характерно наличие определенного аллергена, который пациенты в большинстве случаев определяют сами и, в дальнейшем, врач может подтвердить это лабораторно. Для возникновения аллергической формы не важно количество аллергена, попавшего в организм, достаточно буквально одной молекулы. Самыми распространенными аллергенами в этом случае являются продукты (орехи, яйца, рыба, морепродукты, белок коровьего молока) или медикаменты (пенициллины, цефалоспорины и др.). У детей острая крапивница может быть связана с вирусной инфекцией.
Псевдоаллергическая форма или ложная аллергия, получила свое название в связи с тем, что по четкой связи развития реакции с воздействием причинного фактора и клиническим симптомам они очень похожи на истинную аллергию, но отличаются от последней механизмами развития. Принципиальным отличием механизма развития реакции при псевдоаллергии является отсутствие иммунологической стадии, т.е. в ее формировании не принимают участие аллергические антитела или сенсибилизированные лимфоциты, поэтому многие аллергические тесты бывают отрицательными (о механизмах можно почитать тут http://pikabu.ru/story/psevdoallergicheskie_reaktsii_4120097).
С острой крапивницей в целом всё достаточно просто и понятно. При помощи медикаментов купируем симптомы, выявляем аллерген, либо перестаем кушать продукты-гистаминолибераторы в больших количествах и больше она пациента не беспокоит. Но, именно острый ангионевротический отек аллергической природы может нести смертельную угрозу, особенно при истинный аллергии к какому-либо пищевому продукту, так как существует риск отека гортани, развивающегося скоротечно. Тем более стоит учитывать то, что при каждом последующем употреблении в пищу аллергенного продукта реакция может усиливаться вплоть до анафилактического шока.
Хроническая крапивница (ХК)
Тут всё намного сложнее. У подавляющего большинства больных хронической крапивницей причина заболевания так и остается неизвестной, т. е. крапивница является идиопатической. По поводу хронической крапивницы периодически собираются мировые конгрессы для определения механизмов, тактики обследования и лечения, обмена опытом. Просто задумайтесь об этом, когда будете «пытать» своего врача по поводу выявления причины своей крапивницы, что мировые конгрессы не могут до сих пор прийти к общему мнению по поводу возможных причин, которые ее запускают.
Теперь перейдем к сухим фактам (привожу данные последнего конгресса по ХК за 2015г).
Первое, что должен сделать врач, для определения дальнейшей тактики ведения пациента с ХК — это определить тип крапивницы у конкретного пациента по данным анамнеза и характера высыпаний и сопутствующих симптомов. Для этого приведу классификацию ХК.
Хроническая крапивница делится на:
1. Индуцируемую (вызванную определенными триггерами):
Физическая крапивница:
-симптоматический дермографизм или дермографическая крапивница
-индуцируемая холодом или холодовая контактная крапивница
-крапивница от давления или замедленная крапивница от давления
-солнечная крапивница
-индуцируемая теплом или тепловая контактная крапивница
-вибрационный ангиоотек
Холинергическая крапивница
Контактная крапивница
Аквагенная крапивница
2. Аутоимунную крапивницу
3. Хроническую спонтанную (идиопатическую) крапивницу
Разберем каждый вид отдельно.
Симптоматический дермографизм или дермографическая крапивница - это наиболее часто встречающаяся форма физической крапивницы. Данное кожное заболевание встречается у 2-5% населения земли. Большинство больных данной формой крапивницы не испытывают значительных физических неудобств. В отличие от обычной и холинергической крапивницы, при уртикарном дермографизме не возникает сильного зуда. Этот симптом либо выражен слабо, либо не возникает совсем. Из всех многочисленных форм хронически протекающей крапивницы на долю уртикарного дермографизма приходится примерно 7-13%.
Уртикарная сыпь, являющаяся характерным симптомом дерматографической крапивницы, может быть вызвана различными воздействиями на кожу. Чаще всего, причины появления сыпи при уртикарном дермографизме обусловлены механическими стимулами – давлением, расчесами, укусами насекомых, уколами и пр.
Нужно сказать, что причины, вызывающие дермографическую крапивницу, до конца неясны. Тем не менее, существует мнение, что склонность к уртикарному дермографизму определяется:
-наследственной предрасположенностью
-особой чувствительностью кожи
-дисбиозом кишечника и паразитическими инвазиями – лямблиозом, описторхозом и пр.
-болезнями внутренних органов и состоянием кровеносных сосудов
-эмоциональные стрессы могут спровоцировать рецидив дермографической крапивницы, особенно затяжные
Симптомы уртикарного дермографизма можно вызвать искусственно, если провести по коже, к примеру, ногтем. У здорового человека при таком воздействии на коже сначала образуется белая полоска, которая через несколько минут покраснеет и со временем на месте давления может образоваться небольшая опухоль, которая быстро проходит.
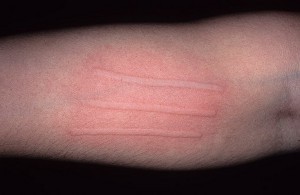
У больного дермографической крапивницей на месте механического воздействия образуется уртикарный элемент (волдырь), который держится достаточно долго. Диагностика данного типа достаточно проста — врач проводит по коже пациента шпателем и наблюдает за реакцией.
L 50.3 - это код дермографической крапивницы по МКБ-10 (международная классификация болезней 10го пересмотра)
Индуцируемая холодом или холодовая контактная крапивница - характеризуется быстрым появлением волдырей и/или отека Квинке в результате воздействия холода (точнее, внезапного падения температуры, например, после контакта с холодной водой, дождем, снегом, приема холодных напитков/продуктов и т. п.) у чувствительных лиц. С момента описания холодовой крапивницы, сделанного впервые в 1864 г. Bourdon, до сих пор нет точных объяснений этому феномену. Так же ученые выделяют два основных типа холодовой крапивницы:
1. приобретенную — первичную (синоним — холодовая контактная крапивница) и вторичную;
2. наследственную (семейную) холодовую крапивницу.
Кроме того, описано 9 различных подтипов приобретенной холодовой крапивницы: в виде немедленной и замедленной реакций; локализованной холодовой крапивницы, а также генерализованных (системных) проявлений и т. п.
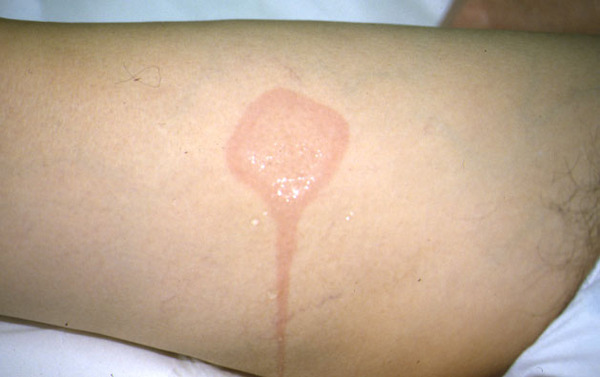
Методом диагностики холодовой крапивницы является холодовой провокационный тест. Техника его проведения: приложить кубик льда к предплечью на 4 мин, оценить эффект через 10 мин по появлению реакции кожи в виде волдыря или отека. По результатам этого теста холодовую крапивницу так же можно разделить на типы - если проба положительная, то это первичная или вторичная холодовая крапивница в зависимости от этиологии; если проба атипичная (замедленная или реакция возникла в другом месте) или отрицательная при наличии у больного клинических симптомов — это атипичная приобретенная крапивница.
Чаще всего у больных встречается первичная или идиопатическая приобретенная холодовая крапивница.
Наследственную форму холодовой крапивницы диагностируют уже у детей в раннем возрасте (встречается крайне редко). Наследственная холодовая крапивница. (или семейный холодовой аутовоспалительный синдром) является одним из вариантов так называемого криопиринассоциированного периодического синдрома (Cryopyrin Assotiated Periodic Syndromes — CAPS), к которому относят также синдром Майкла–Уэлса и хронический младенческий нервно-кожно-артикулярный синдром/младенческое мультисистемное воспалительное заболевание (Chronic Infantile Onset Neurologic Cutneous Articular/Neonatal Onset Multisystem Inflammatory Disease — CINCA/NOMID). В 2009 г. американские ученые описали новое наследственное заболевание — семейную атипичную холодовую крапивницу.
Причины холодовой крапивницы не до конца ясены. У большинства больных болезнь является идиопатической. В литературе есть сообщения о возможной связи возникновения холодовой крапивницы с инфекциями (сифилис, инфекционный мононуклеоз), злокачественными новообразованиями, аутоиммунными болезнями, системным васкулитом, приемом лекарств и т. п. В 2004 г. испанские педиатры описали клинический случай тяжелой персистирующей холодовой крапивницы, возникшей у ребенка через несколько месяцев после перенесенного инфекционного мононуклеоза.
Приобретенную холодовую крапивницу связывают также с первичной или вторичной криоглобулинемией, которую обнаруживают у больных с лимфопролиферативными болезнями, гепатитом С. Вторичная холодовая крапивница может встречаться при сывороточной болезни, гемофилии; описаны случаи возникновения холодовой крапивницы после приема некоторых лекарственных препаратов (столбнячная сыворотка, оральные контрацептивы, гризеофульвин, и др.), а также укуса перепончатокрылых насекомых (осы, пчелы).
У пациентов холодовой крапивницей уже через несколько минут после контакта с холодной водой/ледяным воздухом появляются жжение, зуд, эритема, волдырь и/или отек кожи. Как правило, эти симптомы появляются в основном на лице, руках; часто достигают максимума во время отогревания охлажденных участков тела и исчезают в течение 30–60 минут. Иногда холодовая крапивница может сопровождаться постоянными уртикарными высыпаниями, которые появляются обычно через несколько минут после воздействия холода, но сохраняются в течение недели и дольше. Еще один вариант холодовой крапивницы — возникновение уртикарных высыпаний в другом месте — вокруг охлажденного участка кожи, а не там, где кожа подверглась воздействию холода, — так называемая рефлекторная холодовая крапивница. У некоторых больных после приема холодной пищи или напитков могут возникнуть отеки губ, языка и глотки.
У больных часто выявляют также нарушения со стороны сердечно-сосудистой и респираторной систем; могут иметь место симптомы со стороны желудочно-кишечного тракта (боль в животе, диарея).
Чем выраженнее клинические симптомы, тем тяжелее протекает холодовая крапивница. Тяжесть клинических проявлений ХК зависит от площади охлаждения и охлаждающего фактора. Так, у очень чувствительных к холоду лиц охлаждение значительной поверхности тела может вызвать анафилактоидную реакцию: нарушение дыхания, тошноту, рвоту, головокружение, одышку, тахикардию, снижение артериального давления и т. п. Описаны случаи летальных исходов, вызванных воздействием холода (например, после погружения такого больного в воду и т. п.).
Семейная холодовая крапивница передается по аутосомно-доминантному типу. Синдром Майкла–Уэлса — генерализованная воспалительная реакция на холодный воздух/сырую, влажную погоду — характеризуется появлением зудящих высыпаний диаметром 0,2–3 см, которые сохраняются 5–24 ч; полиатртрита (суставной синдром может быть представлен от коротких случаев болей в суставах до рецидивов артрита крупных суставов); конъюнктивита; повышением температуры (не всегда), лейкоцитов и уровня С-реактивного белка в крови; позже у таких больных может развиться поражение почек. У некоторых таких пациентов провокационная проба со льдом/холодной водой может быть отрицательная, тогда как после воздействия холодного воздуха у них появляются высыпания и зуд кожи. Важно заметить, что даже легкое воздействие холода (проветривание комнаты) может спровоцировать приступ. Обострения болезни чаще встречаются в холодное время года.
Описаны случаи анафилаксии, индуцированной физической нагрузкой, на холоде (игра в футбол или езда на велосипеде в зимнее время). В таких случаях у больных необходимо исключить холинергическую крапивницу, вызванную воздействием холодовых факторов (при этом физические упражнения в теплом помещении не вызывают рецидива крапивницы, а холодовая проба отрицательная).
Клинический диагноз холодовй крапивницы следует подтвердить проведением провокационной пробы со льдом. Для этого лед помещают в тонкий полиэтиленовый мешок, чтобы предотвратить прямой контакт кожи с водой и избежать путаницы с аквагенной крапивницей в случае положительной пробы. Кубик льда прикладывают к предплечью и наблюдают за реакцией (время оценки реакции — через 10 мин). У больных с очень высокой чувствительностью к холоду реакция может возникнуть уже через 30 с, у других при положительном анамнезе болезни она может быть более замедленной (например, отмечаться через 20 мин). Проба считается положительной, если на месте аппликации льда у больного появляется пальпируемый и хорошо видимый волдырь, эритема, которые в большинстве случаев сопровождаются жжением и зудом кожи.
Использование других провокационных тестов (пребывание в холодной комнате (4 °C) без одежды в течение 10–20 мин; модифицированный холодовой тест с погружением предплечья в холодную воду (4 °С) на 10 мин и т. п.) в настоящее время эксперты не рекомендуют из-за высокой вероятности развития у таких больных системных проявлений холодовой крапивницы. Вместо них экспертная группа предложила двухэтапный подход в проведении провокационного холодового теста: если у пациента холодовая проба со льдом положительная, пациенту определяют пороговую температуру, при которой у него возникает кожная реакция. С этой целью ученые рекомендуют использовать так называемый TempTest — это устройство в настоящее время в России не зарегистрировано и, соответственно недоступно нашим врачам. Прибор позволяет проверить реакцию кожи на воздействие 32 различных температур одновременно (между 4–35 ± 0,1 °С), что поможет больному в получении важной информации о пороговом показателе температуры, представляющем риск развития болезни.
Также больным холодовой крапницей назначают общий анализ крови, биохимию крови (исследуют функции печени, почек, белковую фракцию), определяют ревматоидный фактор, уровни сывороточных иммуноглобулинов, C3, C4, фибриногена, криопреципитинов, холодовых агглютининов, а также антитела к вирусам Эпштейна–Барр, гепатита С, В, хламидиям и т. п.
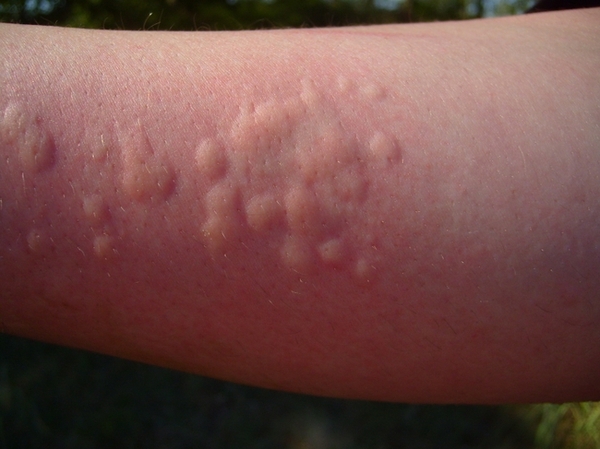
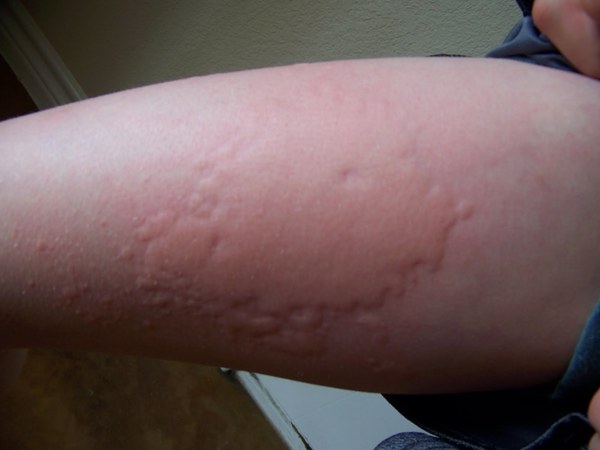
Холодовой провокационный тест (варианты реакции)
Варианты проявления холодовой крапивницы