Двойня или один? Что такое синдром исчезнувшего близнеца?
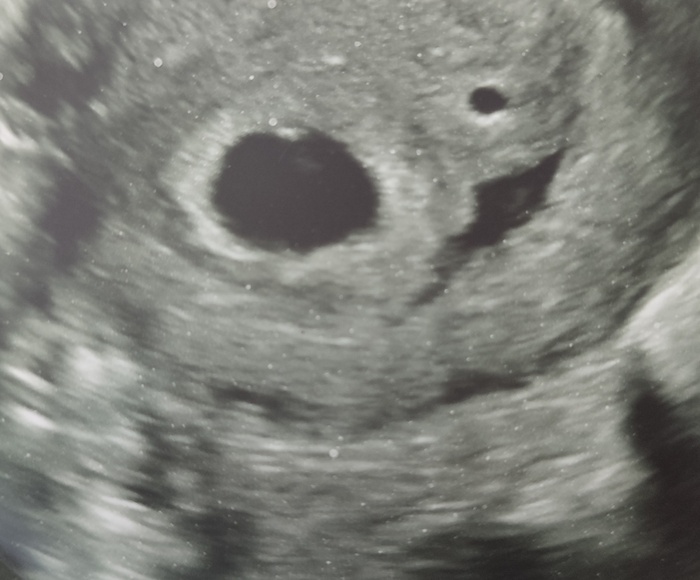
Мы узнали о новой беременности 8 марта, но приняли решение ехать на первое УЗИ только в 6 недель, чтобы по возможности увидеть сердцебиение. Каково же было наше удивление когда врач сказала, что видит, не один, а два эмбриона, которые сильно отличаются по размеру, у более крупного определяется ритмичное сердцебиение. Что касается второго плода - либо он несколько младше, либо остановился в развитии, было рекомендовано повторное УЗИ через 10-14 дней. На повторном УЗИ было четко видно только одного малыша, который развивался в своём темпе. Итак хочу подробнее рассказать как же так вышло.
Начну с того, что многоплодная беременность бывает монохориальная и дихориальная. Монохориальная - это беременность, возникшая из одной яйцеклетки, которая в процессе деления образует два эмбриона, в этом случае они развиваются на одной плаценте, при благополучном исходе рождаются идентичные близнецы, всегда одного пола. Дихориальная беременность - в течение одного цикла в теле женщины созревает более одной яйцеклетки, которые могут быть оплодотворены одновременно или с разницей в несколько дней. В этом случае у каждого малыша образуется собственная плацента, дети могут быть разнополыми, похожими или совсем разными. В нашем случае беременность была дихориальная.
Если второй плод погибает в первом триместре беременности в большинстве случаев оставшемуся малышу ничего не угрожает, неразвивающийся эмбрион рассасывается, как случилось у меня. Более серьёзные последствия для малыша могут возникнуть при гибели второго плода во втором-третьем триместрах. В этом случае женщину наблюдают более внимательно, могут назначить гормональную терапию и кесарево сечение с 28 недель, для сохранения жизни и снижения рисков для малыша.
Из-за чего же происходит гибель одного из плодов в утробе матери? Врачи называют несколько вероятных причин. Среди них инфицирование эмбриона, хромосомные аномалии, тромбофилия у матери, прием некоторых лекарств, а также естественный отбор. Если говорить именно о моем случае, то неизвестно, что же именно здесь сыграло свою роль, у меня было небольшое простудное заболевание в первый месяц, могло и оно повлиять, но с учётом того, что я перенесла двое родов посредством кесарева сечения и при второй беременности наблюдалось сильное истончение рубца, то по прогнозам врачей выносить двойню при самых благоприятных условиях я смогла бы только до 32-34 недель.
Интересный факт, ДНК погибшего плода сохраняется в теле матери в течение 6 недель после редукции. Также это может являться противопоказанием для проведения некоторых анализов и процедур. Например мне поставили высокие риски генетических аномалий(риски не оправдались), в связи с чем было принято решение провести НИПТ, так его нельзя было делать в моем случае до 13 недель, также невозможно сделать расширенный НИПТ, максимально на три синдрома. Проба ворсин хориона при проколе пузыря также может дать ложный результат, как сказали мне генетики.
Ps на правду в последней инстанции не претендую, описываю события, произошедшие со мной и то, о чем узнала в процессе.