Когда вы читаете Пикабу с экрана компьютера, вы моргаете реже, чем обычно. По поверхности глаза веком размазывается меньшее количество слезы. Слеза нужна, чтобы глаз работал, она защищает его от пыли, внешних злобных бактерий, смазывает, герметизирует и делает ещё много чего. Если слезы будет недостаточно, может медленно развиться синдром сухого глаза. Рядом с ним рука об руку идут воспаления век (блефариты) и другие менее приятные штуки.
Плюс такой синдром развивается после травм, на сухом воздухе, из-за разных гормональных дисбалансов (вроде менопаузы) и ещё по множеству причин. Вокруг глаза расположено довольно много желез для генерации слезы, и все они нужны. При этом если вы думаете, что самые главные тут слёзные, то это не так. Слёзные железы это просто аккумулятор жидкости для того, чтобы промыть глаза после травмы или после эмоционального потрясения. Основную функцию генерации слезы несут более мелкие железы рядом; система продублирована трижды, потому что глаза очень важны для нас в эволюционном плане.
Тут надо рассказать, из чего состоит слеза.
Слеза делается из выделений желез и клеток из слизистой глаза, немного компонентов также приходит из сосудов глаза. Три главных компонента слезы это липиды, муцины и вода.
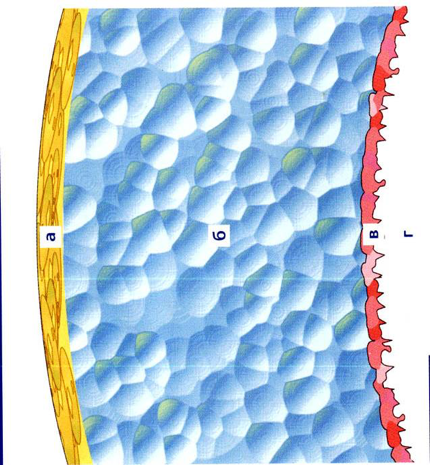
Жёлтый слой А это липиды, синий слой Б водянистая жидкость, красный слой В муциновый слой, дальше уже идёт роговица Г. Толщина от 6 до 10 мкм.
Верхний липидный слой продуцируется мейбомиевыми железами (в веках), сальными железами Цейса в волосяных мешочках у корней ресниц, железами Моля (расположены рядом; это немного изменённые маленькие потовые железы). Троекратное дублирование системы важно из-за очень большой важности глаз для организма и, соответственно, очень большой важности этого слоя слезы для работы глаза.
Эта липидная плёнка не даёт слезе быстро испаряться, герметизирует глаз при закрытии (чтобы злобные бактерии не пролезли внутрь, пока вы спите), снижает натяжение жидкости и сглаживает поверхность линзы, плюс не даёт внешнему поту с кожи повредить глаз. Иногда бывает, что пациент жалуется на сухость в глазах или сразу получает объективный диагноз синдрома сухого глаза при нормальной или повышенной слёзопродукции. Это как раз случай повреждения липидопродукции для этой плёнки при нормальной работе остальных желез слёзопродукции. Чаще всего этот слой повреждается в результате блефаритов, при которых закупориваются протоки мейбомиевых желез в толще век.
Самый простой метод диагностики правильности работы слезной жидкости это тест Ширмера. Вам в глаза вставляют специальные шипы на бумажках, а затем ждут, пока вы начнёте плакать. Засекается определённое время, затем проверяется, как далеко промокли бумажки. Нужно набрать 15 миллиметров за 5 минут. Для его проведения нужны эти вот самые шипы и бумажки, обычно они есть у каждого офтальмолога.
Нюанс в том, что пациенты могут заплакать не только от раздражения глаза, но и от боли. Тогда слезы будет больше. Поэтому более продвинутые офтальмологи применяют тест Джонса. Всё то же самое, только сначала вас ждёт обезболивание.
Метод, доступный только в больших диагностических центрах и лабораториях, проба по Норну. Она показывает время разрыва слёзной плёнки. Слеза окрашивается специальными растворам, после чего вы не моргая смотрите в микроскоп до появления первого разрыва (видного как неокрашенный участок). Норма 10 секунд. Тесты Ширмера и Джонса измеряют водный компонент, проба по Норну липидный и муциновый.
Есть более сложные лабораторные методы, но они не такие быстрые. Если вам их назначили, это обычно уже означает ваше вынужденное глубокое погружение в тему, поэтому пока пропустим. Если не повезёт разберётесь по ситуации.
Что делать, если слеза генерируется неправильно? Проблема очень частая. Назначается различное лечение, сводящееся к устранению причины возникновения нарушений (это может быть редкая хирургия, если была травма; гормональное воздействие и так далее), но почти всегда речь идёт о двух базовых вещах:
1. о назначении слезозаместительной терапии (чтобы глаз не страдал дальше по мере потери защиты в результате заболевания);
2. об улучшении трофики, о профилактике или лечении сопутствующих воспалительных процессов.
Про второе обычно забывают либо просто не назначают, поскольку блефарита может в начале и не быть. Зато он с очень большой вероятностью может возникнуть позже.
Но начнём со слезы. Конечно, пару веков назад отлично работали солевые растворы, потом, примерно в 80-х, получили распространение природные полимеры растворы на сыворотке сухой плазмы или крови пациента. Поскольку далеко не каждый пациент горел желанием стать почётным донором (пускай и для себя), понадобился синтез искусственных полимеров. Они вводились в глаз очень часто, что доставляло массу неудобств пациентам. Потом появились препараты пролонгированного действия.

Выбор зависит от конкретного состояния пациента. Иногда назначают два препарата для совместного действия.
Также во время лечения используют гидрогелевые защитные линзы, которые нужно носить постоянно, и параллельно вводить препараты. Предполагается, что они защищают глаз достаточно долго, чтобы препараты начали нормально действовать.
Возможно также повышение слёзопродукции за счёт воздействия на железы или снижение вязкости слезы за счёт воздействия на муциновый слой (он ограничен если есть проблемы как раз с муцином, неприменим, плюс есть довольно неприятные побочные эффекты, но иногда метод оказывается подходящим).
Потом, собственно, хирургия. С этой целью используют покрытие консервированной амниотической мембраной (только пациентам с роговичной формой синдрома) или аутоконъюнктивой (по Кунту) или делают пересадку роговицы. До этой истории лучше не доводить крайне высокие риски и почти космическая цена операций. Если доводите, старайтесь выехать в Германию для операции. Ещё можно ставить коллагеновые заглушки на 5 7 суток, предотвращающие оттекание слезы из глаз в полость носа. Они постепенно растворяются, но дают неделю на то, чтобы глаз нормально работал.
Первая часть лечения носит защитную форму. Кроме неё очень часто используется этиотропное лечение, то есть помогающее снять причины заболевания. Это восстанавливающие средства, антибиотики, десенсибилизация, эфферентная терапия и репаративная терапия.
Репаративная терапия восстановление целостности роговицы, слизистой, улучшение обмена. Вот основные препараты.

Можно применять и аутосыворотку крови (препарат из крови пациента).
При блефароконъюнктивальной форме ССГ и при ситуациях, когда блефарит более чем возможен по ходу развития заболевания (то есть в подавляющем большинстве случаев), назначаются тёплые компрессы, массаж век и гигиенические средства. Вот тут-то наша лаборатория и стала одним из уникальных мировых явлений. Мы разработали гели «Блефарогель» и «Блефарогель-2» (да, в 90-х мы больше занимались наукой, нежели маркетингом). «Блефарогель» наносится на веки и действует так: в основе гиалуроновая кислота, которая медленно очищает выводные протоки сальных, мейбомиевых, потовых желез век от пробок. Здесь, кстати, возникает путаница: почему-то дамы на косметологических форумах, видя знакомый биополимер, решают, что он убирает морщинки. Нет, «Блефарогель» он для другого. Но да, ещё нормализуется гидробаланс кожи век, повышается её упругость. Дальше срабатывает экстракт алоэ — он антисептик и помогает трофике. В результате снимается отечность, гиперемия. А «Блефарогель-2» посерьёзнее. Туда дополнительно входят препараты серы, метко убивающие паразитов, в частности, демодексов очень много блефаритов связано именно с ними.
В итоге при параллельном назначении массажа или фонофореза (магнитофореза, электрофореза) ССГ успешно вылечивается, поскольку нормализуется обмен жидкостей и работа желез. Лечится причина заболевания. Кроме того, оба средства могут применяться и для профилактики ССГ, а также просто для улучшения трофики, особенно, если человек находится в некомфортных условиях для работы.



