Головоломки на Пикабу!
У нас новая игра: нужно расставлять по городу вышки связи так, чтобы у всех жителей был мобильный интернет. И это не так просто, как кажется. Справитесь — награда в профиль ваша. Ну что, попробуете?
Ботокс в лечении трещин
Слово "ботокс" знакомо многим из области косметологии. Но что если я вам скажу, что этот препарат так же активно применяется в проктологии. Подробнее об этом в видео.
История эндоскопических исследований
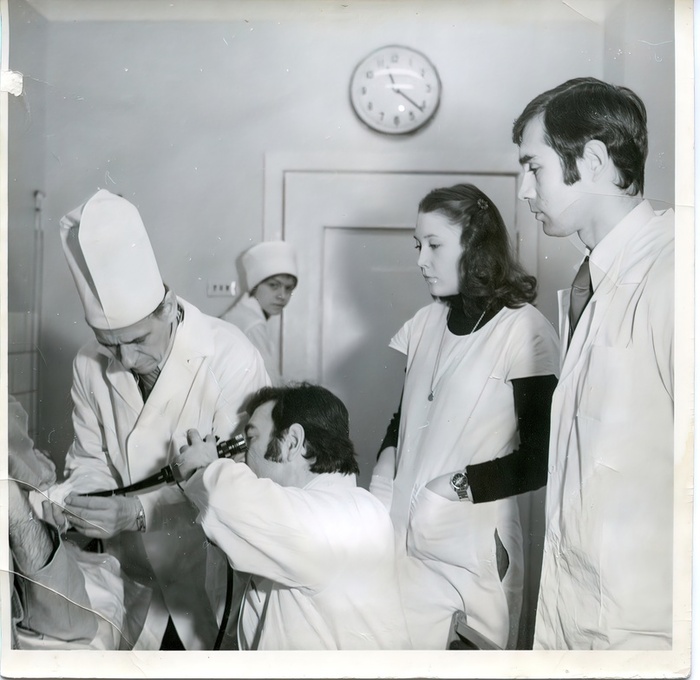
Добрый день, меня зовут Ефим Харабет, я врач-колопроктолог, хирург. Оперирую больше 20 лет. Каждый день направляю своих пациентов на колоноскопию.
Услышав о необходимости колоноскопии, многие пациенты испытывают страх и острое желание избежать процедуру. Они не понимают, как на самом деле им повезло. Ведь этот метод исследования не только наиболее информативен, помогает понять причину многих заболеваний кишечника и избежать серьезных заболеваний, таких как колоректальный рак, но и максимально щадящий. Особенно учитывая возможность пройти его во сне — под седацией. Еще несколько десятков лет назад людям приходилось испытывать на себе все прелести настоящей хирургии, чтобы врачи могли заглянуть внутрь кишечника и поставить верный диагноз. А несколько столетий назад, когда появились прототипы эндоскопов, подвергали себя опасности получить термические ожоги от свечи, чтобы доктор мог хоть краем глаза заглянуть внутрь больного.
Что такое колоноскопия?
Эндоскопия — современный высокоинформативный метод инструментальной диагностики, который помогает без помощи скальпеля заглянуть внутрь полых органов живого человека. Исследования проводят, изучая слизистые оболочки трахеи и бронхов (бронхоскопия), визуально обследуя верхние отделы желудочно-кишечного тракта — пищевод, желудок, двенадцатиперстную кишку (эзофагогастродуоденоскопия) или внутреннюю поверхность толстой кишки (колоноскопия). [1] Этот метод диагностики позволяет оценить состояние слизистой, выявить на ней злокачественные и доброкачественные новообразования, взять биопсию подозрительного участка.
Зачем нужно исследование кишечника изнутри?
Колоноскопия является основой скрининга колоректального рака — исследования, которое помогает выявить онкологическое заболевание на ранней стадии у большой группы населения. [2] При обнаружении новообразования на стенках толстого кишечника обязательно необходимо его удалять. Да, не любой полип обязательно перерождается в рак, но любой колоректальный рак когда-то был полипом. Вполне себе безобидным.
Почему этот скрининг важен? Дело в том, что в странах, где в течение многих лет реализуются программы скрининга на колоректальный рак, заболеваемость и смертность от него падает. Это США, Австралия, Новая Зеландия, Чехия, Исландия, Франция, Япония, Австралия, Израиль. Но не все могут себе позволить финансирование подобных программ. Поэтому этот вид рака занимает ведущие строчки в списках лидеров по числу заболевших и умерших в таких странах, как Филиппины, Китай, Колумбия, Болгария, Коста-Рика, Бразилия, Беларусь, Эстония, Литва, Хорватия, Испания, Латвия, Польша. [2]
Надеюсь, после этого отступления будет понятно, насколько важно изобретение такого инструмента, который способен без разрезов проникнуть внутрь человека и оценить состояние его внутренних органов.
Современная медицина долго шла к таким результатам, благодаря которым сегодня можно предотвратить большое количество смертей от колоректального рака. Вспомним о некоторых ученых-врачах, которые пытались своим любопытством и жаждой знаний приблизить появление эндоскопических технологий.
Первый эндоскопист
Первопроходцем в этой сфере был Филипп Боццини — немецкий акушер. В конце 18 века он изобрел эндоскопический инструмент для исследования прямой кишки, матки, уретры, мочевого пузыря, носоглотки. [3]
Аппарат представлял собой металлическую вазу, куда была помещена свеча, автор описывал его так: «фонарь в форме вазы, сделанный из олова и покрытый кожей». [4] Внутри было тонкое цилиндрическое зеркало, необходимое для осмотра полостей, и парафиновая свеча, которую внутри удерживала пружина. У системы зеркал эндоскопа были 2 задачи: половина помогала проводить свет в полость, которую надо было осмотреть, вторая половина была соединена с окуляром, который позволял увидеть состояние слизистой и провести исследование. [4] Свое изобретение автор назвал проводником света «Lichtleiter».
В 1806 году была написана статья «Обозрение внутренних частей (организма) и проявления заболеваний» [3], где Филипп Боццини пророчески рассуждал о большом будущем применения эндоскопов в медицине. Но его собственное оборудование было слишком опасно для человека, поэтому никогда на живых людях не испытывалось. Это изобретение было новаторским для его времени, и коллеги не оценили научный прорыв доктора, запретив использование аппарата. Начинание Боццини положило начало эре жёстких эндоскопов, и для истории медицины он остался создателем первого эндоскопа.
Развитие метода Боццини
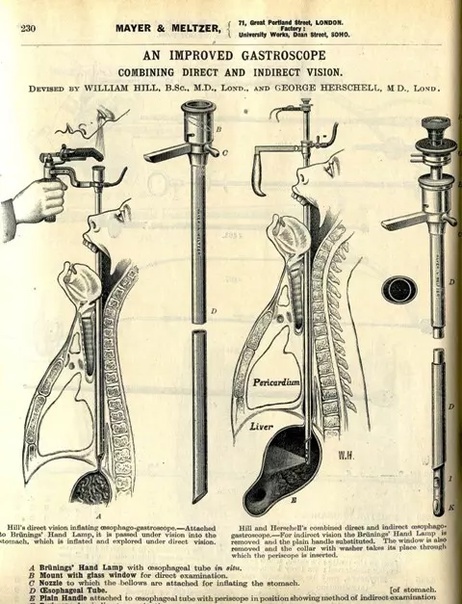
В 19 веке коллеги Филиппа Боццини продолжили совершенствовать его аппарат. Уже через 20 лет его наследием заинтересовался коллега. В 1826 году доктор Сегалес сообщил о применении эндоскопа Боццини в качестве уретроцистоскопа — аппарата для оценки состояния мочеиспускательного канала и мочевого пузыря. Эндоскоп состоял из цилиндрического тубуса, который вводился в канал, зеркала, которое отражало свет все той же свечи, и конического металлического кожуха, собирающего и направляющего свет в исследуемую полость. [4]
В 1853 году французский хирург Антуан Жан Дезормо начал использовать во время эндоскопического исследования более безопасный (но всё также далекий от идеала) источник света — спиртовую лампу. [5] Это позволило проводить более подробный осмотр. В этом изобретении использовалась система зеркал и линз. Чаще всего ее применяли для осмотра органов мочеполовой системы. Но пациенты также продолжали страдать от ожогов.
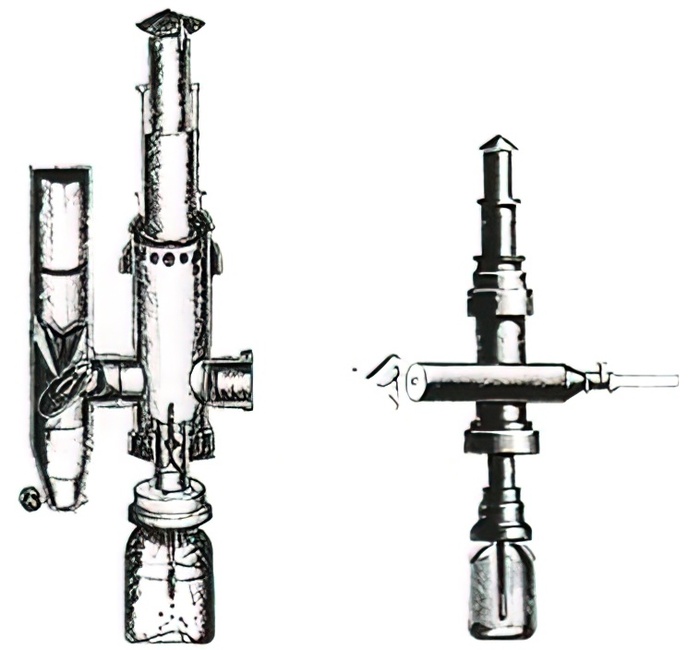
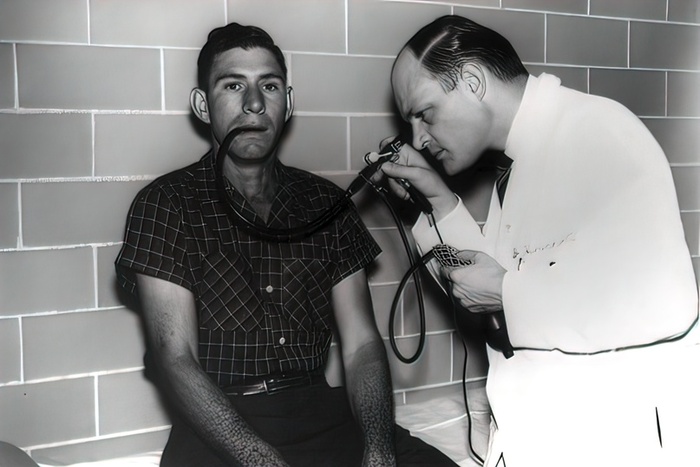
Использовать металлическую трубку с обтуратором (специальным гибким стержнем) начал Адольф Куссмауль. Этот специальный инструмент с системой зеркал и линз применялся для эзофагогастроскопии — исследования пищевода, желудка, двенадцатиперстной кишки. В 1868 году он первым стал проводить его с помощью металлической трубки с гибким шлангом. Внутрь желудка вводился проводник-обтуратор, затем — жесткая металлическая полая трубка. Верхние зубы пациента при этом должны были находиться на одной оси с пищеводом — такой принцип применяется при использовании жестких и полужестких эндоскопов. Куссмауль смог диагностировать карциному пищевода этим аппаратом. [6]
Описание и чертеж прибора, основу которого составляет трубка длиной 47 сантиметров, 13 миллиметров в диаметре, проходящая через кардиальный отдел желудка, хранятся в университете Фрайбурга.
В 1868 году Адольф Куссмауль испытал жесткий гастроскоп на шпагоглотателе, чтобы установить линию от рта до желудка.
Таким образом, методика исследования казалась перспективной многим врачам, ее развитием занимались: [6]
в 1881 году Й. Микулич, который разработал конструкцию аппарата, изогнутого в дистальной трети под углом 30°,
Т. Розенхайм в конце 19 века начал применять анестезию, используя кокаин, и чуть позже лампу Эдисона,
Ф. Ланге и Д. Мельциг в 1898 добавили в устройство эндоскопа фотокамеру, и это продвинуло эту методику на шаг вперед.
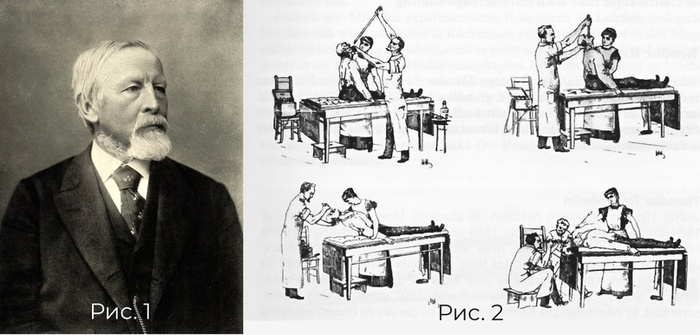
Рис. 1 Доктор Адольф Куссмауль ( 22.02.1822 — 22.05.1902). Рис. 2 Гастроскоп Куссмауля, 1868г. (Из книги Эдмонсона Дж.М. История инструментов для желудочно-кишечной эндоскопии. Gastrointest Endosc 37 S30, 1991.)
Инструмент приобретает гибкость
В 1932 году Р. Шиндлер разработал конструкцию полугибкого гастроскопа. Это новшество приблизило начало исследований кишечника с помощью эндоскопа помимо верхних отделов ЖКТ. Гастроскоп Шиндлера представлял собой конструкцию из трубки длиной 78 см, гибкая часть которой составляла 24 см. В диаметре трубка была 12 мм, внутри нее было установлено большое число короткофокусных линз, с помощью которых производился осмотр полых органов: пищевода, желудка. Несмотря на то что пациенты испытывали выраженный дискомфорт, методика была широко внедрена в клиническую практику. [6]
В 1940–1950-е годы полугибкие эндоскопы всё более совершенствовали. Аппараты давали больше обзора и лучше картинку происходящего внутри пациента. Появилась возможность проводить биопсию и даже небольшие операции через гастроскоп. Японские ученые экспериментировали в области фотодокументирования: внутри желудка с помощью гастрокамер научились делать качественные снимки. [6]
В 1960 году Бэзил Айзек Хиршовиц использовал для создания фиброгастроскопа световолокно, благодаря этому инструмент стал гибким. Новый аппарат не наносил термических травм больным, был более удобным для врача и давал больше информации. Осмотр органов эндоскопическим методом стал существенно менее болезненным для самих пациентов. [3]
Колоноскопия с неудобствами
Приблизительно в этот момент — с появлением гибких эндоскопических инструментов — мы можем уверенно говорить о начале эры исследования кишечника. Эндоскопия толстой кишки проводилась и ранее с использованием жестких ректосигмоидоскопов. Она позволяла исследовать прямую и сигмовидную кишку (толстую кишку на глубине около 30 сантиметров от заднего прохода). Но увидеть кишечник дальше было невозможно.
Тракционная сигмоидоскопия, которую разработал исследователь A. E. Мур в 1955-1957, и специальная конструкция ректоскопа с баллоном Э. Регенбогена (1966) не принесли желаемого увеличения пределов обследования. Тракционная сигмоидоскопия также была признана опасной из-за высокого риска перфорации кишечной стенки. [7]
В середине 20 века фирма "Olympus" (Япония) выпустила первую сигмоидокамеру. Она могла фотографировать отделы исследуемых полостей. В частности, сигмоидокамера обследовала и делала снимки участка толстой кишки до верхней части сигмовидной кишки. Были у сигмоидокамер свои недостатки:
проведение камеры под контролем рентгена было сложным технически,
был риск повреждения кишки,
фотографирование стенок слизистой производилось интуитивно, вслепую, можно было пропустить полип или пораженный участок,
съемка требовала высокого профессионализма врача.
В 60-е годы продолжалось совершенствование сигмоидокамер. Ученые предложили метод, когда пациент проглатывает тонкую пластиковую трубку, за срок от 1 до 4 суток она опускается до заднего прохода, а затем по этому пути пускается камера. Эту технику назвали «монорельс». Ее предложил Д. Н. Бланкенхорн в 1955 году. Позже Ф. Мацунага разработал метод введения очень гибкой трубки в толстую кишку на глубину до 45 сантиметров от заднепроходного отверстия, которая служила каналом для прохождения сигмоидокамеры. Видно стало больше, но риск перфорации сохранялся. В итоге методы слепого фотографирования были признаны малоэффективными. [8]
Поэтому врачи были вынуждены пользоваться хирургическими методами — колотомией — для осмотра толстой кишки. Выполнялось от 3 до 5 небольших разрезов в стенке толстого кишечника, чтобы провести полное его обследование. Это помогало выявить доброкачественные и злокачественные заболевания, в том числе на ранней стадии.
Гибкий колоноскоп
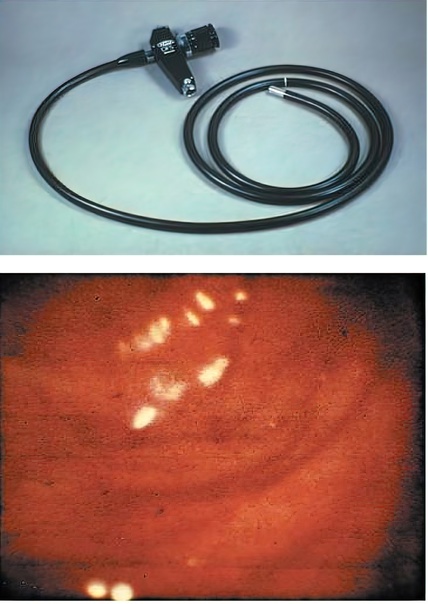
После создания первых фиброгастроскопов для верхних отделов ЖКТ у исследователей возникли мысли по использованию инструмента для обследования нижних его отделов — толстого кишечника. Но боковая настройка оптики не позволяла полноценно увидеть состояние кишки. Поэтому началось целенаправленное создание гибких эндоскопов с характеристиками, подходящими для колоноскопии. Первый подобный инструмент создал Х. Ватанабе в 1964 году в сотрудничестве с фирмой «Machida» (Япония). [8]
Аппарат должен был соответствовать следующим требованиям:
1) имел не боковой обзор, как в гастроскопии, а позволял смотреть вперед;
2) подвижный конец эндоскопа мог бы управляться извне, чтобы оператор мог вести аппарат по кишке, следуя ее изгибам;
3) оболочка эндоскопа должна быть эластичной и прочной, чтобы защитить стекловолоконный кабель от перегибов и поломки;
4) оптику инструмента должно быть просто очищать от возможных загрязнений при исследовании кишечника;
5) эндоскоп было необходимо оснастить дополнительными деталями: подсветка, щипцы для забора материала для гистологического или цитологического анализа, устройство для аспирации содержимого, а также для видео- и фотофиксации.
В 1969 году доктора У. Вольф и Х. Шинья использовали новый оптоволоконный эндоскоп, чтобы провести одно из первых исследований кишечника. Во время колоноскопии они удалили полипы с помощью инструмента, разработанного доктором Шиньей. [9]
В 1971 году компании Olympus и Machida начали разработку эндоскопов длиной более 100 см, с управляемым в 4 направлениях наконечником, с возможностью очистки линз при исследовании с помощью специальных каналов выведения и отсасывания воздуха и воды. [9]
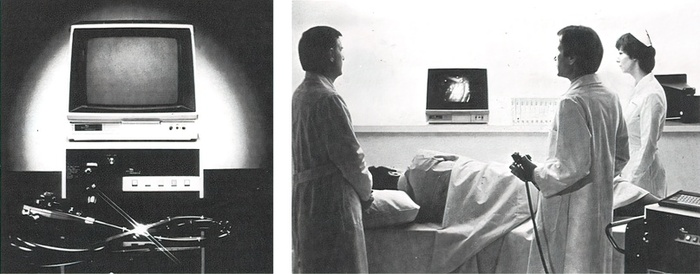
В конце 70-х годов колоноскопию стали выполнять на регулярной основе в обычной практике. Этим занимались врачи-хирурги. Видеть состояние толстого кишечника врач мог через небольшой окуляр эндоскопа. Но уже в 1983 году появился видеоэндоскоп, позволяющий отображать изображение на видеоэкране. Его произвела корпорация Welch Allyn. [9]
Эндоскопические исследования в СССР
В 50–60-е годы ученые СССР стали вести разработки отечественных моделей эндоскопов. Развитие техники помогло создать инструмент, который дал больше возможностей для диагностики заболеваний ЖКТ. У истоков этого направления в медицине стояли советские хирурги: академик Савельев, профессора Стрекаловский, Буянов, Лукомский, Овчинников, Сотников. [3]
В Советском Союзе независимо от Европы были разработаны и внедрены в клиническую практику собственные модели колоноскопов для эндоскопических вмешательств. Например, Всесоюзный научно-исследовательский институт медицинского приборостроения (ВНИИМП) Министерства медицинской промышленности СССР выпускал гибкий сигмоидоскоп. [3]
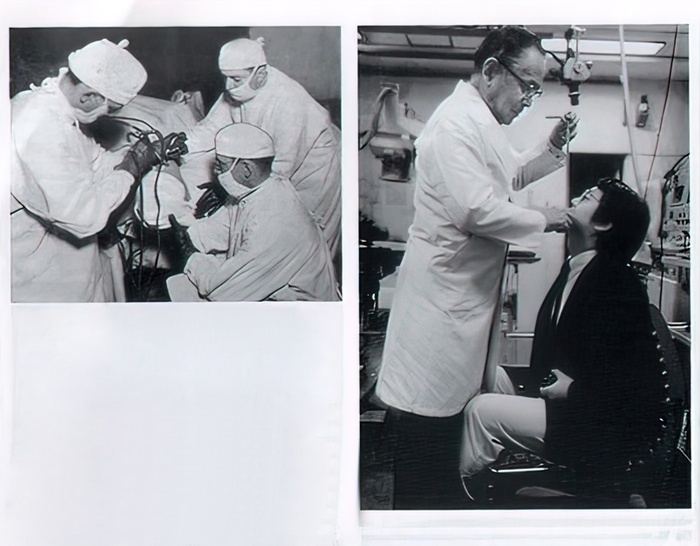
«Первые азы в эндоскопии». На фото Б. И. Яворский с наставником В. Я. Заводновым, г. Москва, ЦНИИГ, 1978 г.
В 1973 году хирург Виктор Сергеевич Савельев с помощью эндоскопа провел первое удаление полипов в Советском Союзе. А с 1977 года впервые стали готовить врачей отдельной специальности — эндоскопистов — в Центральном институте усовершенствования врачей. Кафедра эндоскопии была создана в 1985 году под руководством основоположника этого метода в СССР — профессора Сотникова В. Н. [3]
Хирург, академик АН, АМН СССР, профессор, директор хирургической клиники Первой городской клинической больницы им. Н. И. Пирогова В. С. Савельев за операционным столом. Москва. 1970-е гг.
Сегодня медицина, как и многие другие области науки, стала глобальной, общемировой. Поэтому всем врачам мира доступны наработки ведущих научных умов и техническое их воплощение в оборудовании. В государственных больницах и частных клиниках в России применяются методики и аппараты, произведенные компаниями медицинской техники мирового уровня. Новое оборудование усовершенствовано и способно провести любую эндоскопическую процедуру в состоянии психологического и физиологического комфорта пациента, без негативных последствий.
Основной задачей пациента остается не бояться и не избегать колоноскопию, а проходить ее по рекомендации своего врача или в соответствии с рекомендациями ведущих мировых сообществ онкологов и колопроктологов. Американское онкологическое общество рекомендует начинать скрининговую колоноскопию в возрасте 45 лет.
Список источников:
Чем нынче удаляют геморрой?
Раз все так взволновались геморроями нынче (по опросу), то нате!
Тут я расскажу про инструменты для удаления геморроя.
NB! Малоинвазивные методы лечения, да и само лечение, будут рассмотрены отдельно.
Проктолог покопался в выхлопной трубе и вынес вердикт: пора удалять узлы! Неважно, что он говорит потом про ОМС, ДМС, нал, безнал... в этот момент советую подумать о попе (она у вас одна)! А потом уже выбирать сообразно своим пожеланиям и возможностям.
Еще раз - тут нет рассказа про бахромки, про тромбозы, про другие заболевания! Только то, что происходит при геморроидэктомии.
Какой инструмент предпочесть?
"Вино какой страны вы предпочитаете в это время дня?". Хирурги уже освоили многие и многие инструменты.
Чем можно отрезать узел?
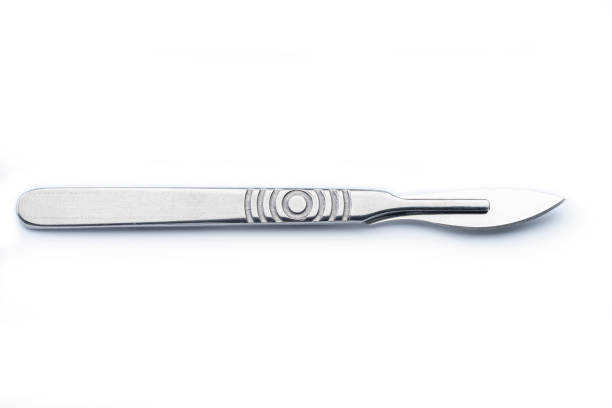
Скальпель, ножницы,
бумагаМонополярный коагулятор
Surgitron
LigaSure (биполярный коагулятор)
Ультразвуковой скальпель
Лазер
Экзотика
Скальпель - это классика. Он восхитителен, раны после скальпеля прекрасно заживают. Но поскольку он только режет, то операция по типу геморроидэктомии превращается в кровавую баню. Однако, если врач хорошо владеет методикой удаления геморроя, то нет препятствий патриотам! Заживление идет хорошо, ткани при правильном сопоставлении чудесно восстанавливаются. Боль не очень большая, как ни странно, но последующий гемостаз (остановка кровотечения) сводит все плюсы на нет. Требуется прошивание сосудистой ножки, а раневая поверхность активно кровоточит и нещадно обрабатывается коагуляцией и тампонированием. В результате тонны контента "как я перенес этот ад". Важный плюс - по ОМС доступна в любом углу. Личное мнение: скальпель на всю операцию - мазохизм для хирурга.
Монополярный коагулятор - это вещь. Это нормальный рабочий инструмент, который работает по принципу инверторной сварки (могу рассказать подробнее отдельно, а то даже хирурги воспринимают его как магию). Позволяет в умелых руках творить чудеса, деликатно выделить узел и при этом не потерять сотни миллилитров крови. Прошивание ножки не всегда требуется, поэтому и болит меньше. Но в простоте и надежности кроется подвох. Им надо уметь работать на малых токах. Как оказалось, большинство хирургов работают на абдоминальных параметрах, которые сжигают плоть в уголь с характерным шашлычным запахом. И тут-то приходит БОЛЬ... Конечно, есть разные коагуляторы и разные насадки. Доступны по ОМС практически везде. Личное мнение - в умелых руках и уд балалайка, часто использую коагулятор, если ничего другого нет.
Surgitron и прочая радиоволновая приблуда. Как ни странно, тоже отличный рабочий инструмент. Почему он лучше для лечения геморроя? Да потому что из-за особенностей конструкции и бессердечной физики работает только на малых токах, отлично режет и плохо коагулирует (но для геморроя хватает). То есть накосячить вероятность меньше. И звучит круто, как конфета с привкусом загадки. Поэтому встречается на платных условиях в частных клиниках, потому что можно запросить больше. Личное мнение - есть сургитрон, беру его, а если нет, то коагулятор.
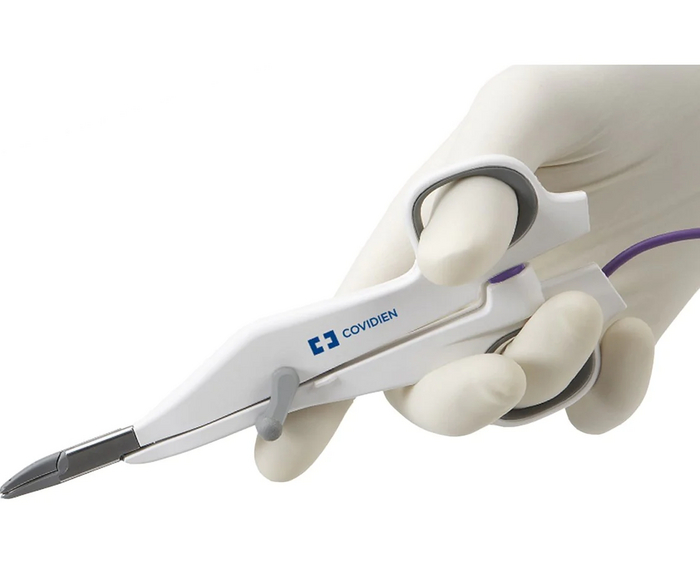
LigaSure - биполярный коагулятор. Просто наиболее известен именно LigaSure от Medtronic (Covidien) - он же Шура. У них есть шикарные модельки, отлично подходящие для малой проктологии - Precise (старый) и SmallJaw (новый). Выглядят как детские ножницы с проводом, ткань коагулируют и рассекают встроенным ножом. Болевой синдром намного меньше, чем с коагулятором, так как мощность подбирает разумно и не требует дополнительной коагуляции после себя. Но есть серьезный минус - больших денег стоит, одноразовый. Личное мнение - отличная штука при созревшем геморрое (III-IV стадии).
Ультразвуковой скальпель - мощь технологий. Самый известный, пожалуй - Harmonic Focus от Ethicon, поэтому также зовется Гармоник или Гармошка. Выглядит схоже с LigaSure, ткани коагулирует и рассекает без ножа, за счет направленного ультразвука. Болевой синдром намного меньше, чем с коагулятором, но в целом аналогичен LigaSure (последнее - вопрос спорный, исследования могут быть ангажированы). Вот что заметил - на кожу точно нельзя, кожа болит после ультразвука сильнее. Зато другие ткани рассекает более деликатно, чем Шура (субъективно). Денег стоит аналогично LigaSure. Личное мнение - отличная штука при созревшем геморрое (III-IV стадии), можете хоть монетку бросать.
Лазер - пыщь! Лазером отрезать геморрой можно. Но не нужно. Еще раз - лазер для другого нужен (для вапоризации, например), лазером отрезать геморрой НЕ НАДО. Болеть будет сильно, сопутствующие повреждения тканей неминуемы, а качество коагуляции оставляет желать лучшего. Личное мнение - лазером удалять геморрой всё равно что плоскогубцами гвозди забивать.
Экзотика. Из необычного вспомню разве что титановые клипсы и аргонплазменную коагуляцию. Титановые клипы - отрезаем узел чем хочешь и цепляешь на ножку титановую клипсу (точнее, сплав на основе титана с эффектом памяти). Узел отваливается через несколько дней с клипсой. Спорная метода, хорошо, что не пошла в серию. Аргонплазменная коагуляция известна давно в эндоскопии, но в проктологии не применяли. Нашлись энтузиасты, это круто, конечно, звучит, но сравнение было сделано на маленькой группе с коагулятором обычным, а не с LigaSure/ультразвуком. Вот там интереснее, как получится. Что-то подсказывает, что эффект будет аналогичный, если отсеять сторонние факторы. Естественно, за конкретное бабло only. Личное мнение - клипсы в утиль, а аргон оставить для иллюзии выбора и понтов (всем убирали лазером, ультразвуком, но мало кто похвастает удалением аргоном).
"Твой позорный недуг мы в подвиг превратим"
У каждого инструмента есть свои сильные и слабые стороны. Скальпель прекрасно рассекает. Коагулятор останавливает кровотечение. Ультразвук и биполяр его не допускают. А почему бы не объединить их?
Тут уже кто во что горазд. Лично мне больше всего нравится вариант "скальпелем рассечь слизистую и кожу, далее ультразвук". Самый хороший результат получается, и боль минимальная. Если же нет возможности вложиться в здоровье, можно "скальпель на кожу, далее коагулятор" - тоже недурственно, если делать правильно, но не ультразвук, конечно... Заживает несколько дольше и всё же с большим болевым синдромом. Главное, не нарваться на хирурга, который оперирует ультразвуком, но по методике 80х годов, поскольку классную технологию очень просто испортить неверным подходом.
Слева направо: врач из частной конторы (с полным оснащением), врач из городской больницы (с коагулятором) и хирург, которому дали современную технику без инструкции и обучения. Пикт в цвете.
В следующем выпуске нашей программы новости спорта после рекламы
Какие варианты самой геморроидэктомии есть
Как уменьшить болевой синдром после операции
Другие операции по поводу геморроя - вапоризация, лигирование, прошивание... Лонго ваш этот, будь он неладен.
... Ну и по заявкам, что желаете?
Я работаю врачом-хирургом/колопроктологом/онкологом. Если есть вопросы по моей части, все контакты в профиле. А если глаза б ваши это не видели, есть кнопочка "Игнор".
Отвечаю на вопросы про колоноскопию
Я был удивлен, как много было реакций на посты о моей колоноскопии. Отвечаю на самые частые вопросы про колоноскопию и прикрепляю видео, как проходит удаление полипа (*чувствительным не смотреть. *Полип не мой).